概述
脑肿瘤
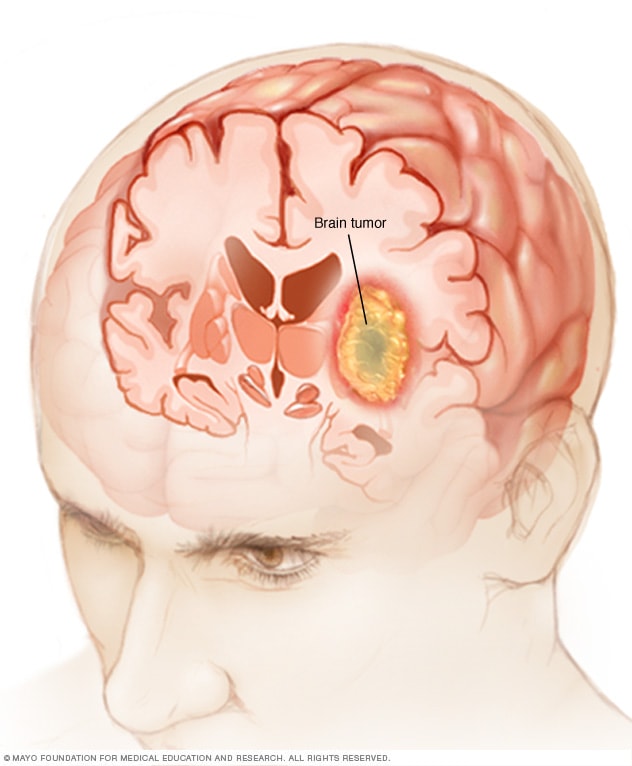
脑肿瘤
脑肿瘤可能在脑细胞中形成(如图所示),也可能源于其他部位并扩散到脑部。随着肿瘤的生长,它会对周围脑组织造成压迫并致使其功能发生变化,从而导致头痛、恶心和平衡问题等体征和症状。
脑肿瘤是指脑内或其附近的细胞生长物。脑肿瘤可能发生在脑组织中或其附近。可能发生脑肿瘤的附近部位包括神经、垂体、松果体和覆盖脑表面的膜层。
脑肿瘤可能起源于脑部,这称为原发性脑肿瘤。癌症有时可能会从身体其他部位扩散到脑。这种肿瘤是继发性脑瘤,也称为转移性脑肿瘤。
原发性脑肿瘤分为许多不同的类型。有些脑肿瘤不是癌症,被称为非癌性脑肿瘤或良性脑肿瘤。非癌性脑肿瘤可能会逐渐生长进而压迫脑组织。还有一些脑肿瘤是脑癌,也称为恶性脑肿瘤。脑癌可能会迅速生长。癌细胞可能侵入并破坏脑组织。
脑肿瘤大小范围从很小到很大不等。有些脑肿瘤导致的症状能够立刻引起注意,因此在体积很小时就能被发现。还有些脑肿瘤则是长到体积很大时才被发现。脑中某些部位的活跃程度低于其他部位。如果脑肿瘤起源于脑中不太活跃的部位,可能不会立即引起症状。这种脑肿瘤可能直到体积变得相当大才被发现。
脑癌和脑肿瘤不像某些类型的癌症那样按分期进行分类。根据世界卫生组织(WHO)的分类系统,脑肿瘤分为 1 至 4 级。1 级脑肿瘤的侵袭性最低,生长缓慢。4 级脑肿瘤的侵袭性最强,生长迅速。4 级肿瘤通常比较低等级的肿瘤更难治疗,生存率也更低。
需要根据脑肿瘤的类型、大小和位置制定治疗方案。常见的治疗方法包括手术和放射疗法。
类型
胶质母细胞瘤
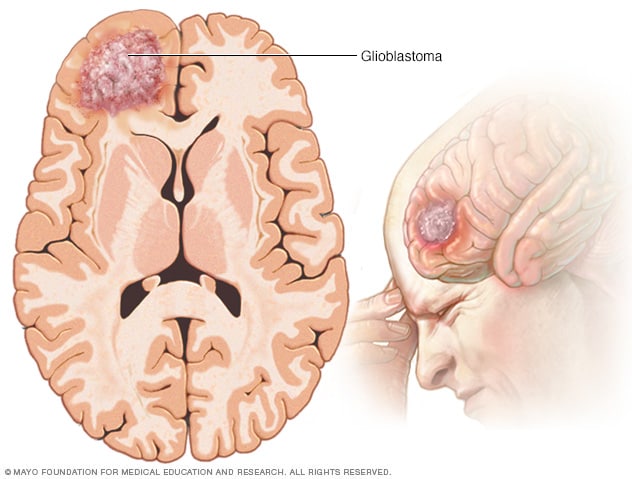
胶质母细胞瘤
胶质母细胞瘤是一种始于支持神经细胞的星形胶质细胞的癌症。该肿瘤可以在脑内或脊髓内形成。
听神经瘤(前庭神经鞘瘤)
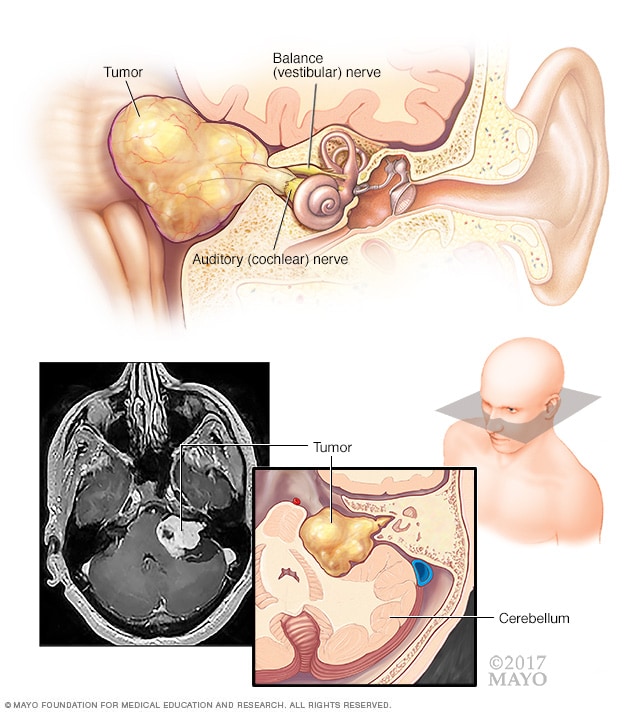
听神经瘤(前庭神经鞘瘤)
听神经瘤(前庭神经鞘瘤)是一种良性肿瘤,长在从内耳延至大脑的平衡和听觉神经上。这些神经缠绕在一起,形成前庭蜗神经(第八脑神经)。肿瘤对该神经的压迫可导致听力减退和失去平衡。
髓母细胞瘤
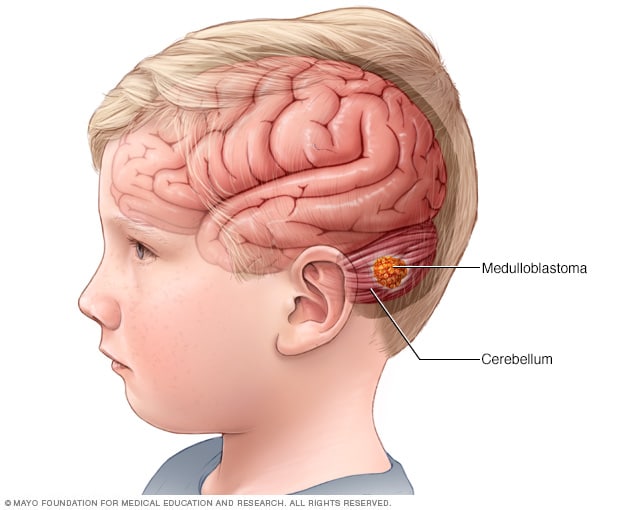
髓母细胞瘤
髓母细胞瘤是一种脑癌,始于脑部称为小脑的部位。髓母细胞瘤是儿童最常见的癌性脑肿瘤类型。
脑肿瘤有很多种类型。脑肿瘤的类型取决于构成肿瘤的细胞种类。对肿瘤细胞进行特殊实验室检测可以提供有关细胞的信息。医护团队利用这些信息来确定脑肿瘤的类型。
有些类型的脑肿瘤通常不会癌变,被称为非癌性脑肿瘤或良性脑肿瘤。有些类型的脑肿瘤通常会发生癌变,被称为脑癌或恶性脑肿瘤。有些脑肿瘤类型可能是良性的,也可能是恶性的。
良性脑肿瘤往往是生长缓慢的脑肿瘤。恶性脑肿瘤往往是快速生长的脑肿瘤。
脑肿瘤的类型包括:
- 胶质瘤及相关脑肿瘤。 胶质瘤是起源于胶质细胞的细胞生长物。神经胶质细胞围绕并支撑脑组织中的神经细胞。胶质瘤及相关脑肿瘤的类型包括星形细胞瘤、胶质母细胞瘤、少突神经胶质瘤和室管膜瘤。胶质瘤可能是良性肿瘤,但大多数为恶性肿瘤。胶质母细胞瘤是最常见的恶性脑肿瘤。
- 脉络丛肿瘤。 脉络丛肿瘤起源于分泌围绕脑和脊髓的液体的细胞。这种液体叫脑脊液。脉络丛肿瘤位于脑内充满液体的腔室(称为脑室)内。脉络丛肿瘤可能是良性肿瘤,也可能是恶性肿瘤。脉络丛癌是这类脑肿瘤的恶性形式,更常见于儿童。
- 胚胎性肿瘤。 胚胎性肿瘤起源于胎儿发育过程中遗留的细胞。这些细胞称为胚胎细胞,出生后会留在脑中。胚胎性肿瘤是一种恶性脑肿瘤,最常见于婴幼儿。髓母细胞瘤是最常见的胚胎性肿瘤,这些肿瘤通常位于脑下后部,即小脑。
- 生殖细胞瘤。 生殖细胞瘤起源于生殖细胞,生殖细胞可继续分化为精子和卵细胞。生殖细胞主要存在于卵巢和睾丸中。但有时会出现在脑等身体其他部位。如果生殖细胞瘤发生于脑部,它们通常位于松果体(位于脑中心)附近,或垂体(位于脑底部)附近。生殖细胞瘤多为良性肿瘤。更常见于儿童。
- 松果体瘤。 松果体瘤起源于脑松果体内及其周围区域。该腺体会分泌一种称为褪黑素的激素,该激素有助于睡眠。松果体瘤可能是良性肿瘤,也可能是恶性肿瘤。松果体母细胞瘤是一种恶性松果体瘤,最常见于儿童。
- 脑膜瘤。 脑膜瘤是起源于脑和脊髓周围覆膜的脑肿瘤。脑膜瘤通常为良性,但有时也可能是恶性肿瘤。脑膜瘤是良性脑肿瘤中最常见的一种类型。
- 神经肿瘤。 神经肿瘤是神经内和神经周围出现的生长物。听神经瘤是发生在头部的最常见类型,也称为神经鞘瘤。这种肿瘤为良性肿瘤,位于连接内耳和脑的主要神经上。
- 垂体瘤。 脑肿瘤可能起源于垂体内及其周围区域。大多数发生在垂体内部及周围的肿瘤都是良性肿瘤。垂体瘤是发生于垂体本身的肿瘤。颅咽管瘤是发生于垂体附近的脑肿瘤。
- 其他脑肿瘤。 许多其他类型的罕见肿瘤可能发生在脑内部及周围区域。肿瘤可能起源于脑周围的肌肉、血管和结缔组织。肿瘤可能在颅骨中形成。恶性脑肿瘤可能起源于脑中能够抵抗病菌的免疫系统细胞。这类脑癌被称为原发性中枢神经系统淋巴瘤。
症状
脑肿瘤的体征和症状取决于脑肿瘤的大小和位置。症状还可能取决于脑肿瘤生长的速度(也称为肿瘤等级)。
脑肿瘤导致的一般体征和症状可能包括:
- 早晨时头痛或头部压迫感加重。
- 头痛发作愈发频繁,且似乎更加剧烈。
- 出现有时被称为紧张性头痛或偏头痛的头痛。
- 恶心或呕吐。
- 眼睛问题,例如视物模糊、复视或视野两侧失去视力。
- 一只手臂或腿失去知觉或活动能力。
- 平衡问题。
- 语言障碍。
- 感觉非常疲倦。
- 日常生活中出现意识模糊。
- 记忆问题。
- 执行简单指令时有困难。
- 性格或行为发生改变。
- 癫痫发作,尤其是无癫痫发作史的患者。
- 听力问题。
- 头晕或感觉天旋地转(也称为眩晕)。
- 感觉非常饥饿并且体重增加。
非癌性脑肿瘤导致的症状往往发展缓慢。非癌性的脑肿瘤也被称为良性脑肿瘤。这种肿瘤可能只会导致轻微症状,开始时不易察觉。但症状可能在数月或数年内逐渐加重。
癌性脑肿瘤会导致迅速加重的症状。这些肿瘤也被称为脑癌或恶性脑肿瘤。这类肿瘤会导致突然出现症状,且症状会在几天或几周内加重。
脑肿瘤引起的头痛
头痛是脑肿瘤最常见的症状。大约一半的脑肿瘤患者会出现头痛。如果不断生长的脑肿瘤压迫其周围的正常细胞,就会发生头痛。脑肿瘤还可能导致脑部肿胀,使脑部压力增加,并引发头痛。
脑肿瘤导致的头痛通常在早上起床后加重。但头痛也可能在任何时间发作。有些患者会从睡梦中痛醒。脑肿瘤引起的头痛往往会在咳嗽或用力时加重。脑肿瘤患者最常报告头痛感觉像紧张性头痛。有些患者表示头痛类似于偏头痛。
头后部的脑肿瘤可能会导致头痛伴颈部疼痛。如果脑肿瘤发生在头前部,头痛可能感觉像眼睛疼痛或鼻窦疼痛。
按部位列出的脑肿瘤症状
脑叶
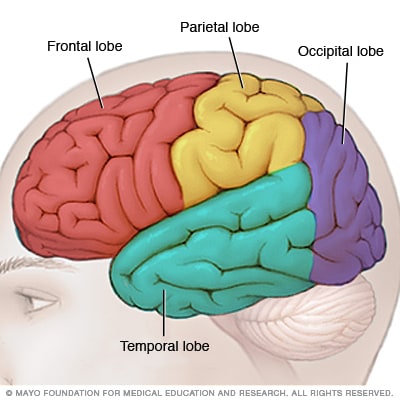
脑叶
大脑的每一侧都有四个脑叶。额叶对思考功能和控制自主运动或活动很重要。顶叶与体温、味觉、触觉和运动有关。枕叶与视力有关。颞叶负责处理记忆方面的信息,并将它们与味觉、声音、视觉和触觉信息相结合。
脑部的主要部分被称为大脑。不同大脑部位的脑肿瘤可能会导致不同的症状。
- 脑前部的脑肿瘤。 额叶位于脑前部,负责控制思维和运动。额叶脑肿瘤可能会导致平衡问题和行走困难。可能会出现性格改变,例如记忆力下降和对日常活动缺乏兴趣。有时,家人会注意到脑肿瘤患者似乎变得不一样了。
- 脑中部的脑肿瘤。 顶叶位于脑中上部,帮助处理关于触觉、味觉、嗅觉、视觉和听觉的信息。顶叶脑肿瘤可能会导致与感觉相关的问题,例如视力问题和听力问题。
- 脑后部的脑肿瘤。 枕叶位于脑后部,负责控制视力。枕叶脑肿瘤可能会导致视力减退。
- 脑下部的脑肿瘤。 颞叶位于脑两侧,负责处理记忆和感觉。颞叶脑肿瘤可能会导致记忆问题。这类脑肿瘤可能让人看到、尝到或闻到并不存在的事物。有时会有令人不快或反常的味道或气味。
何时就诊
如果出现令您担忧的持续性体征和症状,请与医务人员约诊。
病因
起源于大脑的脑肿瘤
起源于脑细胞生长物的脑肿瘤被称为原发性脑肿瘤。可能始于脑内,也可能是附近的组织。附近组织包括覆盖脑的膜,被称为脑膜。脑肿瘤也可能发生在神经、脑垂体和松果体中。
脑肿瘤发生在脑内或脑附近的细胞 DNA 发生改变的情况下。细胞 DNA 含有指示细胞活动的指令。在正常细胞按照自然生命周期本该死亡的时候,这些变化指示细胞快速生长并继续存活。这会在脑中产生大量额外细胞。这些细胞形成一个名为肿瘤的生长物。肿瘤会生长,从而侵入并破坏健康组织。
导致 DNA 变化并引发脑肿瘤的原因尚不清楚。对于许多患有脑肿瘤的患者来说,其病因从未可知。有时父母会将 DNA 变化传递给子女。DNA 变化会增加患脑肿瘤的风险。这种遗传性脑肿瘤十分罕见。如果您有脑肿瘤家族史,请告知医务人员。您可以考虑向接受过遗传学培训的医务人员进行咨询,以了解您的家族史是否会增加您患脑肿瘤的风险。
儿童患上脑肿瘤时,很可能是原发性脑肿瘤。在成人中,脑肿瘤更有可能是癌症始于其他部位并扩散到脑部。
扩散到大脑的癌症
脑转移瘤
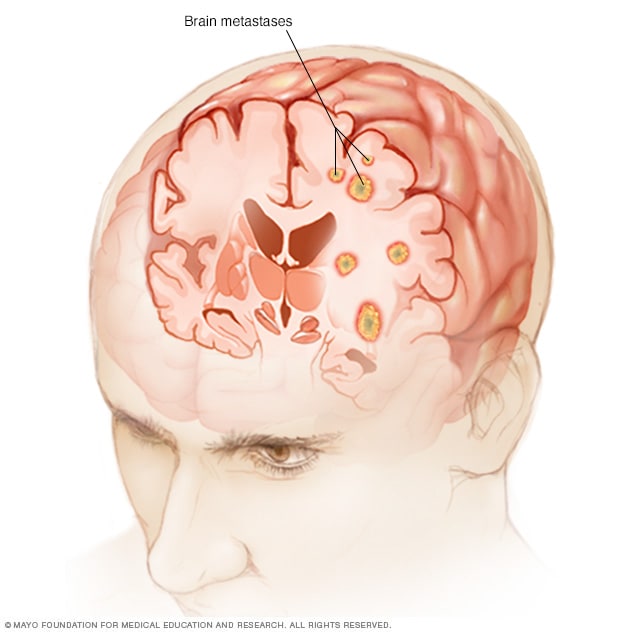
脑转移瘤
当癌症从身体其他部位开始并扩散(转移)到脑部时会产生脑转移瘤。
继发性脑肿瘤发生在始于其他部位的癌症扩散到脑部的情况下。如果癌症病灶扩散,称为转移性癌。
任何癌症都可能扩散至脑部,但常见的类型包括:
目前还不清楚为什么有些癌细胞会扩散到脑部,而另一些癌细胞更容易扩散到其他部位。
继发性脑肿瘤最常见于有癌症史的患者。在极少数情况下,脑肿瘤是始于身体其他部位的癌症的首发体征。
风险因素
大多数原发性脑肿瘤患者的病因不明。但有些因素可能会增加风险。
风险因素包括:
预防
没有预防脑肿瘤的方法。如果患上脑肿瘤,并不是您做了什么才导致的。
患脑肿瘤风险较高的人群可以考虑进行筛查。筛查并不能预防脑肿瘤。但筛查可能有助于在脑肿瘤体积小时发现它,治疗更有可能成功。
如果您有脑肿瘤家族史或是会增加患脑肿瘤风险的遗传性综合征,请咨询医务人员。您可以考虑咨询遗传咨询师或其他接受过遗传学培训的医务人员。他们可以帮助您了解风险和管理方法。例如,您可以考虑进行脑肿瘤筛查。检查可能包括影像学检查或神经系统检查,以检查您的视力、听力、平衡、协调和反射。
Oct. 15, 2025