概述
星形细胞瘤
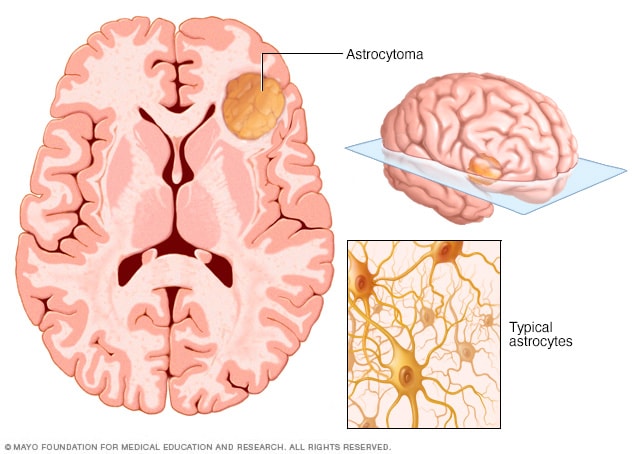
星形细胞瘤
星形细胞瘤是一种可能发生于大脑或脊髓中的癌症。它最先出现于为神经细胞提供支持的星形细胞中。有些星形细胞瘤生长非常缓慢,而有些则可能是快速生长的侵袭性癌症。
星形细胞瘤是一种脑肿瘤或脊髓肿瘤。其起源于星形胶质细胞。这些星形细胞有助于维持神经细胞的健康和正常功能。
星形细胞瘤的症状取决于肿瘤的生长部位。脑部星形细胞瘤可能引发头痛、癫痫发作、恶心或情绪或行为改变。脊髓星形细胞瘤可能导致无力或四肢活动困难。
星形细胞瘤可能具有不同的表现。有些生长较慢且被认为侵袭性较低,有些则生长迅速、扩散更快。医生通常会对肿瘤进行基因或分子特征检测,以帮助选择最佳治疗方法。
星形细胞瘤属于胶质瘤这一大类脑肿瘤。这些肿瘤起源于为神经细胞提供支持的细胞。星形细胞瘤按其生长速度分为 1 – 4 级。4 级星形细胞瘤,又称胶质母细胞瘤,生长最快、侵袭性最强。较低等级(1 – 3 级)星形细胞瘤通常生长较慢。它们的预后通常优于胶质母细胞瘤。治疗方法与预后取决于肿瘤的等级、大小、部位及分子特征。
症状
星形细胞瘤症状初期通常为轻度。症状取决于肿瘤在脑和脊髓中的位置。这些脑肿瘤症状会随着肿瘤的生长而变化。早期症状源自附近脑组织的局部刺激。随着脑肿瘤的生长和脑或椎管内压力的增加,会出现晚期症状。
低级别星形细胞瘤可能在长得较大时才引发症状,而高级别脑肿瘤往往更早引发症状。
星形细胞瘤的早期症状
- 新发癫痫,常常是缓慢生长肿瘤的首发症状。
- 思维、情绪或记忆方面的细微变化。
- 轻度头痛。
- 说话时找不到合适的词语。
- 视力改变。
- 身体一侧笨拙。
- 颈部或背部缓慢出现的疼痛。
- 蔓延至手臂或腿部的刺痛感或麻木感。
随着肿瘤的生长,星形细胞瘤的晚期症状
- 头痛加重,尤其是在早晨或咳嗽、用力时。
- 恶心和呕吐,可能由颅内压升高引起。
- 无力持续加重。
- 言语或视力障碍。
- 记忆力、思维或注意力发生变化,称为认知功能下降。
- 平衡能力下降。
- 肠道或膀胱变化。
不同部位星形细胞瘤的症状
星形细胞瘤可能起源于大脑或脊髓。体征和症状往往因肿瘤位置不同而有所差异。
大脑后部和下部
- 平衡与协调问题,例如蹒跚或晃动。
- 因颅内压升高引发的头痛、恶心和呕吐。
脑干
- 复视或其他眼球运动问题。
- 面部无力或面部没有感觉。
- 说话或吞咽困难。
- 行走和平衡困难。
- 无力。
脊髓
- 背部或颈部疼痛逐渐加重。
- 蔓延至手臂或腿部的疼痛。
- 麻木感和刺痛感。
- 无力。
- 平衡能力差,行走时跌倒、步履不稳。
- 后期可能出现肠道或膀胱变化。
这些症状并非星形细胞瘤所特有,许多类型的脑肿瘤都可能出现。如果出现新症状或原有症状加重,应由医疗护理专业人员进行检查。这些症状包括首次癫痫发作、视力变化、言语障碍、单侧肢体无力或晨起时加重的头痛。
肿瘤周围肿胀(水肿)会加重症状吗?
是。肿瘤周围脑组织肿胀被称为瘤周水肿。它可能使症状加重或引发新的症状。这些症状可能包括头痛、无力、言语障碍或视力改变。肿胀会增加颅内压,并可能牵拉或刺激邻近的脑神经通路。这可能使常见症状恶化。短期使用类固醇药物可减轻肿胀并缓解症状。
水肿在高级别星形细胞瘤中更为常见,即使肿瘤本身并不是很大,水肿也会引发症状。
儿童毛细胞型星形细胞瘤的症状与成人症状有何不同?
毛细胞型星形细胞瘤是一种星形细胞瘤,多见于儿童和青少年。成人也可能罹患此类肿瘤,但较为罕见。由于毛细胞型星形细胞瘤生长缓慢,症状通常会在数周或数月内逐渐显现。
儿童患者可能出现:
- 头痛,尤其是早上。
- 如果肿瘤位于小脑,可能出现平衡问题或笨拙。
- 因颅内压升高引发的恶心、呕吐或易激惹。
- 如果肿瘤累及视觉通路,可能出现视力问题。
对于幼龄儿童,家长可能会注意到其协调能力、学业表现或行为举止出现变化。
对于成人,星形细胞瘤则更常发生于大脑的其他部位。其引起的早期症状可能包括新发癫痫、言语问题或思维或性格改变。
星形细胞瘤分级系统
星形细胞瘤根据细胞在显微镜下的形态与表现进行分级。世界卫生组织(WHO)建立了该分级体系,有助于预测肿瘤生长或扩散的速度并指导治疗决策。
| 等级 |
名称 |
表现 |
备注 |
| 1 |
毛细胞型星形细胞瘤 |
侵袭性最弱。生长缓慢且通常边界清晰。 |
通常仅通过手术便可实现成功治疗。被视为非恶性(良性)。大多数患者可通过手术治愈,并拥有正常的寿命。 |
| 2 |
弥漫性星形细胞瘤 |
生长缓慢,但常扩散至邻近脑组织,因而难以完全切除。 |
细胞在显微镜下看起来与典型细胞仅有细微差异。治疗通常包括尽可能安全地手术切除尽可能多的肿瘤,然后进行放疗和/或化疗。中位生存期为 7 – 8 年。 |
| 3 |
间变性星形细胞瘤 |
高等级。生长速度比 2 级更快,病情更严重。 |
需要更积极的治疗。治疗通常包括尽可能安全地手术切除尽可能多的肿瘤,然后进行放射疗法和化疗。总体中位生存期约为 5 年或更长,具体取决于肿瘤类型。 |
| 4 |
胶质母细胞瘤 |
最具侵袭性。可由低等级肿瘤进展而来,也可能是突发的高等级疾病。 |
最常见于成人。治疗方法通常为手术联合放疗和化疗。中位生存期约为 15 个月。 |
局限性与弥漫性肿瘤
一些星形细胞瘤为局限性,另一些则为弥漫性。局限性指肿瘤边界清晰、局限在一处。弥漫性星形细胞瘤会扩散到附近的脑组织中。局限性定义的是肿瘤的生长方式和类别,而不是等级。毛细胞型星形细胞瘤和多形性黄色星形细胞瘤(PXA)都属于局限性肿瘤。这些肿瘤与弥漫性星形细胞瘤分开归类。
IDH 肿瘤
IDH 是细胞中存在的一种基因。有两种分型:IDH1 和 IDH2。如果肿瘤是 IDH 野生型,意味着 IDH 基因看起来是正常的,肿瘤细胞中的 IDH 基因没有变化。胶质母细胞瘤是一种 IDH 野生型肿瘤。
如果肿瘤是 IDH 突变型,则表明 IDH1 或 IDH2 基因存在改变。在目前的 WHO 系统中,如果实验室检查显示 IDH 变化,则将肿瘤命名为 IDH 突变型星形细胞瘤。在命名类型后,根据其可能的生长速度划分为 2 级、3 级或 4 级。IDH 检测帮助医护团队对肿瘤进行分类,并预测肿瘤的可能行为。
何时就医
如果出现令人担忧的持续性症状,请与医疗护理专业人员约诊。
病因
星形细胞瘤是一种脑或脊髓肿瘤,其确切病因通常不明确。该肿瘤起源于脑或脊髓中的星形胶质细胞,当这些细胞出现异常、不受控制地生长和分裂时,就会形成肿瘤。星形胶质细胞通常为脑和脊髓中的细胞提供支持和保护。
星形细胞瘤发生在星形胶质细胞中的 DNA 出现变化时。细胞 DNA 含有指示细胞活动的指令。在正常细胞中,DNA 指令让细胞按设定速度生长和增殖。这些指令会指示细胞在设定的时间死亡。
在肿瘤细胞中,DNA 中的变化会给出不同的指令。这些基因改变称为突变。它们很可能通过影响细胞控制生长与修复损伤的机制诱发星形细胞瘤。基因突变会导致细胞异常分裂并延长其存活周期。这会导致过多的细胞聚集在一起形成肿瘤。
随着肿瘤的生长,可能压迫附近的脑或脊髓区域。有时,DNA 变化会将肿瘤细胞转变为癌细胞。癌细胞可以侵入并破坏正常的身体组织。
科学家发现,星形细胞瘤细胞的异常生长受到肿瘤内部某些基因改变的驱动:
- IDH1 和 IDH2 基因改变影响肿瘤细胞生成和利用能量的方式。这在许多低级别星形细胞瘤中较为常见。
- TP53 和 ATRX 基因改变影响细胞修复 DNA 以及调控细胞生长的方式。
- MGMT 基因沉默影响肿瘤细胞修复 DNA 损伤的方式,并可能影响治疗的疗效。
- 在儿童患者中,BRAF 基因改变常见于生长缓慢的脑肿瘤(毛细胞型星形细胞瘤)。这些基因改变发生在肿瘤内部,通常不具有家族遗传性。
毛细胞型星形细胞瘤的发生是因为细胞内的一种生长信号卡在了“开启”状态。这导致细胞在一个区域缓慢生长。高级别星形细胞瘤的形成在大量有害的 DNA 变化累积后。这会导致细胞快速生长并扩散到邻近脑组织。
风险因素
星形细胞瘤的风险因素包括:
- 头颈部高剂量电离辐射治疗史。 如果您曾因其他癌症接受过高剂量放疗,患病风险可能会增高。如果放射治疗区域靠近头颈部,尤其是在儿童时期,患病风险会显著增加。
- 年龄。 儿童和成人都可能罹患星形细胞瘤。儿童患者多为低级别肿瘤,这类肿瘤通常生长缓慢。成人患者则多为高级别肿瘤,这类肿瘤生长更为迅速且侵袭性更强。大多数高级别星形细胞瘤在 40 岁以后确诊。
- 遗传性状况。 某些家族遗传性罕见状况可能增加患病风险,如 1 型神经纤维瘤病(NF1)、林奇综合征、特科特综合征和结节性硬化症。
生活方式或环境因素会导致星形细胞瘤吗?
目前尚无证据表明饮食、运动或抽烟等生活方式因素与星形细胞瘤之间存在关联。此外,也尚无证据表明接触化学物质或使用手机等其他疑似环境风险因素会引发星形细胞瘤。大多数病例为偶然产生,并无明确的外部诱因。
目前尚无预防星形细胞瘤的方法。
并发症
随着的肿瘤的生长或治疗的进行,星形细胞瘤可能会引发一些并发症。可能的星形细胞瘤并发症包括:
- 神经系统问题。 肿瘤可能压迫脑或脊髓的某些部位。这可能导致头痛、癫痫发作、言语障碍、无力或行走困难。
- 肿瘤复发。 即使经过治疗,星形细胞瘤仍可能复发,尤其是高级别肿瘤或无法完全切除的情况。
- 治疗风险和副作用。 手术、放疗和化疗有时会引起副作用,如记忆或思维障碍、癫痫发作、头痛、恶心或疲劳。在某些情况下,治疗可能会损伤健康脑组织。
医护团队将与您携手共同应对这些问题,全力守护您的生活质量。