概述
肝脏
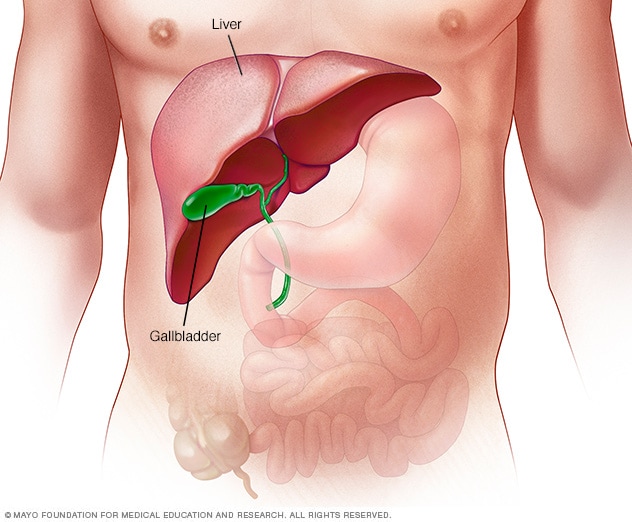
肝脏
肝脏是人体内最大的器官,主要位于右上腹,在横膈膜下方、胃的上方。
开始您的捐献者评估
单击此处填写病史问卷,开始活体肾脏或肝脏供体评估。
肝移植手术是指切除功能衰竭的肝脏,并用健康的肝脏进行替换。新肝脏可能是已故供者的肝脏,也可能是活体供者捐献的部分肝脏。
肝脏是人体最大的内脏器官。它发挥多种重要功能,包括:
- 处理营养素、药物和激素。
- 产生胆汁,帮助身体吸收脂肪、胆固醇和维生素。
- 制造帮助血液凝结的蛋白质。
- 清除血液中的细菌和毒素。
- 帮助身体抵抗感染。
肝移植治疗方案通常用于终末期慢性肝病出现严重并发症的患者。在极少数情况下,如果健康肝脏突然停止发挥功能,也可能进行肝移植。
大多数肝移植使用来自已故供者(即已死亡的捐献者)的肝脏。然而,需要肝移植的患者远多于已故供者捐献的肝脏数量。
如果您正在等待已故供者的肝脏,活体肝移植(即移植由活体供者捐献的部分肝脏)可能是另一种选择。活体肝移植之所以可行,因为在手术切除部分肝脏用于捐献后,肝脏可以在短期内重新生长并恢复到正常大小。
2022 年,美国大约实施了 9500 例成人和儿童肝移植手术。其中大约 600 例使用了活体供者的肝脏。同期的肝移植等待名单上大约有 10500 人。
Types
目的
健康肝脏与肝硬化
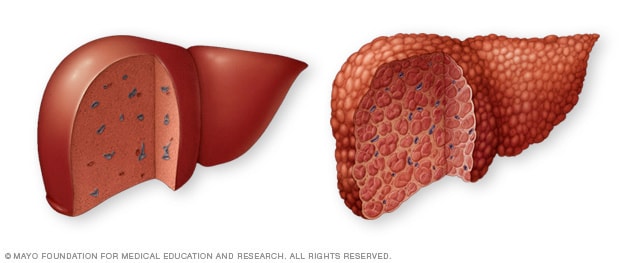
健康肝脏与肝硬化
健康肝脏(左图)没有瘢痕形成的迹象。出现肝硬化(右图)时,瘢痕组织会取代健康肝脏组织。
肝移植是适用于肝衰竭患者的治疗方案。该方案还可用于其他治疗已失效的某些肝癌患者。
肝衰竭可能会很快发生,也可能会持续很长时间。在几周内迅速发生的肝衰竭被称为急性肝衰竭。急性肝衰竭这种状况并不常见,通常是由某些药物或感染引起的并发症所致。
肝移植虽然可以治疗急性肝衰竭,但更常用于治疗慢性肝衰竭。慢性肝衰竭会持续数月到数年。
有多种状况可能会导致慢性肝衰竭。慢性肝衰竭的最常见原因是肝脏瘢痕形成(又称为肝硬化)。肝硬化是指瘢痕组织取代正常肝组织,导致肝脏功能受损。肝硬化是患者需要肝移植的最常见原因。
导致肝衰竭和肝移植的肝硬化的主要病因包括:
肝移植还可能用于治疗某些始发于肝脏的癌症。
风险
手术并发症
肝移植手术伴有发生严重并发症的风险。其中有些风险与手术本身有关,有些风险则来自防止身体排斥新肝脏所需的药物。
该手术的潜在风险包括:
- 胆管并发症,包括胆管渗漏或胆管萎缩。
- 出血。
- 血凝块。
- 供肝出现衰竭。
- 感染。
- 供肝出现排斥反应。
- 意识模糊或癫痫发作。
随着时间的推移,原发性肝病也可能在移植的肝脏中复发。
抗排斥药物的副作用
进行肝移植后,您需要终身服用药物,以防止身体对供体肝脏产生排斥反应。这些抗排斥药物可能会引起一些副作用,包括:
由于抗排斥药物通过抑制免疫系统发挥作用,因此它们也会增加感染风险。医务人员可能开具其他药物,帮助您抵抗或预防感染。
如何进行准备
选择一家移植中心
如果医务人员建议进行肝移植,您将被转诊到移植中心。您也可以自行选择移植项目,或从保险公司的首选医疗服务提供者列表中选择一个项目。
考虑移植项目时,您或许可以:
- 了解移植中心每年实施的移植手术数量和类型。
- 询问移植中心的肝移植生存率。
- 通过美国移植受者科学登记系统的数据库,比较移植中心的统计数据。
- 了解移植之前、期间和之后可能产生的费用。这些费用可能包括检查、器官提取、手术、住院以及往返移植中心进行移植和复诊的交通费用。
- 考虑移植项目提供的其他服务,如互助组、行程安排、恢复期所需的当地住宿和其他资源转介。
- 评估该中心是否致力于采用最新移植技术和方法,这可表明该项目是否在不断发展。
选定移植中心后,您需要接受评估,以确定您是否符合该中心的资格要求。每家移植中心都有各自的资格标准。如果一家中心不接收您,您仍然可以在另一家中心接受评估。
评估过程旨在确定:
- 您的健康状况是否符合手术条件,以及是否适合在移植后终身使用药物。
- 您是否患有任何可能降低移植成功率的医疗状况。
- 愿意且能够遵医嘱用药以及遵循移植团队的建议。
作为评估的一部分,您可能需要接受多项检查并进行咨询,包括:
- 实验室检查,例如血液和尿液检测,以查明肝脏和其他器官的功能状况。
- 影像学检查,如肝脏超声检查。
- 心脏检查,用于评估心血管系统的健康状况。
- 一般健康检查,包括常规癌症筛检,以评估整体健康状况,并查明是否患有任何可能影响移植的其他医疗状况。
评估还可能包括:
- 找营养师进行营养咨询,营养师会评估您的饮食,并提供有关移植前后如何规划健康饮食的建议。
- 心理评估,以查明和治疗任何潜在状况(如抑郁症或焦虑症),并确保您完全了解肝移植的风险。
- 联系社会工作者,请他们评估您的支持网络,以确定移植后是否有朋友或家人帮忙照护您。
- 戒瘾咨询,以帮助您戒除酒精、毒品或烟草等成瘾问题。
- 财务咨询,以帮助您了解移植和随访护理的费用,并审核您的保险承保范围。
肝移植手术一开始主要面向年轻患者和中年患者。目前,60 岁及以上患者也可以接受肝移植,具体取决于其健康状况。
在您完成所有检查和咨询后,移植中心的遴选委员会将召开会议,讨论您的检查结果。该委员会将确定肝移植是否适合您,以及您的健康状况是否符合移植条件。
如果这两个问题的答案都是肯定的,您将被列入肝移植等待名单。
可能出现的情况
术前
进入等待名单
医务人员会根据您的肝功能检测结果和其他因素来评估您疾病的严重程度、移植的紧迫性,以及您在肝移植等待名单上的位置。
您在等待名单上的位置取决于评分系统。医务人员使用终末期肝病模型(MELD)评分为成人评估,并使用儿童终末期肝病模型(PELD)评分为 12 岁以下儿童评估。
医务人员会根据您的检查结果使用公式计算 MELD 评分。评分范围为 6 至 40 分。该评分有助于评估未接受移植者在 90 天内死亡的风险。MELD 评分高表明您急需移植。
如果有已故供者肝脏可供移植,会对等待名单上的患者根据血型进行配型。然后根据其 MELD 评分进行分配。MELD 评分较高的患者通常会优先获得供肝。如果 MELD 评分相同且血型相同,则加入等待名单时间最长的患者将优先获得供肝。
有些肝脏状况(如肝癌)可能不会让患者获得较高的 MELD 评分。如果这些患者符合特定医学要求,移植中心可以为其申请 MELD 加分。
此外,急性肝衰竭成人患者不进行常规 MELD 评分系统排序。他们可能基于疾病严重程度而被列在移植等待名单上比较靠前的位置。
等待新肝脏
等待供肝的时间可能会有很大差异。有些患者可能只需等几天就可获得供肝,另一些患者则等待数月,甚至可能永远等不到已故供者的肝脏。
在等待期间,医护团队会治疗肝衰竭引起的并发症,尽可能保持患者舒适。
终末期肝衰竭的并发症是严重问题,您可能需要经常住院。如果肝病加重,会更新您的 MELD 评分,反映您当前的病情。
活体肝供者
每年有一小部分肝移植使用活体供肝。在活体肝移植中,外科医生使用来自健康活体供者的一小部分肝脏进行移植。活体肝移植最初用于需要肝移植的患儿,因为很难为他们找到合适的已故供者器官。现在,活体肝移植也已成为晚期肝病成人患者的一个选项。
活体肝移植是等待已故供者肝脏的一种替代方案。这类移植可以帮助患者避免在等待移植期间出现健康并发症。首先需要寻找身体足够健康、能安全接受大手术的活体供者。此外,供者的年龄、血型和器官大小也是决定您和供者是否匹配以进行活体肝移植的关键因素。
活体肝脏供者大多是肝移植需求者的近亲或朋友。如果您的家人或朋友愿意捐献自己的部分肝脏给您,请向您的移植团队咨询此方案。
活体肝移植和已故供者移植都能帮助需要肝移植的患者。但是找到活体供者可能并非易事。供者需要接受多项检查,以确保其与器官移植受者配型良好,且身心足够健康,可以接受手术。手术对供者来说也有很大的风险。
多数活体供者恢复良好,且肝脏会在数月内恢复至正常大小。
您的移植团队将与您和潜在的供者讨论相关益处和风险。
多米诺肝移植
另一种相对少见的活体肝移植被称为多米诺肝移植。在多米诺肝移植中,您所移植的肝脏来自患有罕见遗传性状况但肝功能仍然正常的活体供者。这类状况包括家族性淀粉样变性和枫糖尿病(MSUD)。
在这项医疗程序中,患有家族性淀粉样变性或 MSUD 的活体供者先接受肝移植,用于治疗其所患状况。随后把活体供者自己功能依然正常的肝脏移植给您。如果供者患有家族性淀粉样变性,您最终可能也会出现症状,但这通常在多年内不会出现。如果供者患有 MSUD,所移植的肝脏通常不会引起症状,因为您的身体可以正常处理氨基酸。
医务人员通常选择让中年或年龄较大的患者接受多米诺肝移植。年龄较大的患者在余生中不太可能出现供者所患状况的症状。有时,儿童患者也可以接受多米诺肝移植。在这些医疗程序后,医护团队会密切监测是否出现供者所患状况的任何体征。
医务人员会对您进行评估,确定您是否适合接受多米诺肝移植,或者其他治疗方案是否更适合您的医疗状况。
保持健康
无论您是在等待供肝还是已经安排好接受移植手术,都应努力保持健康。保持健康并尽可能多活动,可以让您在时机到来时更有把握做好接受移植手术的准备。这也可能有助于加快术后恢复。请务必:
- 遵医嘱用药。
- 遵循饮食和运动计划。
- 按时前往医护团队处就诊。
- 积极参与有益健康的活动,包括放松身心以及与家人朋友共度时光。
与移植团队保持联系,告知他们您健康状况的任何重大变化。如果您在等待供肝,请确保移植团队随时都能联系到您。请提前准备好住院包,并提前安排好在接到移植电话后前往移植中心的交通事宜。
术中
活体肝移植
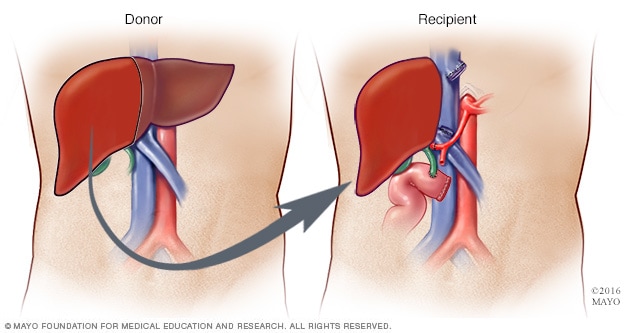
活体肝移植
在活体肝移植期间,外科医生会取下约 40%-70% 的供肝并将其植入受者体内。
活体供者肝脏再生
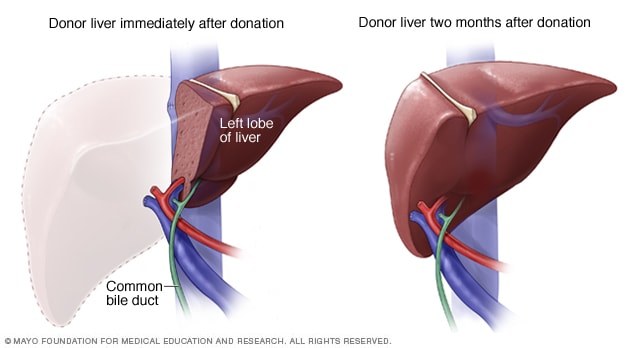
活体供者肝脏再生
在活体供肝手术后的几个月内,供者肝脏通常会恢复到之前的大小、体积和容量。
已故供者肝移植
如有已故供者的肝脏可供您移植,则您需要立即前往医院。医护团队会让您住院并接受检查,以确保您的健康状况符合手术条件。
肝移植手术需要进行全身麻醉,因此在手术过程中您会处于类似睡眠的状态。
外科医生会在您的腹部做一个长切口,从而触达肝脏。切口的位置和大小因外科医生的手术方法和您的身体情况而异。
外科医生会切除您的肝脏,将供肝植入您体内。然后外科医生会将您的血管和胆管连接到供肝上。手术可能需要 12 个小时,具体取决于您的情况。
将新肝脏放置好后,外科医生会用缝线和缝针缝合手术切口,然后会将您送到重症监护治疗病房进行康复治疗。
活体肝移植
如果您正在接受活体肝移植,医生会提前安排您的手术。
外科医生首先会对供者进行手术,切除部分肝脏以进行移植。然后取出您的肝脏,将供体肝脏部分植入您体内。外科医生会将您的血管和胆管连接到新的肝脏上。
移植到您体内的肝脏部分和供者体内留下的部分会迅速再生,在几个月内恢复至正常大小。
术后
肝移植后
肝移植后,您可能:
- 需要在重症监护治疗病房留观几天。 医务人员会监测您的病情,观察有无并发症的体征。他们还会频繁检查您的肝功能,以评估新肝脏的运作情况。
- 住院 5 到 10 天。 一旦病情稳定,会将您转移到移植恢复区,直到您可以出院回家为止。
- 在家恢复期间,您需要定期复查。 移植团队会为您制定检查计划。一开始,您可能需要每周接受几次血液检测,之后会逐渐减少检查频率。
- 终生用药。 您需要在肝移植后使用多种药物。您可能需要终身持续使用其中多种药物。免疫抑制剂药物有助于防止免疫系统攻击新肝脏。其他药物有助于降低移植后出现其他并发症的风险。
在肝移植手术后,通常需要 6 个月或更长时间才能感到完全康复。术后几个月您就可以恢复正常活动或重返工作岗位。恢复期的长短取决于您在接受肝移植前的病情严重程度。
结果
肝移植存活率
肝移植成功率和长期存活率取决于您的具体情况。
一般而言,大约 75% 肝移植受者的术后生存期能达到至少 5 年。这意味着,每 100 名因任何原因接受肝移植的患者中,约有 75 人可生存 5 年,而 25 人会在 5 年内死亡。约有 60% 的肝移植受者可存活 10 年或更长时间。
活体肝移植受者的短期结局通常比已故供者肝移植受者要好。然而,由于活体肝移植受者通常等待移植的时间更短,且移植前病情通常不如已故供者肝移植受者严重,因此长期结果较难对比。
美国各移植中心的肝移植受者生存率也存在差异。您可以在美国移植受者科学登记系统查询这些统计数据。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
妥善处理与支持
在等待移植的过程中,您通常会感到焦虑或不知所措。排斥反应、重返工作以及移植后的其他种种问题也令很多人忧心忡忡。您可以寻求朋友和家人的支持,帮助您度过这段难熬的时光。
在整个移植过程中,移植团队可帮助您寻找其他有用资源和应对策略。您可以:
- 加入移植受者互助组。 与有相同经历的人交谈可以缓解担忧和焦虑。
- 在社交媒体上分享个人经历。 社交媒体是与其他相似经历者建立联系的另一种方式。它或许可以帮助您适应新情况。
- 寻找康复服务。 如果您准备重返工作岗位,则社工可帮助您联系家庭所在州职业康复部门提供的康复服务。
- 设定切合实际的目标和期望。 移植后的生活可能与移植前有所不同。对手术结果和恢复时间抱有符合实际的预期,有助于减轻压力。
- 学习相关知识。 尽可能多地了解您的手术流程,并提出您不理解的问题。知识带来力量。
饮食与营养
肝移植后,均衡饮食对恢复和保持肝脏健康尤为重要。
移植团队的营养专家(营养师)将与您探讨营养和饮食需求,并回答您关于移植后的任何问题。
一般来说,肝移植后的饮食应确保低盐、低胆固醇、低脂肪和低糖。
为保护您的新肝脏,请务必避免饮酒。切勿饮用含酒精的饮料或在烹饪时使用酒精。
营养师也可为您提供一些有益健康的食物选择和建议,供您纳入营养计划。您可能会被告知:
- 每天至少食用五份果蔬。
- 避免食用葡萄柚和葡萄柚汁,因为它们会对一组免疫抑制用药产生影响。
- 在日常饮食中摄入充足的纤维。
- 选择全谷物食品而非加工食品。
- 食用或饮用低脂或脱脂乳品,这对于维持最佳的钙磷水平至关重要。
营养师还可能建议您:
- 食用瘦肉、禽类和鱼类。
- 遵循食品安全指南。
- 每天摄入足量的水和其他液体,保持水分充足。
运动
肝移植后,应在日常生活中有规律地进行锻炼和身体活动。这有助于改善整体身心健康。
手术完成后,您应该尽快且尽可能多行走。然后,随着体力的恢复,您可以开始在日常生活中增加更多身体活动。
行走、骑自行车、游泳、低冲击力量训练以及您喜欢的其他身体活动,都能帮助您在移植后养成健康、热爱运动的生活方式。但在您移植后开始或调整日常锻炼计划之前,请务必咨询移植团队。