نظرة عامة
يحدث فشل القلب عندما لا تَضُخ عضلة القلب الدم كما ينبغي. وعند حدوث ذلك، غالبًا يرتد الدم، ويمكن أن تتراكم السوائل في الرئتين، مما يُسبب الإصابة بضيق النفس.
تسبب بعض الحالات المَرَضية المتعلقة بالقلب تدريجيًا إضعاف القلب أو تيبسه بدرجة تؤثر في قدرته على سحب الدم وضخه بشكل مناسب. وتتضمن هذه الحالات المَرَضية ضيق شرايين القلب وارتفاع ضغط الدم.
قد يحسّن العلاج المناسب أعراض فشل القلب وقد يساعد على إطالة عمر القلب لدى بعض الأشخاص. ويمكن أن تحسن التغييرات في نمط الحياة جودةَ الحياة. حاول فقدان الوزن وممارسة التمارين الرياضية وتقليل تناول الملح والسيطرة على التوتر.
لكن فشل القلب قد يكون مهددًا للحياة. وقد تظهر على الأشخاص المصابين بفشل القلب أعراض خطرة. وقد يحتاج بعض الأشخاص إلى الخضوع لزرع القلب أو تركيب جهاز لمساعدة القلب على ضخ الدم.
ويُسمى فشل القلب أحيانًا بفشل القلب الاحتقاني.
الأعراض
فشل القلب
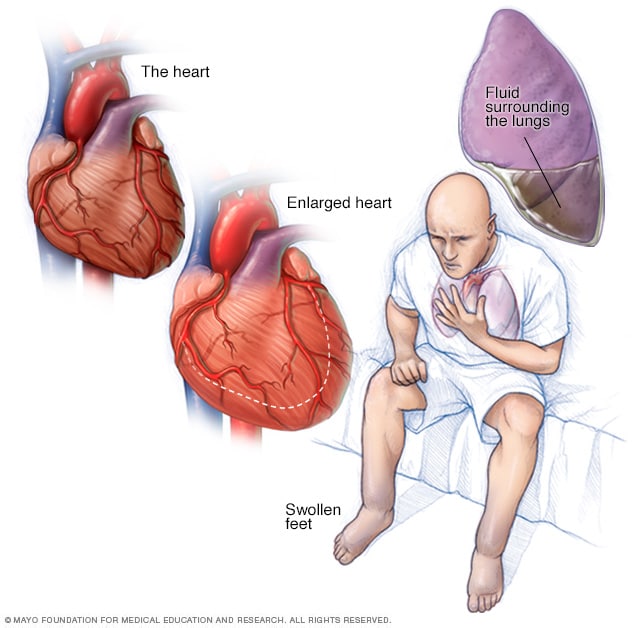
فشل القلب
يحدث فشل القلب عندما لا تضخ عضلة القلب الدم كما ينبغي. وغالبًا يتراجع الدم ويؤدي إلى تراكم السوائل في الرئتين والساقين. يمكن أن يسبب تراكم السوائل ضيق النفس وتورمًا في الساقين والقدمين. وقد يؤدي ضعف تدفق الدم إلى ظهور الجلد باللون الأزرق أو الرمادي. ويختلف مدى سهولة ملاحظة تغيرات لون الجلد أو صعوبتها حسب لون الجلد. ويمكن أن تؤدي بعض أنواع فشل القلب إلى تضخم القلب.
إذا كنت مصابًا بفشل القلب، فلن يتمكن قلبك من ضخ كمية كافية من الدم تفي باحتياجات الجسم.
قد تظهر الأعراض ببطء، وفي بعض الأحيان تبدأ فجأة. وقد تشمل أعراض فشل القلب ما يلي:
- ضيق النفس عند ممارسة الأنشطة أو الاستلقاء.
- الإرهاق والتعب.
- تورُّم الساقين والكاحلين والقدمين.
- سرعة ضربات القلب أو عدم انتظامها.
- ضعف القدرة على ممارسة التمارين الرياضية.
- الأزيز.
- سعال لا يزول أو سعال مصحوب بمخاط أبيض أو وردي اللون مختلط بنقاط من الدم.
- انتفاخ البطن.
- زيادة الوزن بسرعة كبيرة بسبب احتباس السوائل.
- الغثيان وفقدان الشهية.
- صعوبة التركيز أو قلة الانتباه.
- ألم في الصدر إذا كان فشل القلب ناتجًا عن نوبة قلبية.
متى يجب زيارة الطبيب؟
توجه لزيارة طبيبك إذا كنت تعتقد أن لديك أعراض فشل القلب. اتصل برقم 911 أو اطلب المساعدة الطبية الطارئة إذا أصبت بالحالات التالية:
- ألم الصدر.
- الإغماء أو الضعف الشديد.
- سرعة نبضات القلب أو عدم انتظامها، مع ضيق النفس أو ألم في الصدر أو إغماء.
- ضيق النفس المفاجئ والحاد، والسعال المصحوب بمخاط رغوي بلون أبيض أو وردي.
قد ترجع هذه الأعراض إلى فشل القلب. ولكن توجد كثير من الأسباب المحتملة الأخرى. فلا تحاول تشخيص حالتك بنفسك.
سيجري الأطباء في غرفة الطوارئ اختبارات لتحديد ما إذا كانت الأعراض ناتجة عن فشل القلب أم شيء آخر.
اتصل بالطبيب على الفور إذا كنت مصابًا بفشل القلب ثم:
- تدهورت أعراضك فجأة.
- ظهر عليك عرض جديد.
- زاد وزنك 5 أرطال (2.3 كغم) أو أكثر في غضون بضعة أيام.
فقد تعني هذه التغيرات أن فشل القلب الموجود يتدهور أو أن العلاج لا يفيد.
الأسباب
حجرات وصمامات القلب
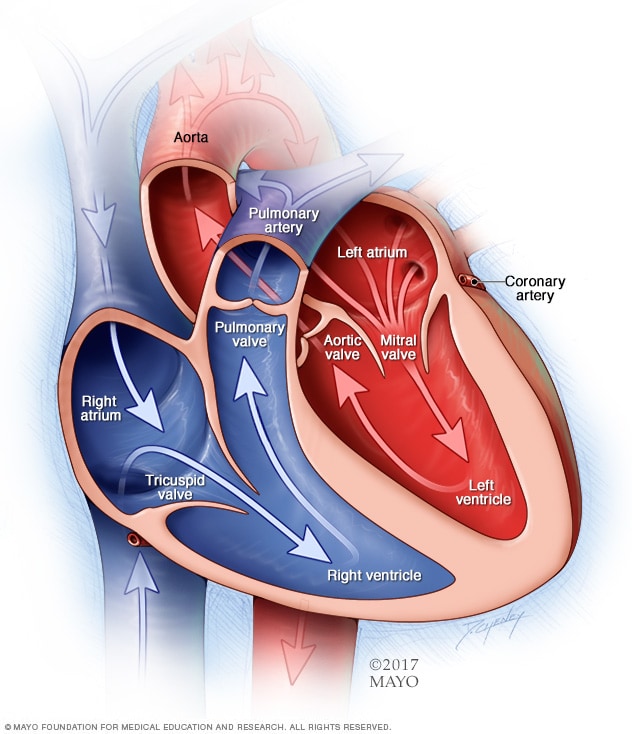
حجرات وصمامات القلب
يحتوي القلب عادةً على حجرتين علويتين وحجرتين سفليتين. وتستقبل الحجرتان العلويتان، وهما الأذينان الأيمن والأيسر، الدم الوارد. وتضخ الحجرتان السفليتان، البطينان الأيمن والأيسر اللذان يحتويان على عضلات أكثر، الدم خارج القلب. أما صمامات القلب، التي تجعل الدم يتدفق في الاتجاه الصحيح، فتقوم بدور البوابات على مداخل الحجرات.
قلب متضخم، في فشل القلب
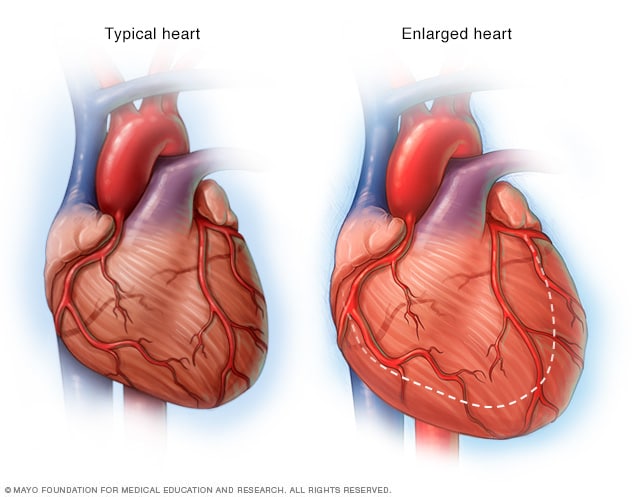
قلب متضخم، في فشل القلب
في حال ضعف القلب، مثلما يحدث في حال فشل القلب، فإنه يبدأ في التضخم. وذلك ما يدفعه للعمل بجهد أكبر من أجل ضخ الدم لبقية الجسم.
يمكن أن يحدث فشل القلب بسبب ضعف القلب أو تلفه أو تيبسه.
- فإذا تعرض القلب إلى تلف أو ضعف، فقد تتمدد حجرات القلب وتكبر. ومن ثمّ لا يستطيع القلب ضخ كمية الدم الكافية إلى الجسم.
- وفي حال تيبّس حجرات الضخ الرئيسية للقلب -المسماة البُطينات- فلا يمكنها الامتلاء بما يكفي من الدم بين النبضات.
يمكن أن تتضرر عضلة القلب بسبب التعرض لأنواع عدوى معينة والإفراط في تعاطي الكحوليات وتعاطي العقاقير غير المشروعة وبعض أدوية العلاج الكيميائي. ويمكن أن تؤدي الجينات دورًا أيضًا.
يمكن لأي من الحالات التالية أيضًا أن تُسبب ضرر القلب أو ضعفه، ومن ثم تُسبب فشل القلب.
-
مرض الشريان التاجي والنوبة القلبية. مرض الشريان التاجي هو السبب الأكثر شيوعًا لفشل القلب. ويحدث هذا المرض نتيجة تراكم الترسّبات الدهنية في الشرايين. وتؤدي هذه الترسّبات إلى تضيُّق الشرايين. يقلل هذا من تدفق الدم ويمكن أن يؤدي إلى نوبة قلبية.
تحدث النوبة القلبية فجأة عند انسداد أحد الشرايين المغذية للقلب انسدادًا كاملاً. قد يؤدي تضرر عضلة القلب بسبب نوبة قلبية إلى عدم قدرة القلب على الضخ كما ينبغي.
- ارتفاع ضغط الدم. تُسمى هذه الحالة أيضًا فرط ضغط الدم، وتجعل القلب يعمل بجهد أكبر مما ينبغي لضخ الدم لبقية الجسم. وبمرور الوقت، يمكن أن يؤدي هذا الجهد الزائد إلى تيبُّس عضلة القلب أو ضعفها بدرجة لا تسمح بضخ الدم كما ينبغي.
- مرض صمام القلب. تحافظ صمامات القلب على تدفق الدم بالطريقة الصحيحة. وفي حال كان أحد الصمامات لا يعمل بالكفاءة المطلوبة، يكون على القلب العمل بجهد أكبر لضخ الدم. ومن الممكن أن يُضعف هذا القلب بمرور الوقت. يمكن أن يوقف علاج بعض أنواع مشكلات صمامات القلب فشل القلب.
- التهاب عضلة القلب. السبب الأكثر شيوعًا لالتهاب عضلة القلب هو الفيروسات ومنها الفيروس المسبب لكوفيد 19، ويمكن أن تؤدي إلى فشل القلب في الجانب الأيسر.
- الولادة بمشكلة في القلب، أو عيب خلقي في القلب. إذا لم يكن القلب وحجراته أو صماماته قد تشكلت بشكل صحيح، تضطر بقية أجزاء القلب إلى العمل بجهد أكبر لضخ الدم. وربما يؤدي هذا إلى فشل القلب.
- يُسمى عدم انتظام ضربات القلب اضطراب النظم القلبي. قد يؤدي عدم انتظام ضربات القلب إلى تسارع ضربات القلب، ما يجعل القلب يعمل بجهد أكبر. قد يؤدي بطء ضربات القلب أيضًا إلى فشل القلب. ويمكن أن يساعد علاج عدم انتظام ضربات القلب على إيقاف فشل القلب لدى البعض.
- أمراض أخرى. قد تسهم بعض الأمراض طويلة الأمد في فشل القلب المزمن. ومن أمثلتها داء السكري أو الإصابة بفيروس نقص المناعة البشري أو فرط نشاط الغدة الدرقية أو نقص نشاطها أو تراكم الحديد أو البروتين.
من أسباب فشل القلب المفاجئ أيضًا:
- التفاعلات التحسُّسية.
- أي مرض يصيب الجسم كله.
- الجلطات الدموية في الرئتين.
- حالات العدوى الشديدة.
- استخدام أدوية معينة.
- الفيروسات التي تهاجم عضلة القلب.
عادةً يبدأ فشل القلب بحجرة القلب اليسرى السفلية، التي تُسمى البطين الأيسر، وهي حجرة الضخ الرئيسية في القلب. لكن قد يصيب فشل القلب الجانب الأيمن أيضًا. وتُسمى حجرة القلب السفلية اليمنى البطين الأيمن. وفي بعض الأحيان يصيب فشل القلب جانبَيه.
| نوع فشل القلب |
الوصف |
| المصدر: جمعية القلب الأمريكية |
| فشل الجانب الأيمن من القلب |
يؤثر هذا النوع على حجرة القلب السفلية اليمنى، التي تسمى البطين الأيمن. وقد يرتد فيها السائل إلى البطن والساقين والقدمين، ما يُسبب حدوث تورم. |
| فشل الجانب الأيسر من القلب |
يؤثر هذا النوع على حجرة القلب اليسرى السفلية، التي تسمى البطين الأيسر. وقد قد يرتد فيها السائل إلى الرئتين ويسبب ضيق النفَس. |
| فشل القلب مع انخفاض قياس الكسر القذفي (HFrEF)، ويُسمى أيضًا فشل القلب الانقباضي |
أحد أنواع فشل الجانب الأيسر من القلب. وفي هذا النوع لا يستطيع البطين الأيسر الانقباض بالقوة المطلوبة. ولا يكون القلب قويًا بما يكفي لضخ ما يكفي من الدم إلى الجسم. |
| فشل القلب مع استقرار قياس الكسر القذفي (HFpEF)، ويُسمى أيضًا فشل القلب الانبساطي |
أحد أنواع فشل الجانب الأيسر من القلب. ويعجز فيه البطين الأيسر عن الارتخاء أو الامتلاء بالكامل. ويجد القلب صعوبة في الامتلاء بالدم. |
عوامل الخطر
من الأمراض والحالات الصحية التي تزيد من احتمالات الإصابة بفشل القلب:
- مرض الشريان التاجي. قد تحد الشرايين الضيقة من إمداد القلب بالدم المحمل بالأكسجين، ما يؤدي إلى إضعاف عضلة القلب.
- النوبة القلبية. النوبة القلبية هي شكل من أشكال مرض الشرايين التاجية يحدث فجأة. وقد يعني تضرر عضلة القلب نتيجة لنوبة قلبية أن القلب لن يعود قادرًا على ضخ الدم كما ينبغي.
- أمراض صمام القلب. يُسبب وجود صمام قلبي لا يعمل بصورة طبيعية زيادة خطر الإصابة بفشل القلب.
- ارتفاع ضغط الدم. يضطر القلب إلى العمل بجهد أكبر مما ينبغي له عند ارتفاع ضغط الدم.
- عدم انتظام ضربات القلب. يمكن أن تؤدي حالات عدم انتظام ضربات القلب -خاصةً إذا كانت متكررة وسريعة للغاية- إلى إضعاف عضلة القلب والإصابة بفشل القلب.
- مرض القلب الخلقي. يُولد بعض الأشخاص المصابين بفشل القلب بمشكلات تؤثر في هيكل القلب لديهم أو وظيفته.
- داء السكري. يُسبب داء السكري زيادة احتمالات الإصابة بارتفاع ضغط الدم ومرض الشريان التاجي.
- انقطاع النفس النومي. يؤدي عدم القدرة على التنفس بصورة طبيعية أثناء النوم إلى انخفاض مستويات الأكسجين في الدم وزيادة احتمالات الإصابة بعدم انتظام ضربات القلب، ويمكن أن تُسبب هاتان المشكلتان إضعاف القلب.
- السمنة. تزداد مخاطر الإصابة بفشل القلب بين الأشخاص المصابين بالسمنة.
- العدوى الفيروسية. يمكن أن تُسبب بعض أنواع العدوى الفيروسية تلف عضلة القلب.
من الأدوية التي قد تزيد من احتمالات الإصابة بفشل القلب:
- بعض أدوية داء السكري. وُجد أن أدوية داء السكري روزيغليتازون (Avandia) وبيوغليتازون (Actos) يزيدان من احتمالات الإصابة بفشل القلب لدى بعض الأشخاص. لكن لا تتوقف عن تناول هذه الأدوية دون استشارة الطبيب أولاً.
- بعض الأدوية الأخرى. من الأدوية الأخرى التي قد تؤدي إلى الإصابة بفشل القلب أو مشكلات في القلب مضادات الالتهاب غير الستيرويدية، وبعض الأدوية المستخدمة في علاج ارتفاع ضغط الدم والسرطان وأمراض الدم وضربات القلب غير المنتظمة وأمراض الجهاز العصبي وحالات الصحة العقلية ومشكلات الرئة والمسالك البولية وحالات العدوى.
من عوامل خطر الإصابة بفشل القلب الأخرى:
- التقدُّم في السن. تنخفض قدرة القلب على العمل مع التقدُّم في السن، حتى لدى الأشخاص الأصحاء.
- تعاطي الكحوليات. قد يُسبب الإفراط في شرب الكحوليات إضعاف عضلة القلب وقد يؤدي إلى الإصابة بفشل القلب.
- التدخين أو تعاطي التبغ. إذا كنت مدخنًا، فأقلع عن التدخين. فتعاطي التبغ يزيد من احتمالات الإصابة بأمراض القلب وفشل القلب.
المضاعفات
إذا كنت مصابًا بفشل القلب، فمن المهم الانتظام في إجراء الفحوص الطبية، حتى إذا تحسنت الأعراض. وقد يفحصك الطبيب ويجري بعض الاختبارات لاكتشاف المضاعفات.
تختلف مضاعفات فشل القلب باختلاف العمر والحالة الصحية العامة وشدة مرض القلب. وقد تشمل:
- تلف الكلى أو الفشل الكلوي. يمكن أن يحُد فشل القلب من تدفق الدم إلى الكليتين. وقد يؤدي عدم علاج هذه الحالة إلى الفشل الكلوي. وقد يتطلب تلف الكلى الناتج عن فشل القلب إجراء الديلزة (غسيل الكلى) للعلاج.
- مشكلات أخرى في القلب. يمكن أن يسبب فشل القلب تغيرات في حجم القلب ووظيفته. وقد تؤدي هذه التغيرات إلى تلف صمامات القلب وتسبب عدم انتظام ضربات القلب.
- تلف الكبد. يمكن لفشل القلب أن يؤدي إلى تراكم السوائل، ما يشكل ضغطًا كبيرًا على الكبد. ويمكن أن يؤدي تراكم السوائل إلى التندُّب، الذي يزيد من صعوبة عمل الكبد بشكل صحيح.
- الموت القلبي المفاجئ. إذا كان القلب ضعيفًا، فثمة احتمال للموت فجأة بسبب حدوث اضطراب خطير في ضربات القلب.
الوقاية
من الطرق المستخدمة للوقاية من فشل القلب علاج الحالات التي يمكن أن تسببه والسيطرة عليها. وتشمل هذه الحالات مرض الشريان التاجي وارتفاع ضغط الدم والسكري والسمنة.
تمكن الوقاية من فشل القلب باتباع بعض تغييرات نمط الحياة نفسها المستخدمة للسيطرة عليه. جرّب هذه النصائح المفيدة لصحة القلب:
- الامتناع عن التدخين.
- ممارسة كثير من التمارين الرياضية.
- تناوُل الأطعمة الصحية.
- الحفاظ على وزن صحي.
- التقليل من التوتر والسيطرة عليه.
- تناول الأدوية حسب الإرشادات.