نظرة عامة
ضربات القلب الطبيعية
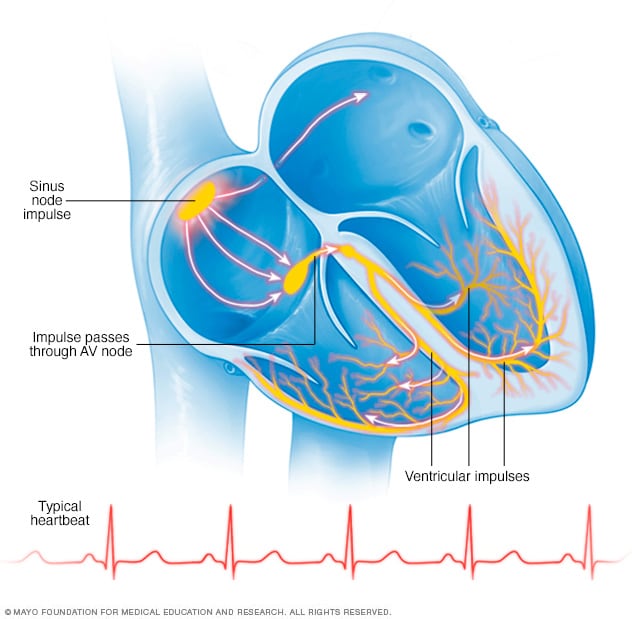
ضربات القلب الطبيعية
في حال كان نظم القلب طبيعيًا، تُرسِل مجموعة صغيرة من الخلايا الموجودة عند عقدة الجيب إشارة كهربية. وتنتقل هذه الإشارة بعد ذلك عبر الأذين إلى العقدة الأذينية البطينية وتمر إلى داخل البطينين، مما يؤدي إلى انقباضهما ومن ثم ضخ الدم.
اضطراب النظم القلبي هو ضربات قلب غير منتظمة. يحدث اضطراب النظم القلبي عندما لا تعمل الإشارات الكهربائية، التي تخبر القلب بالنبض، بطريقة صحيحة. قد ينبض القلب بسرعة كبيرة أو ببطء شديد. أو قد يكون نمط ضربات القلب غير متناسق.
قد يظهر اضطراب النظم القلبي على هيئة خفقان سريع لضربات القلب أو عدم انتظامها أو تسارعها. بعض حالات اضطرابات النظم القلبي غير ضارة. وقد يسبب بعضها الآخر الإصابة بأعراض مميتة.
هناك أوقات لا يشكل فيها نبض القلب السريع أو البطيء مشكلة. على سبيل المثال، قد ينبض القلب بشكل أسرع مع ممارسة التمارين الرياضية أو يتباطأ أثناء النوم.
قد يتضمن علاج اضطرابات النظم القلبي الأدوية أو الأجهزة مثل أجهزة تنظيم ضربات القلب أو إجراء أو عملية جراحية. وأهداف العلاج هي ضبط ضربات القلب السريعة أو البطيئة أو غير المنتظمة أو التخلص منها. يمكن أن يساعد نمط الحياة المفيد لصحة القلب على وقاية القلب من الضرر الذي يمكن أن يسبب بعض أنواع اضطراب النظم القلبي.
الأنواع
تُصنف حالات اضطراب النظم القلبي عمومًا حسب سرعة القلب. على سبيل المثال:
- تسرُّع القلب هو زيادة سرعة ضربات القلب. حيث يكون معدل سرعة القلب أكثر من 100 ضربة في الدقيقة.
- بطء القلب هو تباطؤ ضربات القلب. حيث يكون معدل سرعة القلب أقل من 60 ضربة في الدقيقة.
سرعة نبض القلب، التي تُسمى تسرُّع القلب
تشمل أنواع تسرُّع القلب ما يأتي:
- الرجفان الأذيني (AFib). يؤدي اضطراب إشارات القلب إلى تسارع نبض القلب من دون انتظام. قد يكون الرجفان الأذيني مؤقتًا ويتوقف تلقائيًا. لكن قد لا تتوقف بعض النوبات حتى الخضوع للعلاج. يرتبط الرجفان الأذيني بالسكتة الدماغية.
- الرفرفة الأذينية. تتشابه الرفرفة الأذينية مع الرجفان الأذيني، لكن نبض القلب في حالة الرفرفة يكون أكثر انتظامًا. ترتبط الرفرفة الأذينية أيضًا بالسكتة الدماغية.
- تسرُّع القلب فوق البُطيني. يشمل هذا المصطلح الواسع نبضات القلب غير المنتظمة التي تبدأ فوق حجرتَيِ القلب السفليتين، وتُسميان البُطينين. ويسبب تسرُّع القلب فوق البُطيني نوبات من اضطراب نبض القلب التي تبدأ وتنتهي فجأة.
- الرجفان البُطيني. تتسبب الإشارات الكهربائية السريعة والمضطربة في ارتجاف حجرتَيِ القلب السفليتين بدلاً من انقباضهما بطريقة متناسقة. وقد تسبب هذه المشكلة الخطرة الوفاة في حال عدم استعادة نظم القلب المنتظم خلال دقائق. ويشكو معظم الأشخاص المصابين بالرجفان البُطيني من مرض قلبي كامن أو تعرضوا لإصابة خطرة.
- تسرُّع القلب البُطيني. يبدأ هذا التسرع غير المنتظم لسرعة القلب بحدوث خلل في الإشارات الكهربائية في حجرتَيِ القلب السفليتين، وتسميان البُطينين. لا تسمح زيادة سرعة القلب للبُطينين بالامتلاء بالدم على نحو ملائم. قد يؤدي ذلك إلى عدم تمكن القلب من ضخ ما يكفي من الدم إلى الجسم. وقد لا يسبب تسرُّع القلب البُطيني مشكلات خطرة لدى الأشخاص الذين ينعمون بقلوب سليمة. أما الأشخاص المصابون بأمراض القلب، فقد يمثل تسرُّع القلب البُطيني لديهم حالة طارئة تستدعي رعاية طبية فورية.
تباطؤ ضربات القلب، يُسمى ببطء القلب
إن معدل ضربات القلب الأقل من 60 ضربة في الدقيقة يُعد بطء قلب. لكن انخفاض معدل ضربات القلب أثناء الراحة لا يعني دائمًا وجود مشكلة. إذا كنت تتمتع بلياقة بدنية جيدة، فقد يكون قلبك قادرًا على ضخ ما يكفي من الدم إلى الجسم بمعدل أقل من 60 ضربة في الدقيقة.
لكن إذا كان لديك معدل ضربات قلب بطيء ولا يضخ قلبك ما يكفي من الدم، فقد يكون لديك نوع من أنواع بطء القلب. وتشمل أنواع بطء القلب ما يأتي:
- متلازمة العقدة الجيبية المريضة. تضبط العقدة الجيبية سرعة ضربات القلب. وإذا كان هناك خلل في عمل العقدة، فقد يتغير معدل ضربات القلب بين بطيء جدًا وسريع جدًا. يمكن أيضًا أن يؤدي التندُّب بالقرب من العقدة الجيبية إلى الإصابة بمتلازمة العقدة الجيبية المريضة، ما يؤدي إلى إبطاء إشارات ضربات القلب أو تعطيلها أو إحصارها. تكون الحالة أكثر شيوعًا بين البالغين الأكبر سنًا.
- إحصار التوصيل الكهربي. يؤدي إحصار مسارات إشارات القلب الكهربية إلى تباطؤ الإشارات الكهربية التي تُحدِث ضربات القلب أو توقفها. بعض الإحصارات قد لا تسبب أي أعراض. البعض الآخر قد يسبب تفويت بعض ضربات القلب أو تباطؤها.
النبضات القلبية السابقة لأوانها
نبضات القلب المبكرة هي نبضات زائدة تحدث مرة واحدة، وتحدث أحيانًا على هيئة أنماط تحدث بالتبادل مع نبضات القلب المنتظمة. إذا كانت النبضات الزائدة تصدر من حجرة القلب العلوية، فهي تُسمى انقباضات أذينية مبكرة (PACs). وإذا كانت تصدر من الحجرة السفلية، فهي تُسمى انقباضات بُطينية مبكرة (PVCs).
يكون الإحساس بالنبض المبكر كما لو كان القلب قد فوَّت نبضة. لا تدعو هذه النبضات الزائدة إلى القلق بوجه عام. فهي نادرًا ما تشير إلى إصابتك بحالة مرضية أكثر خطورة. ومع ذلك، يمكن للنبض المبكر أن يسبب اضطراب النظم القلبي طويل المدى، وبخاصة لدى مرضى القلب. قد تؤدي النبضات البُطينية المبكرة التي تتكرر كثيرًا إلى ضعف القلب أحيانًا.
قد تحدث النبضات المبكرة في أوقات الراحة. وقد تكون نبضات القلب المبكرة ناتجة عن الإجهاد والتمرين الشديد واستخدام المنبهات، مثل الكافيين أو النيكوتين.
الأعراض
قد لا ينتج عن اضطراب النظم القلبي أي أعراض. قد تتم ملاحظة عدم انتظام ضربات القلب أثناء الفحص الطبي لسبب آخر.
قد تشمل أعراض اضطراب النظم القلبي ما يأتي:
- شعور بالرفرفة في الصدر أو عدم انتظام ضربات القلب أو تسارعها.
- ضربات قلب سريعة.
- ضربات قلب بطيئة.
- ألم الصدر.
- ضيق النفس.
قد تشمل الأعراض الأخرى:
- القلق.
- الشعور بالتعب الشديد.
- الدُّوار أو الدوخة.
- التعرق.
- الإغماء أو شبه الإغماء.
متى تزور الطبيب
إذا شعرت كأن قلبك ينبض بسرعة أكبر من اللازم أو أبطأ من اللازم، أو إذا كانت تفلت منه نبضة، فحدد موعدًا طبيًا لإجراء فحص طبي. قد تُحال إلى طبيب متخصص في أمراض القلب، ويُسمى طبيب القلب.
احصل على الرعاية الطبية الطارئة إذا كانت لديك أعراض القلب الآتية:
- ألم الصدر.
- ضيق النفس.
- الإغماء.
اتصل دائمًا برقم 911 أو رقم الطوارئ المحلي في منطقتك إذا كنت تعتقد أنك مصاب بنوبة قلبية.
يمكن أن يسبب نوع من اضطراب النظم القلبي، يُسمى الرجفان البطيني، انخفاضًا كبيرًا في ضغط الدم. ويمكن أن يسبب هذا سقوط الشخص على الأرض في غضون ثوانٍ، وهو ما يُسمى أيضًا الانهيار. وسرعان ما يتوقف نبض الشخص وتنفسه. الرجفان البطيني حالة طارئة تتطلب مساعدة طبية فورية. وهو السبب الأكثر شيوعًا للموت القلبي المفاجئ.
وفي حال حدوث ذلك، اتبع الخطوات الآتية:
- اتصل على الرقم 911 أو رقم الطوارئ المحلي.
- إذا لم يكن في الجوار شخص مُدَّرب على الإنعاش القلبي الرئوي (CPR)، فقم بإجراء الإنعاش القلبي الرئوي باستخدام اليدين فقط. اضغط بقوة وسرعة على منتصف الصدر. قم بإجراء من 100 إلى 120 ضغطة في الدقيقة إلى أن تصل المساعدة الطبية. ولا تحتاج إلى التنفس في فم الشخص.
- يساعد الإنعاش القلبي الرئوي على استمرار تدفق الدم إلى الأعضاء إلى أن يتم إعطاء القلب صدمة كهربائية باستخدام مُزيل الرَّجَفان الخارجي الآلي (AED). مُزيل الرَّجَفان الخارجي الآلي جهاز يُعطي صدمة لإعادة نشاط القلب.
- في حال وجود مُزيل الرَّجَفان الخارجي الآلي بالقرب منك، فاطلب من أحد الأشخاص إحضار الجهاز واتبع التعليمات. ولا يلزم تدريب لاستخدام هذا الجهاز. سيوجِّهك الجهاز إلى كيفية الاستخدام، فهو مبرمَج للسماح بتوصيل الصدمة في الوقت المناسب فقط.
الأسباب
لفهم أسباب اضطراب النظم القلبي، قد يكون من المفيد معرفة آلية عمل القلب.
كيف ينبض القلب؟
يتكون القلب الطبيعي من أربع حجرات.
- تُسمى الحجرتان العلويتان أذينين.
- وتُسمى الحجرتان السفليتان بُطينين.
يتحكم النظام الكهربائي للقلب في ضربات القلب. تبدأ الإشارات الكهربائية للقلب في مجموعة من الخلايا أعلى القلب تُسمى العقدة الجيبية. وتنتقل عبر مسار يربط بين الحجرات العلوية والسفلية للقلب تُسمى العقدة الأذينية البطينية (AV). تسبب حركة الإشارات انقباض القلب وضخ الدم.
عادةً ما تجري عملية إرسال إشارات القلب هذه بسلاسة في القلب السليم وينتج عنها سرعة قلب تتراوح بين 60 و100 دقة في الدقيقة أثناء الراحة.
ولكن يمكن أن تغير بعض الأشياء كيفية انتقال الإشارات الكهربائية عبر القلب وتؤدي إلى اضطراب النظم القلبي. ومنها:
- الإصابة بنوبة قلبية أو تندّب ناتج عن الإصابة بنوبة قلبية سابقة.
- انسداد شرايين القلب، ما يُسمى اعتلال الشريان التاجي.
- تغيرات في بنية القلب، مثل اعتلال عضلة القلب.
- مرض السكري.
- ارتفاع ضغط الدم.
- عدوى كوفيد 19.
- فرط نشاط الغدة الدرقية أو قلة نشاطها.
- انقطاع النفس النومي.
- بعض الأدوية، بما في ذلك تلك المستخدمة لعلاج نزلات البرد والحساسية.
- الإفراط في شرب الكحوليات أو الكافيين.
- تعاطي المخدرات غير المشروعة أو إساءة استخدامها.
- الخصائص الوراثية.
- التدخين.
- التوتر أو القلق.
عوامل الخطر
تتضمن العوامل التي قد تزيد خطر الإصابة باضطراب النظم القلبي ما يأتي:
- مرض الشريان التاجي وغيره من مشكلات القلب والجراحات السابقة بالقلب. إن تضيُّق شرايين القلب والنوبة القلبية وأمراض صمامات القلب وجراحة القلب السابقة والفشل القلبي واعتلال عضلة القلب وحالات تضرُّر القلب الأخرى تُمثِّل عوامل الخطورة للإصابة بغالبية أنواع اضطراب النظم القلبي.
- ارتفاع ضغط الدم. تؤدي هذه الحالة إلى زيادة خطر الإصابة بمرض الشريان التاجي. كما أنها قد تتسبَّب في أن تصبح جدران البطين الأيسر صلبة وسميكة، ما يؤدي إلى حدوث تغير في طريقة انتقال الإشارات الكهربائية عبر القلب.
- مشكلات القلب الموجودة منذ الولادة. تُسمى أيضًا عيوب القلب الخلقية، وقد تؤثر بعض هذه المشكلات في سرعة القلب وإيقاعه.
- مرض الغدة الدرقية. قد تزيد الإصابة بفرط نشاط الغدة الدرقية أو قلته من خطر الإصابة باضطراب في ضربات القلب.
- انقطاع النفس الانسدادي النومي. تتسبب هذه الحالة في توقف التنفس أثناء النوم. ومن الممكن أن تؤدي إلى تباطؤ ضربات القلب واضطراباتها، بما في ذلك الرجفان الأذيني.
- اختلال توازن الكهارل. تساعد المواد الموجودة في الدم التي تُسمى الكهارل على تحفيز الإشارات الكهربائية في القلب وإرسالها. البوتاسيوم والصوديوم والكالسيوم والمغنيسيوم هي أمثلة على الكهارل. إذا كانت كهارل الجسم منخفضة جدًا أو مرتفعة جدًا، فقد تتداخل مع إشارات القلب وتؤدي إلى عدم انتظام ضربات القلب.
- بعض الأدوية والمكملات الغذائية. يمكن لبعض الأدوية التي تُصرف بوصفة طبية وبعض علاجات السعال والزكام أن تسبب اضطراب النظم القلبي.
- الإفراط في تناوُل المشروبات الكحولية. قد يؤثر الإفراط في تناوُل المشروبات الكحولية في الإشارات الكهربائية في القلب. ويمكن لذلك أن يزيد فرصة الإصابة بالرجفان الأذيني.
- تناول الكافيين أو النيكوتين أو تعاطي عقاقير مخدرة غير مشروعة. المنبهات يمكن أن تجعل القلب ينبض بمعدل أسرع، وقد تؤدي إلى الإصابة باضطرابات النظم القلبي الأكثر خطورة. قد تؤثر العقاقير المُخدرة غير المشروعة مثل الأمفيتامينات والكوكايين في القلب بشكل كبير. وقد يسبب بعضها الموت المفاجئ بسبب الرجفان البُطيني.
المضاعفات
تعتمد المضاعفات على نوع اضطراب النظم القلبي. تشمل المضاعفات المحتملة لاضطراب النظم القلبي ما يأتي:
- الجلطات الدموية التي قد تؤدي إلى السكتة الدماغية.
- فشل القلب.
- توقف القلب المفاجئ.
ومن الممكن أن تقلل مضادات تخثر الدم خطورة الإصابة بالسكتة الدماغية المرتبطة بالرجفان الأذيني وغيره من اضطرابات النظم القلبي. إذا كان لديك اضطراب النظم القلبي، فاسأل اختصاصي الرعاية الصحية إذا كنت بحاجة إلى تناول مضاد لتخثر الدم.
وإذا كان اضطراب النظم القلبي يسبب أعراض فشل القلب، فإن العلاج للتحكم في سرعة القلب قد يساعد القلب على العمل بشكل أفضل.
الوقاية
يمكن أن تساعد تغييرات نمط الحياة المُستخدمة للتحكم في أمراض القلب على الوقاية من اضطراب النظم القلبي. جرِّب هذه النصائح المفيدة لصحة القلب:
- الامتناع عن التدخين.
- اتبع نظامًا غذائيًّا منخفض الأملاح والدهون المشبعة.
- مارس التمارين الرياضية لمدة 30 دقيقة على الأقل يوميًا معظم أيام الأسبوع.
- الحفاظ على وزن صحي.
- قلل من التوتر وتحكَّم فيه.
- تحكَّم في ارتفاع ضغط الدم وارتفاع نسبة الكوليسترول وداء السكري.
- احصل على قسط كافٍ من النوم. ويجب على البالغين أن يحرصوا على النوم لمدة تتراوح من 7 إلى 9 ساعات يوميًا.
- تجنَّب تناول الكافيين أو المشروبات الكحولية.