التشخيص
يمكن تشخيص متلازمة بيوتز-جيغرز (PJS) بناءً على أعراض الشخص، والسيرة المَرضية الشخصية والعائلية، وفي بعض الأحيان، نتائج الاختبارات.
كيفية تشخيص متلازمة بوتز-جيغرز
يمكن تشخيص الإصابة بمتلازمة بوتز-جيغرز إذا ظهرت أي من الأعراض الآتية:
- وجود سليلتين أو أكثر من سلائل الأورام العابية في السبيل الهضمي.
- وجود بقع داكنة على الجلد حول الفم أو داخله، أو على الأعضاء التناسلية أو اليدين أو القدمين، مع وجود سيرة مَرضية عائلية للإصابة بمتلازمة بوتز-جيغرز.
- وجود أي عدد من سلائل الأورام العابية عند اقترانه بسيرة مَرضية عائلية للإصابة بمتلازمة بوتز-جيغرز أو بوجود البقع الداكنة المميزة على الجلد.
- اختبار جيني يُظهر تغيرًا معينًا، يُسمى تغيرًا مُمرِضًا أو يحتمل أن يكون مُمرِضًا، في جين STK11.
اختبارات الكشف عن السلائل والسرطان
فحص تنظير القولون
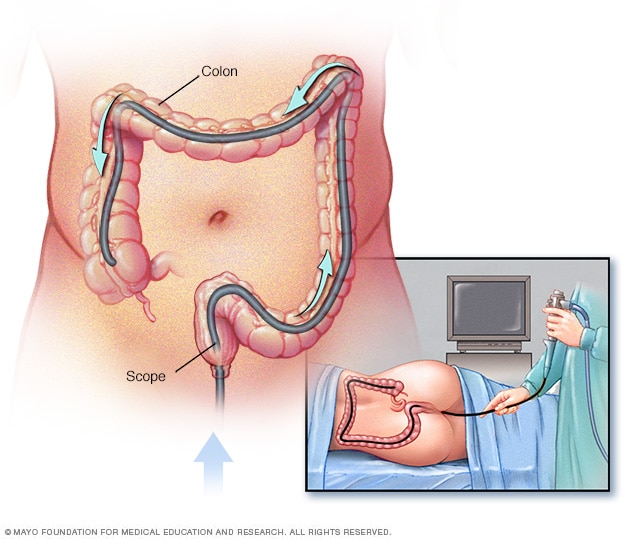
فحص تنظير القولون
أثناء تنظير القولون، يُدخل اختصاصي الرعاية الصحية منظار القولون في المستقيم لفحص القولون بأكمله.
تنظير باطني
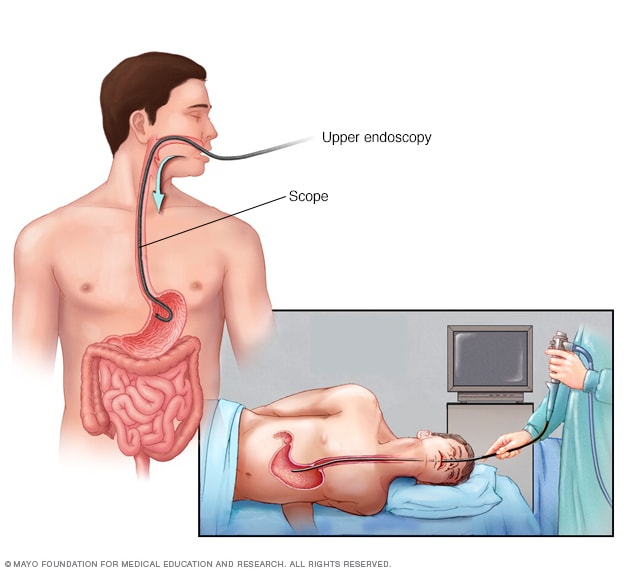
تنظير باطني
يشمل إجراء التنظير الداخلي الطبي إدخال أنبوب مرن طويل، يُسمى المنظار الداخلي، في الحلق وصولاً إلى المريء. وتتيح الكاميرا الدقيقة الموجودة في نهاية المنظار الداخلي إمكانية فحص المريء والمعدة وبداية الأمعاء الدقيقة، التي تُعرف بالاثني عشر.
كاميرا التنظير الكبسولي
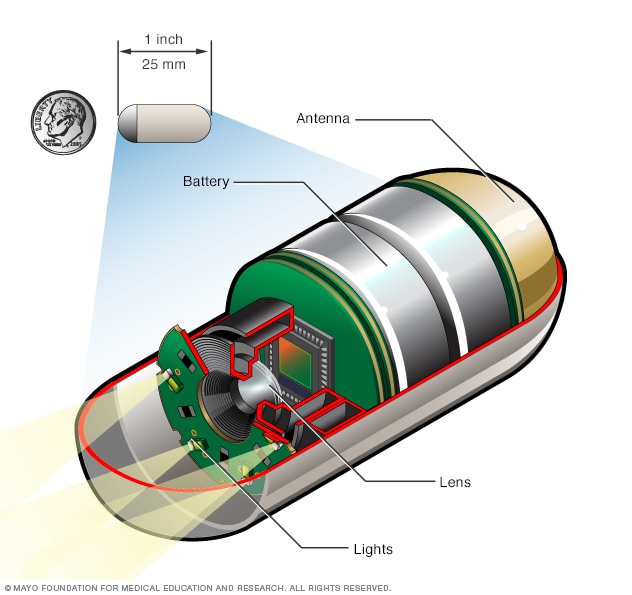
كاميرا التنظير الكبسولي
During a capsule endoscopy procedure, you swallow a tiny camera that's about the size of a large vitamin pill. The capsule contains lights to illuminate your digestive system, a camera to take images and an antenna that sends those images to a recorder you wear on a belt.
يلجأ اختصاصيو الرعاية الصحية أحيانًا إلى اختبارات فحص السبيل الهضمي مباشرةً للمساعدة في التشخيص الصحيح والبحث عن السلائل والسرطان. قد تتضمن هذه الاختبارات ما يلي:
- تنظير القولون. في هذا الاختبار، يُدخل الطبيب أنبوبًا رفيعًا مزوّدًا بمصباح وكاميرا عبر المستقيم لفحص القولون بالكامل. ثم يُوجِّه الأنبوب داخل القولون باستخدام الهواء لتوسيعه ورؤيته بوضوح. وتُعرض صور بطانة القولون في الوقت الفعلي على شاشة فيديو. تظهر السلائل عادةً على هيئة نتوءات أو بقع بارزة قليلاً على بطانة القولون الملساء. وعند العثور على سلائل، قد يستخدم اختصاصي الرعاية الصحية أدوات تُدخَل عبر الأنبوب لاستئصالها، أو يأخذ عينات من الأنسجة لإرسالها إلى المختبر لتحليلها. وقد يشتبه الطبيب أثناء الفحص في وجود مواضع أخرى مصابة داخل القولون ويأخذ عينات منها لفحصها.
- التنظير الداخلي العلوي. في هذا الاختبار، يستخدم اختصاصي الرعاية الصحية أنبوبًا طويلاً وضيقًا يُسمى المنظار الداخلي، ويُدخله عبر الفم إلى أسفل باتجاه المريء والمعدة والجزء العلوي من الأمعاء الدقيقة. ويحتوي هذا الأنبوب على مصباح وكاميرا صغيرة لرؤية هذه المناطق. وعند العثور على سلائل، يمكن استئصالها كليًا أو جزئيًا باستخدام أدوات تُدخَل عبر الأنبوب.
- التنظير الكبسولي. في هذا الاختبار، يبلع المريض كبسولة بحجم كبسولة الفيتامين بداخلها كاميرا لاسلكية صغيرة وضوء. وتلتقط الكاميرا الصور أثناء تحركها في السبيل الهضمي، يشمل ذلك مناطق الأمعاء الدقيقة التي لا يستطيع المنظار العادي الوصول إليها. وعادةً، تخرج الكبسولة من الجسم عبر عملية الإخراج خلال بضعة أيام.
- التنظير بمساعدة البالون. أثناء هذا الإجراء، يُدخل الطبيب منظارًا وأنبوبًا مغلفًا مزودًا ببالون أو بالونين عبر الفم أو الشرج حتى يصل إلى الجهاز الهضمي. تسمح هذه الطريقة لاختصاصي الرعاية الصحية برؤية مناطق الأمعاء الدقيقة التي لا يستطيع المنظار العادي الوصول إليها. يمكن إجراء هذا الاختبار لفحص السلائل التي تظهر في اختبارات أخرى عن كثب، واستئصالها في بعض الحالات.
- الفحوصات المخبرية. عند العثور على سلائل خلال أي من هذه الاختبارات، غالبًا تُستأصل كليًا أو جزئيًا، حيث يفحص اختصاصي الرعاية الطبية المختص في دراسة عينات الأنسجة، ويُسمى اختصاصي علم الأمراض، أنسجة السليلة تحت المجهر لاكتشاف نوعها، إذ يساعد هذا في تأكيد ما إذا كانت السلائل تتطابق مع السلائل الناتجة عن متلازمة بويتز-جيغرز عادةً.
وفي حال تعذر إجراء تنظير الكبسولة، قد يقترح اختصاصي الرعاية الصحية إجراء أحد الاختبارات التصويرية لرؤية السلائل في مناطق الأمعاء الدقيقة التي لا يمكن الوصول إليها باستخدام منظار عادي. وقد تشمل هذه الاختبارات:
- التصوير بالرنين المغناطيسي (MRI). تستخدم هذه التقنية مجالاً مغناطيسيًا وموجات الراديو المولدة بالحاسوب لإنشاء صور مفصلة للأعضاء والأنسجة في الجسم. تكون معظم أجهزة التصوير بالرنين المغناطيسي في شكل مغناطيسات أسطوانية كبيرة. وعند الاستلقاء داخل جهاز التصوير بالرنين المغناطيسي، يعمل المجال المغناطيسي داخل الجهاز مع موجات الراديو وذرات الهيدروجين في الجسم على إنشاء صور مقطعية تشبه شرائح الخبز. كما يمكن أن ينشئ جهاز التصوير بالرنين المغناطيسي صورًا ثلاثية الأبعاد يمكن استعراضها من زوايا مختلفة. ولا يتعرض الجسم للإشعاع عند إجراء تصوير بالرنين المغناطيسي.
- تخطيط حركة الأمعاء بالرنين المغناطيسي (MR) يعمل هذا الاختبار بطريقة مشابهة للتصوير بالرنين المغناطيسي. حيث يتطلب شرب سائل تباين قبل الاختبار. وفي أوقات مختلفة أثناء الفحص، تُحقن مادة التباين والغلوكاغون عبر أنبوب يُدخل في الوريد يُسمى الأنبوب الوريدي. كما تساعد مادة التباين في إظهار تفاصيل معينة في الصور بوضوح أكبر، بينما الغلوكاغون هو دواء يبطئ حركة الأمعاء الدقيقة. ويساعد هذا في تحسين جودة الصورة. كما لا يتعرض الجسم للإشعاع عند إجراء هذا التخطيط.
- التصوير المقطعي المحوسب (CT). يمكن أن يُجرى لك فحص تصوير مقطعي محوسب، وهو تقنية خاصة بالأشعة السينية توفر تفاصيل أكثر من الأشعة السينية العادية، حيث يفحص هذا الاختبار تفاصيل الأمعاء بأكملها، وكذلك الأنسجة خارج الأمعاء. تخطيط الأمعاء بالتصوير المقطعي المحوسب هو نوع خاص من التصوير المقطعي المحوسب يوفر صورًا أفضل للأمعاء الدقيقة، لكن في هذا النوع من الفحوصات يتعرض الجسم لجرعة صغيرة من الإشعاع.
اختبار الجينات
يبحث الاختبار الجيني عن وجود تغيّر محدد في جين STK11 باستخدام عينة دم. والعثور على هذا التغيير يمكنه تأكيد تشخيص متلازمة بويتز-جيغرز. ومع ذلك، إذا لم يكن لديك التغيّر الجيني، فهذا لا يستبعد الإصابة بمتلازمة بويتز-جيغرز، إذ لا يحمل بعض المصابين بهذه المتلازمة هذا التغيّر الجيني. ولدى هؤلاء الأشخاص، يمكن أن يعتمد التشخيص على خصائص السلائل أو وجود نمط نمش الجلد النموذجي حول الفم والأعضاء التناسلية واليدين والقدمين أو السيرة المرَضية العائلية لمتلازمة بويتز-جيغرز. كما قد يُوصى بإجراء اختبار جيني لأفراد الأسرة عند اكتشاف تغيّر جيني. ويتيح ذلك العلاج المبكر للمساعدة في منع المضاعفات.
الفحص المستمر
تصوير بالموجات فوق الصوتية بطريق المهبل
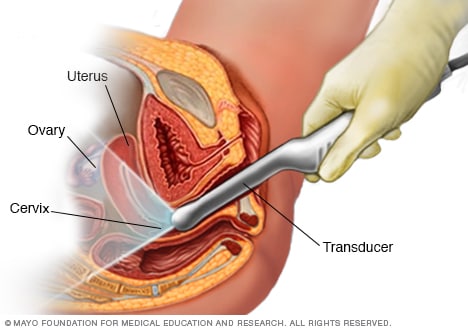
تصوير بالموجات فوق الصوتية بطريق المهبل
أثناء التصوير بالموجات فوق الصوتية عبر المهبل، يستخدم أحد اختصاصيي الرعاية الصحية أو الفنيين أداة شبيهة بالعصا تُسمى محوّل الطاقة. يُدخَل محوّل الطاقة إلى المهبل أثناء استلقاء المريضة على ظهرها على طاولة الفحص الطبي. ويُرسل محوّل الطاقة هذا موجات صوتية تُنتج صورًا للأعضاء الموجودة داخل الحوض.
بمجرد تشخيص إصابة الشخص بمتلازمة بويتز-جيغرز، من الشائع إجراء بعض الاختبارات المُنتظمة للتحقق من وجود سلائل أو سرطان أو مضاعفات الأخرى. وعند العثور على سلائل، يمكن استئصالها أثناء الإجراء الطبي.
تعتمد الاختبارات المَسحية وعدد مرات إجرائها على العمر والجنس والسيرة المَرضية، إذ إنّ بعض الاختبارات هي نفسها المستخدمة لتشخيص متلازمة بويتز-جيغرز. وقد تشمل الاختبارات المَسحية ما يلي:
- تنظير القولون والتنظير الداخلي العلوي، غالبًا يبدآن بين سن الثامنة والعاشرة. تُستخدم هذه الاختبارات لفحص السلائل في القولون والمعدة، ويمكن إجراؤها مبكرًا في حال ظهور الأعراض. وفي حال عدم العثور على سلائل، يمكن إعادة الاختبار مرة أخرى في سن 18 عامًا. أما في حال العثور على سلائل، أو بعد سن 18 عامًا، فيمكن إجراء هذه الاختبارات كل سنتين إلى ثلاث سنوات. وتُجرى الاختبارات بشكل متكرر في بعض الأحيان.
- التنظير الكبسولي أو تصوير الأمعاء بالرنين المغناطيسي أو تخطيط حركة الأمعاء بالتصوير المقطعي المحوسب، غالبًا تبدأ بين سن الثامنة والعاشرة. تُجرى هذه الاختبارات للتحقق من وجود سلائل في الأمعاء الدقيقة، ويمكن إجراؤها مبكرًا في حال ظهور الأعراض. أما في حال العثور على سلائل، أو بعد سن 18 عامًا، فيمكن إجراء هذه الاختبارات كل سنتين إلى ثلاث سنوات. وتُجرى الاختبارات بشكل متكرر في بعض الأحيان.
- الفحص البدني، غالبًا يبدأ في سن الثامنة أو عند تشخيصه لدى الفتيات. يُجرى مرة واحدة في السنة للتحقق من مؤشرات البلوغ المبكر. كما يمكن أن يساعد فحص الدم أيضًا على التحقق من فقر الدم الناتج عن نقص الحديد، والذي يمكن أن يكون مؤشرًا على وجود سلائل نازفة.
- الفحص البدني، غالبًا يبدأ من سن الثامنة إلى العاشرة لدى الأولاد. يُجرى مرة واحدة في السنة لفحص الخصيتين بحثًا عن مؤشرات الإصابة بالأورام وفحص الجسم بحثًا عن وجود نمو في الثدي، يُسمى تثدٍ ذَكَري. ويمكن أن يحدث نمو الثدي نتيجة نوع من الأورام في الخصيتين. كما يمكن أن يساعد فحص الدم أيضًا في التحقق من فقر الدم الناتج عن نقص الحديد، والذي يمكن أن يكون مؤشرًا على وجود سلائل نازفة.
- فحص الحوض، ولُطاخة بابا نيكولاو والتصوير بالموجات فوق الصوتية عبر المهبل، غالبًا تبدأ في سن 18 إلى 20 عامًا تقريبًا لدى النساء. تُجرى هذه الاختبارات مرة واحدة في السنة للتحقق من سرطان عنق الرحم والمبيض والرحم.
- فحص الثدي السريري، وصورة الثدي الشعاعية (الماموغرام) وتصوير الثدي بالرنين المغناطيسي، غالبًا تبدأ في سن 30 عامًا تقريبًا لدى النساء. يجب إجراء فحوصات الثدي كل 6 إلى 12 شهرًا. كما يجب تصوير الثدي إشعاعيًا وتصويره بالرنين المغناطيسي مرة واحدة كل سنة.
- التصوير بالرنين المغناطيسي، وتصوير الأقنية الصفراوية والبنكرياس بالرنين المغناطيسي أو التنظير الداخلي بالموجات فوق الصوتية، غالبًا تبدأ في سن 30 عامًا تقريبًا. يمكن إجراء واحد أو أكثر من هذه الاختبارات للتحقق من عدم الإصابة بسرطان البنكرياس مرة واحدة في السنة. تصوير الأقنية الصفراوية والبنكرياس بالرنين المغناطيسي هو نوع خاص من التصوير بالرنين المغناطيسي يستخدم لرؤية البنكرياس.
الحالات ذات الأعراض المشابهة
عند تشخيص متلازمة بويتز-جيغرز، قد يأخذ اختصاصي الرعاية الصحية في الحسبان الحالات الوراثية الأخرى التي يمكن أن تُسبب ظهور سلائل في السبيل الهضمي أو تغيّرات جلدية.
تساعد الاختبارات الوراثية عادةً في توضيح التشخيص. أما في حال عدم وضوح نتائج الاختبارات الوراثية، تُؤخذ بعض هذه الحالات الأخرى في الحسبان، إذ تنشأ جميع هذه الحالات عن تغيّرات وراثية مختلفة، وتؤثر في الجسم بطرق مختلفة.
- متلازمة السلائل اليفعية. عند المقارنة بين متلازمة بويتز-جيغرز ومتلازمة السلائل اليفعية نجد أن كلتا الحالتين تُسببان ظهور العديد من سلائل الأورام العابية في السبيل الهضمي، وتُزيدان خطر الإصابة بالسرطان. ويكمن الفرق الجوهري في أن متلازمة السلائل اليفعية لا تُسبب ظهور البقع الداكنة داخل الفم وخارجه وعلى الأعضاء التناسلية واليدين والقدمين، بخلاف ما يحدث في متلازمة بويتز-جيغرز. كما ترتبط متلازمة السلائل اليفعية بتغيّرات في جينات أخرى غير التغيّر في جين STK11 المسبب لمتلازمة بويتز-جيغرز. وتشمل التغييرات في BMPR1A و SMAD4.
- داء السلائل الورمي الغُدّي العائلي. عند المقارنة بين متلازمة بويتز-جيغرز وداء السلائل الورمي الغُدّي العائلي، نجد أن كلتا الحالتين تُسببان ظهور السلائل في السبيل الهضمي وقد يؤدي ذلك إلى الإصابة بالسرطان. غير أن متلازمة داء السلائل الورمي الغُدّي العائلي تُسبب في أغلب الأحيان ظهور العديد من السلائل الغدية بالأمعاء الغليظة، بينما تُسبب متلازمة بويتز-جيغرز بشكل أساسي ظهور سلائل الأورام العابية في جميع أنحاء السبيل الهضمي. كما لا يُسبب داء السلائل الورمي الغُدّي العائلي ظهور بقع داكنة على الجلد، وهي سمة شائعة في متلازمة بويتز-جيغرز. وتكون الإصابة بداء السلائل الورمي الغدي العائلي ناتجة عن تغيّرات في جين APC، وليس جين STK11.
- توسع الشعيرات النزفي الوراثي، وتُسمى أيضًا متلازمة أوسلر-ويبر-ريندو. عند المقارنة بين متلازمة بويتز-جيغرز وتوسع الشعيرات النزفي الوراثي (HHT)، نجد أن كلتا الحالتين وراثيتان مختلفتان، إلا أنهما قد تجتمعان لدى نحو 20% من المصابين بمتلازمة بويتز-جيغرز. ولا يُسبب توسع الشعيرات النزفي الوراثي ظهور السلائل، كما هي الحال في متلازمة بويتز-جيغرز. لكن كلتا الحالتين يمكن أن تُسببا أعراضًا جلدية، إذ يُسبب توسع الشعيرات النزفي الوراثي ظهور أوعية دموية حمراء دقيقة أو بقع حمراء صغيرة، تظهر غالبًا على الشفتين والوجه وأطراف الأصابع واللسان وداخل الفم. وتُسمى هذه الحالة توسع الأوعية الشعرية. كما يُسبب توسع الشعيرات النزفي الوراثي أيضًا نزيف الأنف. تحدث الإصابة بتوسع الشعيرات النزفي الوراثي عادةً نتيجة لتغيّرات في جين ENG أو ACVRL، وليس جين STK11.
تختلف هذه الحالات عن متلازمة بويتز-جيغرز، رغم وجود بعض الأعراض المشابهة.
العلاج
لا يوجد علاج شافٍ لمتلازمة بوتز-جيغرز. لذا يركز العلاج على إجراء فحوصات للكشف عن السلائل والسرطان والمضاعفات الأخرى وعلى التعامل معها على المدى الطويل.
وقد يشمل علاج متلازمة بوتز-جيغرز ما يلي:
- استئصال السلائل. خلال التنظير العلوي وتنظير القولون وتنظير الأمعاء بمساعدة البالون، يمكن إزالة السلائل في إجراء طبي يُطلق عليه اسم استئصال السلائل. وقد تُزال السلائل الصغيرة جدًا باستخدام الملاقط الطبية. أما السلائل الصغيرة إلى متوسطة الحجم، فعادةً تُزال باستخدام حلقة سلكية يُطلق عليها اسم الأنشوطة. وفي بعض الأحيان، يُستخدم تيار كهربائي لقطع السليلة ومنع النزيف. وتساعد إزالة السلائل في الوقاية من حدوث مضاعفات مثل النزيف أو انسداد الأمعاء أو الانغلاف المعوي.
- الجراحة. تُزال السلائل جراحيًا إذا كانت كبيرة جدًا لدرجة تمنع استئصالها بأمان. كما يمكن اللجوء للجراحة لعلاج حالات الانغلاف المعوي والسلائل التي تسد الأمعاء أو التي تُسبب نزيفًا لا يمكن السيطرة عليه باستئصال السلائل. وقد يلزم إجراء الجراحة أيضًا في حال اكتشاف وجود سرطان.
- علاج فقر الدم. تُستخدم اختبارات الدم للكشف عن الإصابة بفقر الدم الناتج عن نقص الحديد، والذي قد يحدث عندما تنزف السلائل بمرور الوقت. وإذا تم تشخيص الإصابة بفقر الدم، يركز العلاج على تحديد مصدر النزيف وإيقافه، مثل إزالة السلائل النازفة. وقد تتطلب الحالة رعاية داعمة إذا حدث فقدان كبير للدم. فعلى سبيل المثال، قد تحتاج إلى سوائل تُعطى عبر إبرة في الوريد وربما عمليات نقل دم، وقد يصف اختصاصي الرعاية الصحية أيضًا مكملات الحديد.
- علاجات السرطان. تُعالج السرطانات الناتجة عن متلازمة بوتز-جيغرز بالطريقة نفسها التي يُعالج بها السرطان لدى الأشخاص غير المصابين بهذه المتلازمة.
يختلف متوسط العمر المتوقع للمصابين بمتلازمة بوتز-جيغرز من شخص إلى آخر. فالمصاب بهذه المتلازمة يواجه خطر الإصابة بالسرطان بنسبة تتراوح تقريبًا بين 40% و 93% في مرحلة ما من حياته. كما يزداد خطر الإصابة مع التقدُّم في العمر. ويهدف العلاج إلى اكتشاف السرطان وعلاجه مبكرًا لزيادة فرص نجاح التدخل الطبي، فضلاً عن تخفيف الأعراض ومنع المضاعفات الأخرى.
التجارب السريرية
استكشِف دراسات مايو كلينك حول التطورات الجديدة في مجال العلاجات والتدخلات الطبية والاختبارات المستخدمة للوقاية من هذه الحالة الصحية وعلاجها وإدارتها.
الاستعداد لموعدك
الخطوات التي يمكنك اتخاذها
قد يكون وقتك مع اختصاصي الرعاية الصحية محدودًا. لذا، قد يكون من المفيد تجهيز قائمة بالأسئلة مسبقًا. بالنسبة إلى متلازمة بوتز-جيغرز، قد تشمل بعض الأسئلة الأساسية التي يمكن طرحها ما يلي:
- ما احتمال أن أنقل هذه الحالة المرَضية إلى أطفالي، أو أن ينقلها أطفالي إلى أطفالهم في المستقبل؟
- ما هو خطر الإصابة بالسرطان؟
- كيف يمكنني تقليل خطر الإصابة بالسرطان؟
- كم مرة أحتاج إلى إجراء الاختبارات المَسحية؟
- ما نوع الاختبارات المَسحية المطلوبة؟
- كم عدد السلائل التي تم العثور عليها، وما نوعها؟
- هل سأحتاج إلى إجراء عملية جراحية؟
- إذا كنتُ أحتاج إلى جراحة، فمتى سأحتاج إليها؟
- ما نوع الجراحة التي أحتاج إليها؟
- ما نوع المتابعة والعلاج الذي أحتاج إليه؟
- ما مستوى دقة الاختبارات الجينية؟
- هل يجب أن يخضع أفراد أسرتي للاختبار للكشف عن متلازمة بوتز-جيغرز؟