الشذوذ الخلقية للصمام التاجي
تشوهات الصمام التاجي الخلقية هي أنواع من أمراض صمامات القلب التي تظهر عند الولادة. أي أنها عيوب خلقية في القلب. تؤثر هذه الحالات المرَضية على الصمام الواقع بين حجيرات القلب العلوية والسفلية اليسرى، ويُطلق على هذا الصمام اسم الصمام التاجي.
تشمل تشوهات الصمام التاجي:
- زيادة سمك سدائل الصمام أو تصلبها، وتسمى أيضًا بالوريقات.
- التحام (اندماج) الوريقات.
- زيادة طول الوريقات بشكل كبير.
- تباعُد الوريقات.
- تغيرات في الأوتار الداعمة للصمام، قد تشمل هذه التغيرات فقدان الأوتار أو قِصرها أو زيادة سمكها أو طولها بشكل كبير.
- وجود أكثر من فتحة في حيز الصمام التاجي، ويُطلق على هذه الحالة الصمام مزدوج الفتحات.
الأنواع
أمراض القلب والصمام القلبي الشائعة
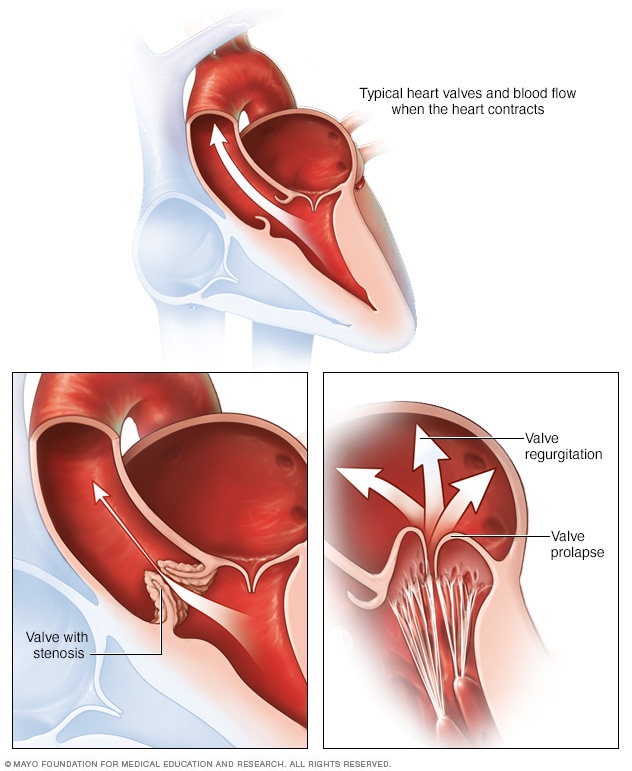
أمراض القلب والصمام القلبي الشائعة
قد يتضمن مرض صمام القلب وجود صمام ضيق، ويسمى تضيّق الصمام. وأحيانًا، يتحرك الدم عكسيًا خلال الصمام، ويُسمى هذا ارتجاع الصمام. تتمدد سدائل الصمام عكسيًا، وتسمى هذه الحالة تدلي الصمام.
من أنواع اعتلال صمامات القلب الناتجة عن تشوهات الصمام التاجي ما يلي:
- تضيّق الصمام التاجي. تتيبس سدائل الصمام. كما قد تضيق فتحة الصمام. يقلل تضيُّق الصمام التاجي تدفق الدم بين غرفتي القلب اليسريين.
- تسريب الصمام التاجي، ويُسمى أيضًا ارتجاع الصمام التاجي. لا تنغلق سدائل الصمام بإحكام. وفي بعض الأحيان، تُدفع إلى الخلف في الحجرة العلوية اليسرى للقلب تزامنًا مع انقباض القلب. ونتيجة لذلك، يسرب الصمام التاجي الدم.
ويمكن أن يُصاب بعض الأشخاص بكل من تضيُّق الصمام التاجي وارتجاعه في الوقت نفسه.
الأعراض
قد تكون أعراض تشوهات الصمام التاجي الخلقية شديدة أو بسيطة. قد تشمل الأعراض الشديدة لدى الرُضّع والأطفال الصغار:
- ضيق النفَس أثناء إطعامه.
- بطء في زيادة الوزن.
- لون رمادي باهت أو مائل للزرقة على الجلد. ويختلف مدى سهولة ملاحظة تغير اللون أو صعوبتها باختلاف لون الجلد.
- صعوبة التنفس.
- تسارع ضربات القلب.
- تورّم الساقين أو البطن أو المناطق المحيطة بالعينين.
في بعض الأحيان، قد لا تظهر أعراض تشوهات الصمام التاجي الخلقية إلا في وقت لاحق من العمر، إن ظهرت على الإطلاق. قد تشمل الأعراض التي تظهر على الأطفال الأكبر سنًا والبالغين:
- مشكلة في التنفس مثل سرعة التنفس أو صعوبة التنفس أثناء التمرين.
- الشعور بألم أو انزعاج في الصدر.
- التعب الشديد.
- الدوخة أو الإغماء.
- سرعة ضربات القلب أو ضربات القلب الزائدة
غالبًا يكون لدى الأشخاص المصابين بتشوهات الصمام التاجي الخلقية مشكلات قلبية أخرى موجودة عند الولادة، ما قد يؤدي إلى ظهور أعراض أخرى.
متى ينبغي زيارة الطبيب
استشر الطبيب في حال ظهرت عليك أنت أو طفلك أعراض أمراض صمامات القلب، بما في ذلك تشوهات الصمام التاجي الخلقية. وقد تُحال إلى طبيب متخصص في أمراض القلب، يعرف بطبيب القلب.
الأسباب
لا يُعرف السبب الدقيق لتشوهات الصمام التاجي الخلقية. تحدث تلك الحالات عندما لا ينمو قلب الجنين نموًا طبيعيًا أثناء الحمل. يُطلَق على الطفل الذي لم يولد بعد اسم الجنين.
هناك عوامل قد تسهم في ظهورها، منها التحولات الجينية أو بعض الأدوية أو الحالات المرَضية أو العوامل البيئية أو العوامل المرتبطة بنمط الحياة مثل التدخين.
عوامل الخطورة
قلب طبيعي وقلب مصاب بتضيّق الصمام التاجي
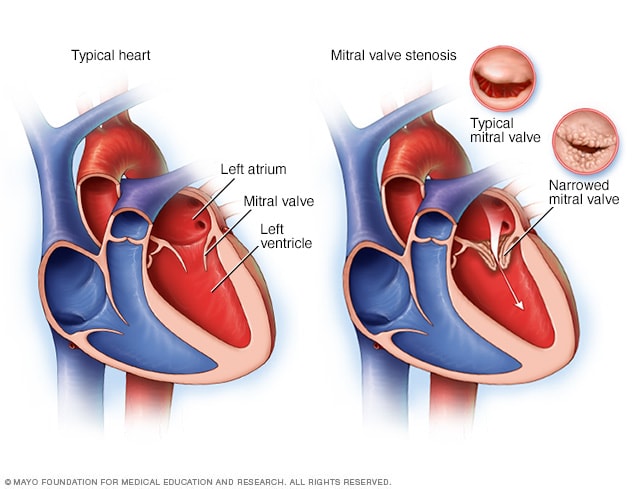
قلب طبيعي وقلب مصاب بتضيّق الصمام التاجي
تضيّق الصمام التاجي، الموضح في القلب الواقع على اليمين، هو حالة يتضيق فيها الصمام التاجي بالقلب. لا ينفتح الصمام بصورة صحيحة، وهذا يمنع تدفق الدم من الدخول إلى البطين الأيسر، أي حجرة الضخ الرئيسية بالقلب. يظهر قلب طبيعي على اليسار.
حالة تدلي الصمام التاجي وحالة القلس
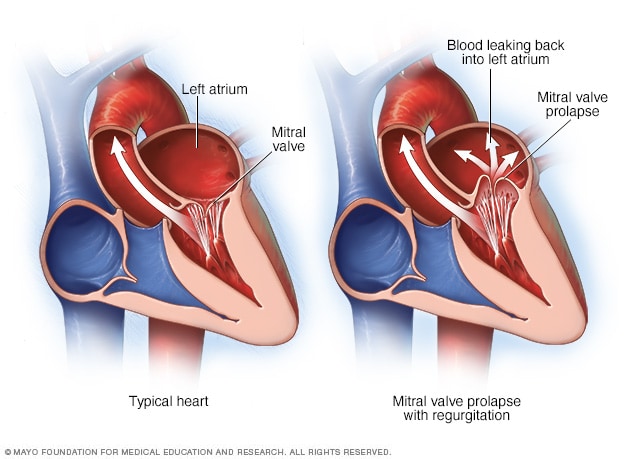
حالة تدلي الصمام التاجي وحالة القلس
يفصل الصمام التاجي بين الحجرتين الموجودتين في الجانب الأيسر للقلب. في حالة تدلِّي الصمام التاجي، تتمدد سدائل الصمام في الحجرة العلوية اليسرى مع كل نبضة للقلب. وقد يؤدي تدلِّي الصمام التاجي إلى تسرب الدم وارتجاعه، وتُعرَف هذه الحالة المرَضية بارتجاع الصمام التاجي.
ومن الأمور التي قد تزيد خطر الإصابة بتشوهات الصمام التاجي الخلقية ما يلي:
- التدخين. أقلعي عن التدخين إذا كنتِ مدخنة. فقد يؤدي التدخين أثناء الحمل أو التعرض للتدخين السلبي إلى الإضرار بقلب الجنين.
- تعاطي الكحوليات. يرتبط تعاطي الكحوليات أثناء الحمل بزيادة خطر الإصابة بأمراض القلب الخلقية مثل تشوهات الصمام التاجي.
- بعض أنواع الأدوية. قد يزيد تناول بعض الأدوية أثناء الحمل من خطر الإصابة بعيوب خلقية في القلب. ومن الأمثلة على هذه الأدوية: الليثيوم (Lithobid) المُستخدَم لاضطراب ثنائي القطب والإيزوتريتينوين (Claravis، و Myorisan، وغيرهما) المُستخدَم لعلاج البثور. ويمكن أن تزيد من خطر الإصابة بها مثبطات الإنزيم المحول للأنجيوتنسين المستخدَم لارتفاع ضغط الدم. استشيري فريق الرعاية الصحية بشأن الأدوية التي تتناولينها.
- الحصبة الألمانية. يمكن أن تُسبب الحصبة الألمانية أثناء فترة الحمل حدوث تغيرات ضارة في قلب الجنين أثناء الحمل. ويمكن تقييم المناعة ضد الحصبة الألمانية عبر إجراء اختبار دم قبل الحمل. وفي حال عدم وجود مناعة، يمكن إعطاء اللقاح المضاد للحصبة الألمانية.
- السكري. يمكن تقليل احتمال إصابة الجنين بحالات مرَضية في القلب عن طريق التحكم الدقيق في مستوى السكر في الدم قبل الحمل وأثناءه. يُسمى داء السكري الذي يظهر أثناء فترة الحمل السكري الحملي. وهو لا يؤدي عمومًا إلى زيادة خطر حدوث عيوب خلقية في قلب الجنين.
التشخيص
لتشخيص تشوهات الصمام التاجي الخلقية، يُجري اختصاصي الرعاية الصحية فحصًا بدنيًا ويستمع إلى نبض القلب وصوت الرئتين. وقد يسمع الطبيب صوت أزيز يُسمى النفخة القلبية.
عادةً يطرح الطبيب أسئلة حول الأعراض والسيرة المرَضية الطبية لك ولعائلتك.
الاختبارات
تُجرى اختبارات تصويرية لتشخيص تشوهات الصمام التاجي الخلقية.
والاختبار الأساسي لتشخيص هذه الحالة المرَضية هو مخطط صدى القلب. يُطلق أيضًا على هذا الاختبار تصوير القلب بالموجات فوق الصوتية. وتُستخدم فيه الموجات الصوتية لالتقاط صور للقلب أثناء نبضه. يمكن لمخطط صدى القلب إظهار بنية القلب وصماماته وطبيعة تدفق الدم من خلاله.
هناك أنواع مختلفة من مخططات صدى القلب. ويعتمد النوع المطلوب إجراؤه على المعلومات التي يحتاجها اختصاصي الرعاية الصحية.
- مخطط صدى القلب عبر الصدر. هذا الفحص هو النوع القياسي من مخطط صدى القلب. ويلتقط هذا الفحص صورًا للقلب من خارج الجسم. حيث يضغط اختصاصي الرعاية الصحية بقوة على الجلد بجهاز يُصدر موجات فوق صوتية. وتَعبر الموجات الصوتية التي يُصدرها الجهاز الصدر لتصل إلى القلب، ثم يسجل الجهاز أصداء الموجات الصوتية المنعكسة من القلب. ويحولها جهاز الكمبيوتر إلى صور متحركة.
- مخطط صدى القلب للجنين. يُجرى هذا النوع من مخطط صدى القلب عبر الصدر أثناء الحمل لفحص قلب الجنين. ويحرك الاختصاصي أداة التصوير بالموجات فوق الصوتية على بطن الحامل.
- مخطط صدى القلب عبر المريء. يلتقط هذا الفحص صورًا للقلب من داخل الجسم. وقد يطلب اختصاصي الرعاية الصحية إجراء هذا الفحص إذا كان بحاجة إلى مزيد من المعلومات عن حالة القلب. أثناء هذا الفحص، يمرِّر اختصاصي الرعاية الصحية أنبوبًا رفيعًا يُسمى أنبوب القسطرة عبر الحلق وصولاً إلى المريء بالقرب من القلب. ويمر جهاز التصوير بالموجات فوق الصوتية عبر الأنبوب، ويتحرك بالقرب من القلب.
يمكن أيضًا إجراء اختبارات أخرى مثل تصوير الصدر بالأشعة السينية أو تخطيط كهربية القلب.
العلاج
يعتمد العلاج على الأعراض ومدى شدتها.
العمليات الجراحية أو الإجراءات الأخرى
وقد يحتاج بعض الأشخاص المصابين بتشوهات خِلقية في الصمام التاجي إلى إجراء جراحة لترميم الصمام التاجي أو استبداله.
ترميم الصمام التاجي
يُوصى بترميم الصمام التاجي متى أمكن ذلك، إذ يحافظ هذا الإجراء على سلامة صمام القلب. وقد يجري الجراحون واحدًا أو أكثر من الإجراءات التالية:
- رتق الثقوب في الصمام.
- إعادة توصيل سدائل الصمام.
- فصل سدائل الصمام المُلتحمة.
- فصل العضلة القريبة من الصمام أو استئصالها أو إعادة تشكيلها.
- فصل الأحبال الداعمة للصمام أو تقصيرها أو إطالتها أو استبدالها.
- استئصال أنسجة الصمام الزائدة بحيث يمكن للوريقات الانغلاق بإحكام.
- تضييق الحلقة المحيطة بالصمام أو تدعيمها باستخدام غُرز جراحية أو حلقة اصطناعية.
استبدال الصمام التاجي
إذا تعذر ترميم الصمام التاجي، فقد تكون هناك حاجة إلى استبداله. وعند استبدال الصمام التاجي، يستأصل الجرَّاح الصمام التالف، ويحل محله صمام ميكانيكي أو صمام مصنوع من أنسجة قلب حيوانية تؤخذ من البقر أو الخنازير أو أنسجة قلب بشرية. ويُطلق أيضًا على الصمام المصنوع من الأنسجة صمام النسيج البيولوجي.
تتحلل الصمامات النسيجية البيولوجية بمرور الوقت. وقد تحتاج في نهاية المطاف إلى الاستبدال. وبينما تظل الصمامات الميكانيكية تعمل بكفاءة لفترات أطول، فإنها لا تبقى كذلك إلى الأبد، وخاصة عند الأطفال. إذا كان لديك صمام ميكانيكي، فستحتاج إلى تناول أدوية مميعة للدم مدى الحياة للوقاية من تكوُّن الجلطات. لذلك، ناقش مع اختصاصي الرعاية الصحية الفوائد والمخاطر لكل نوع من الصمامات. يتعاون طبيب القلب والجرَّاح والأسرة لاختيار الصمام المناسب بعد تقييم المخاطر والفوائد.
يحتاج بعض الأشخاص أحيانًا إلى تكرار جراحة ترميم الصمام أو جراحة استبدال الصمام المعطَّل.
الرعاية التفقدية
يحتاج الأشخاص المولودون بتشوهات الصمام التاجي الخلقية إلى إجراء فحوص صحية مدى الحياة. ويُستحسن أن يقدم لهم الرعاية اختصاصيو رعاية صحية مدربون على علاج أمراض القلب، ويُطلق عليهم أطباء أمراض القلب الخلقية لدى الأطفال والبالغين.