التشخيص
لتشخيص اضطراب النظم القلبي، يفحصك اختصاصي الرعاية الصحية ويسألك عن سيرتك الطبية والأعراض.
قد تخضع لاختبارات لفحص قلبك ومعرفة الحالات الصحية التي يمكن أن تسبب عدم انتظام نبض القلب.
الاختبارات
تشمل اختبارات تشخيص اضطراب النظم القلبي الآتي:
- تخطيط كهربية القلب (ECG أو EKG). يقيس هذا الاختبار السريع النشاط الكهربي للقلب. ويُبيِّن مدى سرعة ضربات القلب أو بطئها. وتُوضع لصيقات جلدية، تُسمى المستشعرات، على الصدر وأحيانًا على الذراعين أو الساقين. وتتصل اللصيقات الجلدية عبر أسلاك بجهاز حاسوب يعرض النتائج أو يطبعها.
- جهاز هولتر. يُمكن ارتداء جهاز تخطيط كهربية القلب المحمول هذا ليوم واحد أو أكثر لتسجيل نشاط القلب أثناء ممارسة الأنشطة اليومية.
- مُسجِّل الأحداث. ينبغي ارتداء جهاز تخطيط كهربية القلب المحمول هذا لمدة تصل إلى 30 يومًا أو لحين حدوث اضطراب في النظم القلبي أو ظهور أعراض. ينبغي عادةً الضغط على زر حينما تحدث الأعراض.
- مخطَّط صدى القلب. يَستخدِم هذا الاختبار الموجات لصوتية لتصوير القلب أثناء نبضه. يمكنه عرض بنية القلب وصمامات القلب. يمكنه قياس قوة القلب. يُظهر كذلك كيفية تدفق الدم عبر القلب.
- المُسجِّل الحلقي لنبضات القلب القابل للزرع. إذا لم تكن الأعراض كثيرة التكرار، فقد يُزرع مسجل أحداث تحت الجلد في منطقة الصدر. يُسجِّل الجهاز النشاط الكهربي للقلب باستمرار. يمكنه اكتشاف نظم القلب غير المنتظم.
إذا لم يُكتشف نظم قلب غير منتظم خلال هذه الاختبارات، فقد يقترح اختصاصي الرعاية الصحية إجراء مزيد من الاختبارات لمحاولة تحفيز اضطراب النظم القلبي. قد تشمل هذه الاختبارات ما يأتي:
- اختبار الجهد. تحفز التمارين بعض اضطرابات النظم القلبي أو تزيدها سوءًا. وأثناء اختبار الجهد، يُرصَد نشاط القلب عند إجراء التمرين على دراجة ثابتة أو المشي على جهاز مشي كهربائي. إذا كنت لا تستطيع ممارسة التمارين، فقد يُعطى لك دواء يؤثر في القلب بطريقة مماثلة للتمرين.
- اختبار الطاولة المائلة. قد تخضع لهذا الاختبار إذا كنت تتعرض لنوبات الإغماء. يتم التحقق من سرعة القلب وضغط الدم بينما تستلقي على طاولة. ثم تُمال الطاولة لاحقًا لتكون في وضعية الوقوف. يراقب اختصاصي الرعاية الصحية كيف يستجيب قلبك وجهازك العصبي لتغيير الزاوية.
اختبار فيزيولوجيا كهربية القلب (EP) وتخطيطها. يمكن أن يؤكد هذا الاختبار، ويُسمى دراسة فيزيولوجيا كهربية القلب كذلك، على تشخيص الإصابة بتسرُّع القلب أو العثور على مكان حدوث الإشارات الخاطئة في القلب. وتُستخدَم فيزيولوجيا كهربية القلب غالبًا في تشخيص الإصابة باضطرابات النظم القلبي المنعزلة.
تُجرى دراسة فيزيولوجيا كهربية القلب في المستشفى. يُدخل أنبوب رفيع مرن واحد أو أكثر عبر أحد الأوعية الدموية، عادةً في الأربية، ويوجه إلى مناطق مختلفة في القلب. وتسجل المستشعرات الموجودة على طرف الأنابيب النشاط الكهربائي للقلب. تُظهر دراسة فيزيولوجيا كهربية القلب كيفية انتشار الإشارات الكهربائية خلال القلب أثناء كل نبضة قلب.
للمزيد من المعلومات
العلاج
يعتمد علاج اضطراب النظم القلبي على ما إذا كان القلب ينبض بسرعة أو ببطء شديدين. ولا تحتاج بعض حالات اضطراب النظم القلبي إلى علاج. قد يقترح فريق الرعاية الصحية فحوصات منتظمة لمراقبة حالتك.
في العادة، لا تحتاج إلى علاج لاضطراب النظم القلبي إلا إذا كان عدم انتظام ضربات القلب يُسبب أعراضًا خطيرة أو يُعرِّضك لمشكلات قلبية أكثر خطورة. قد يشمل علاج اضطراب النظم القلبي الأدوية أو إجراءات خاصة تُسمى مناورات العصب المُبهَم أو التقنيات أو الجراحة.
الأدوية
تعتمد الأدوية المُستخدَمة لعلاج اضطرابات النظم القلبي على نوع اختلال ضربات القلب والمضاعفات المحتملة.
على سبيل المثال، يُعطى معظم الأشخاص المصابون بتسرُّع القلب أدوية لضبط معدل سرعة القلب ونظمه.
أما في حال الإصابة بالرجفان الأذيني، فقد تُعطى أدوية مضادة لتخثر الدم للوقاية من الجلطات الدموية.
طرق العلاج
تتضمن العلاجات الأخرى لاضطراب النظم القلبي ما يأتي:
- مناورات العصب المُبهَم. وهي إجراءات بسيطة لكنها محددة تُبطئ سرعة القلب. وتتضمن السعال والحزق كما لو كنت تتبرَّز، ووضع كمادات باردة على الوجه. تؤثر هذه الأفعال في العصب المُبهَم. يساعد العصب على ضبط ضربات القلب. قد يُوصى بمناورات العصب المُبهَم إذا كانت ضربات قلبك سريعة للغاية بسبب تسرّع القلب فوق البطيني. لكن مناورات العصب المُبهَم لا تنجح مع جميع أنواع اضطراب النظم القلبي.
- تقويم نظم القلب. تُوضع أقطاب أو لاصقات على الصدر لإعطاء صدمات كهربائية للقلب والمساعدة على استعادة نظم القلب. وغالبًا ما نلجأ لتقويم نظم القلب في حالة عدم نجاح مناورات العصب المُبهَم والأدوية في العلاج. وقد يوصي فريق الرعاية الصحية بهذا العلاج إذا كان لديك نوع معين من اضطراب النظم القلبي مثل الرجفان الأذيني.
العمليات الجراحية أو الإجراءات الأخرى
استئصال القسطري القلبي
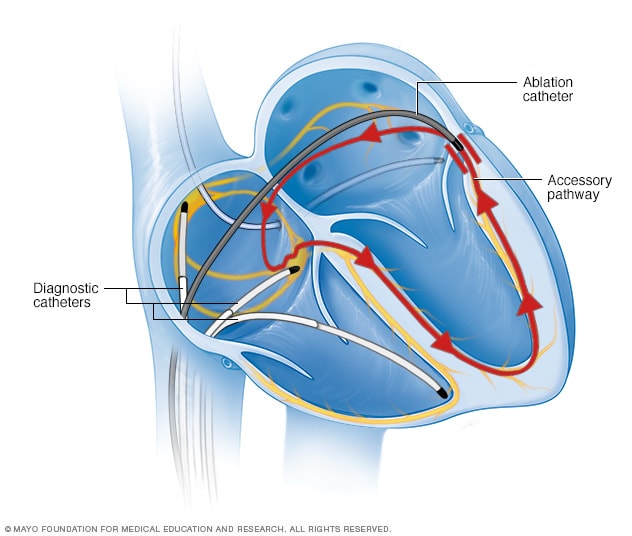
استئصال القسطري القلبي
في الاستئصال باستخدام القسطرة، يُدخل الطبيب أنبوبًا واحدًا أو أكثر من الأنابيب الرفيعة والمرنة (القسطرة) عبر أحد الأوعية الدموية ويوجَّهه إلى القلب. وتستخدم المستشعرات الموجودة على أطراف أنبوب القسطرة الحرارة أو البرودة الشديدة لتكوين تندّب في حيز صغير من أنسجة القلب، حيث يحجب التندّب الإشارات الكهربائية المعيبة التي تسبب عدم انتظام ضربات القلب.
أجهزة تنظيم ضربات القلب، مزيل الرجفان
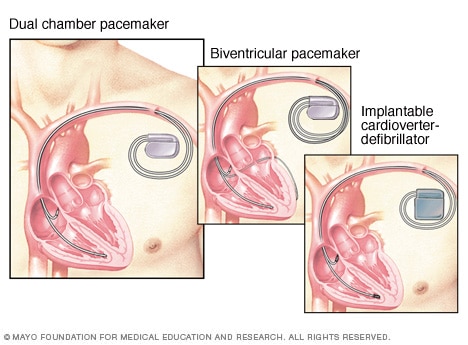
أجهزة تنظيم ضربات القلب، مزيل الرجفان
يُساعد منظم ضربات القلب في تنظيم ضربات القلب بوتيرة ثابتة. فإذا وجد الجهاز أن القلب ينبض ببطء، يُرسل إشارات كهربائية لتصحيح النبض. يفحص جهاز تنظيم ضربات القلب ثنائي الحجرات إشارات القلب أو ينظمها في حجرة القلب العلوية اليمنى والحجرة السفلية اليمنى. ويضبط جهاز تنظيم ضربات القلب ثنائي البطين إشارات القلب في الغرفتين السفليتين. يفحص مقوّم نظم القلب ومزيل الرجفان القابل للزرع باستمرار للتأكد من عدم حدوث أي ضربات غير منتظمة للقلب. وفي حال حدوثها، يُرسل صدمة بسيطة لإعادة ضبط نَظم القلب.
قد يتضمن علاج اضطرابات النظم القلبي أيضًا إجراءً أو عملية جراحية لوضع جهاز القلب في جسمك. في بعض الأحيان، كون جراحة القلب المفتوح لازمة لوقف ضربات القلب غير المنتظمة أو منعها.
تشمل أنواع الإجراءات والجراحات المستخدمة لعلاج اضطراب النظم القلبي:
- الاستئصال بأنبوب قسطرة. في هذا الإجراء، يمرر الطبيب أنبوب قسطرة واحدًا أو أكثر عبر الأوعية الدموية ليصل إلى القلب. تستخدم المستشعرات الموجودة في طرفي أنبوب القسطرة الحرارة أو الطاقة الباردة لإحداث ندبات صغيرة في القلب. تمنع الندبات إشارات القلب غير المنتظمة وتستعيد ضربات القلب.
- جهاز تنظيم ضربات القلب. إذا لم يكن لبطء ضربات القلب سبب يمكن إصلاحه، فقد توجد حاجة إلى جهاز تنظيم ضربات القلب. جهاز تنظيم ضربات القلب هو جهاز صغير الحجم يُوضع في منطقة الصدر للمساعدة على التحكم في نبضات القلب.
مقوّم نظم القلب ومزيل الرجفان القابل للزرع (ICD). يُوضع هذا الجهاز أسفل الجلد بالقرب من عظم التُرقُوَة. ويفحص نظم القلب باستمرار. إذا عثر الجهاز على ضربات قبل غير منتظمة فإنه يرسل صدمات كهربائية مرتفعة الطاقة أو منخفضة الطاقة لإعادة ضبط نظم القلب إلى وضعه الطبيعي.
قد تحتاج إلى هذا الجهاز إذا كان لديك خطر كبير للإصابة بضربات قلب سريعة أو غير منتظمة بشكل خطير في حجرات القلب السفلية. تسمى هذه الحالات تسرّع القلب البُطيني أو الرجفان البُطيني. تشمل الأسباب الأخرى لاستخدام مقوّم نظم القلب ومزيل الرجفان القابل للزرع وجود سيرة مرضية من توقف القلب المفاجئ أو الحالات التي تزيد خطورتها.
إجراء المتاهة. في هذا الإجراء، يصنع الجرَّاح شقوقًا صغيرة في النصف العلوي من القلب لإنشاء نمط معين من النسيج الندبي. ويُسمى هذا النمط متاهة. ولا تستطيع إشارات القلب المرور عبر النسيج الندبي. ولذلك، يمكن لهذا العلاج منع عبور إشارات القلب الكهربائية الشاردة التي تسبب حدوث بعض أنواع ضربات القلب السريعة.
عادةً ما يُجرى إجراء المتاهة فقط إذا كنت لا تتحسن مع العلاجات الأخرى، أو إذا كنت تخضع بالفعل لجراحة قلب مفتوح لسبب آخر.
- جراحة طُعم مجازة الشريان التاجي. إذا كنت مصابًا بمرض الشريان التاجي الحاد مع عدم انتظام ضربات القلب، فقد تحتاج إلى هذا النوع من جراحة القلب. تنشئ الجراحة ممرًا جديدًا يتدفق الدم عبره حول أحد شرايين القلب المسدودة كليًا أو جزئيًا.
بعد علاج ضربات القلب غير المنتظمة، من المهم إجراء فحوصات صحية منتظمة. تناول أدويتك حسب الإرشادات. وأبلغ فريق الرعاية الصحية في حال تفاقم الأعراض التي لديك.
للمزيد من المعلومات
التجارب السريرية
استكشِف دراسات مايو كلينك حول التطورات الجديدة في مجال العلاجات والتدخلات الطبية والاختبارات المستخدمة للوقاية من هذه الحالة الصحية وعلاجها وإدارتها.
نمط الحياة والعلاجات المنزلية
قد يساعد إجراء بعض التغييرات في نمط الحياة على الحفاظ على صحة قلبك قدر الإمكان.
ومن أمثلة تغييرات نمط الحياة المفيدة لصحة القلب ما يأتي:
- تناوُل أطعمة مفيدة لصحة القلب. اتِّباع نظام غذائي صحي قليل الملح والدهون الصلبة، وغني بالفواكه والخضراوات والحبوب الكاملة.
- ممارسة التمارين الرياضية بانتظام. محاولة التمرن مدة 30 دقيقة على الأقل في معظم الأيام.
- الامتناع عن التدخين. إذا كنت تدخن ولا تستطيع الإقلاع من دون مساعدة، فاستشر اختصاصي الرعاية الصحية بشأن الإستراتيجيات أو البرامج التي ستساعدك على الإقلاع.
- الحفاظ على وزن صحي. تزداد خطورة الإصابة بأمراض القلب مع زيادة الوزن. لذلك تحدث إلى فريق الرعاية لوضع أهداف واقعية لمؤشر كتلة الجسم (BMI) والوزن.
- مراقبة معدلات ضغط الدم والكوليسترول. يزيد ارتفاع ضغط الدم وارتفاع مستوى الكوليسترول أيضًا من خطر الإصابة بأمراض القلب. غيِّر نمط الحياة وتناول الأدوية حسب التعليمات لعلاج ارتفاع ضغط الدم أو ارتفاع مستوى الكوليسترول.
- الحد من تناوُل المشروبات الكحولية. في حال قررت تناوُل المشروبات الكحولية، اعتدل في ذلك. بالنسبة إلى البالغين الأصحاء، يعني ذلك ما يصل إلى مشروب واحد في اليوم للنساء من جميع الأعمار والرجال الذين يزيد عمرهم على 65 عامًا، وما يصل إلى مشروبين في اليوم للرجال بعمر 65 أو أقل.
- الحرص على اتباع عادات نوم جيدة. قد يُسبب انخفاض جودة النوم زيادة خطر الإصابة بأمراض القلب وغيرها من الأمراض المزمنة. وينبغي للبالغين الحرص على النوم مدة من سبع إلى تسع ساعات يوميًا. التزم بالنوم والاستيقاظ في الوقت ذاته كل يوم، بما في ذلك أيام العطلات الأسبوعية. وإذا كنت تواجه مشكلة في النوم، فتحدث إلى اختصاصي الرعاية الصحية عن الإستراتيجيات التي يمكن أن تفيدك في هذا الصدد.
- التحكم في التوتر. إن السيطرة على التوتر خطوة مهمة للحفاظ على صحة القلب. ومن طرق تقليل التوتر وإدارته ممارسة الرياضة بمعدل أكبر والتدرب على التركيز الذهني والتواصل مع الآخرين في مجموعات الدعم.
الاستعداد لموعدك
يمكن أن تكون المواعيد الطبية قصيرة. وغالبًا ما يوجد الكثير من الأمور التي يجب مناقشتها. لذلك يُفضَّل الاستعداد لموعدك الطبي. إليك بعض المعلومات لمساعدتك على الاستعداد للموعد الطبي.
ما يمكنك فعله
- اطلع على أي قيود ينبغي الالتزام بها قبل الموعد الطبي. عند تحديد موعد طبي، اسأل إن كان هناك ما يتعين عليك فعله سابقًا. على سبيل المثال، قد تتلقى تعليمات بعدم تناوُل الطعام والشراب قبل بضع ساعات من الخضوع لاختبار الكوليسترول.
- دوِّن أي أعراض تشعر بها، بما في ذلك أي أعراض قد لا تبدو ذات صلة باضطراب النظم القلبي.
- دوِّن المعلومات الشخصية المهمة، بما فيها السيرة المرضية العائلية للإصابة بأمراض القلب أو السكتة الدماغية أو ارتفاع ضغط الدم أو السكري، وأي توترات أو تغييرات حياتية كبيرة تعرضت لها مؤخرًا.
- جهِّز قائمة بجميع الأدوية تشمل الفيتامينات أو المكملات الغذائية التي تتناولها. مع ذكر جرعاتها.
- اصطحب شخصًا معك، إن أمكن. حيث يمكن أن يساعدك الشخص المرافق لك على تذكر المعلومات التي ستتلقاها.
- دوِّن الأسئلة التي تريد طرحها على فريق الرعاية.
جهِّز قائمة بالأسئلة مرتبة من الأكثر أهمية إلى الأقل أهمية لتكون مستعدًا في حال انتهاء الوقت. بالنسبة إلى اضطرابات النظم القلبي، تشمل بعض الأسئلة الأساسية التي يجب عليك طرحها على فريق الرعاية الصحية ما يأتي:
- ما السبب الأرجح لإصابتي بهذه الأعراض؟
- هل هناك أسباب محتمَلة أخرى لأعراضي؟
- ما أنواع الفحوصات التي سأحتاج إلى إجرائها؟ هل أحتاج إلى فعل أي شيء للتحضير لهذه الفحوصات؟
- ما العلاج الأنسب؟
- هل توجد أي أطعمة أو مشروبات عليَّ تجنُّبها؟ هل يوجد أي شيء عليَّ إضافته إلى نظامي الغذائي؟
- ما مستوى الأنشطة البدنية الملائمة؟
- كم مرة يجب أن أخضع للفحص لمرض القلب أو المُضاعفات الأخرى لاضطراب النظم القلبي؟
- لديَّ مشكلات صحية أخرى. كيف يمكنني التعامل مع هذه المشكلات معًا بأفضل طريقة ممكنة؟
- هل يوجد خيار مكافئ للدواء الذي وصفته لي؟
- هل توجد أي منشورات أو مواد مطبوعة أخرى يمكنني أخذها معي إلى المنزل؟ ما المواقع الإلكترونية التي توصي بزيارتها؟
ما الذي تتوقعه من طبيبك
يُحتمل أن يطرح عليك فريق الرعاية الصحية أسئلة مثل:
- متى بدأت تشعر بالأعراض لأول مرة؟
- هل تشعر بالأعراض طوال الوقت أم أنها تظهر وتختفي؟
- ما مدى حدة أعراضك؟
- هل هناك أي شيء يبدو أنه يُحسِّن الأعراض التي تشعر بها؟
- ما الذي يجعل الأعراض تتفاقم إن وُجد؟
- هل يوجد أي أحد من عائلتك مصاب باضطراب النظم القلبي؟
برنامج نظم ضربات القلب في Mayo Clinic
$name
أريزونا
فلوريدا
ولاية مينيسوتا