نظرة عامة
اعتلال عضلة القلب التضخمي
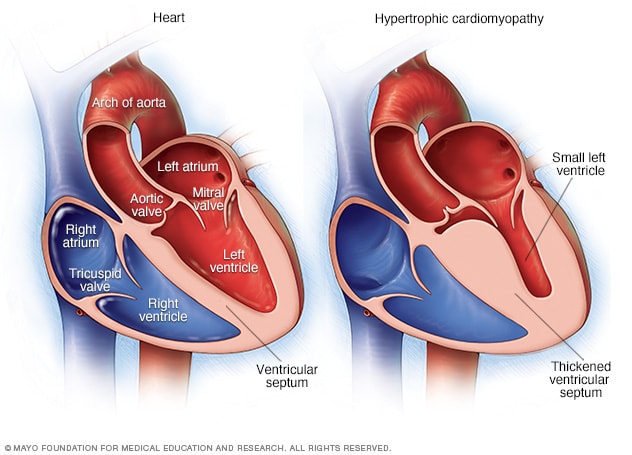
اعتلال عضلة القلب التضخمي
يصير جدار القلب العضلي -الذي يُعرف باسم الحاجز- أكثر سُمكًا من المعتاد غالبًا في حال اعتلال العضلة القلبية الضخامي، غير أن زيادة سُمكه يمكن أن تحدث في أي موضع من الحجرة السفلية اليسرى، أو ما يُعرف بالبطين الأيسر.
اعتلال العضلة القلبية الضُخامي (HCM) مرض تصبح فيه عضلة القلب سميكة، وتُسمى متضخمة. قد تجعل عضلة القلب المتضخمة من الصعب على القلب ضخ الدم.
ولا يدرك العديد من المصابين بمرض اعتلال العضلة القلبية الضخامي إصابتهم به. وهذا لأن الأعراض، إن وُجدت، تكون قليلة. لكن يمكن أن تسبب العضلة القلبية المتضخمة أعراضًا خطيرة لدى عدد قليل من المصابين باعتلال العضلة القلبية الضُخامي. ومن هذه الأعراض ضيق النفس وألم في الصدر. وتحدث تغيرات في النظام الكهربائي للقلب لدى بعض المصابين باعتلال العضلة القلبية الضُخامي. ويمكن أن تؤدي هذه التغيرات إلى اضطراب في نبض القلب يهدد الحياة أو الموتِ المفاجئ.
الأعراض
قد تشمل أعراض اعتلال العضلة القلبية الضُّخامي واحدًا أو أكثر من الآتي:
- ألم الصدر، خصوصًا عند ممارسة التمارين.
- الإغماء، خصوصًا أثناء ممارسة التمارين أو أنشطة بدنية أخرى أو بعد ذلك مباشرةً.
- الشعور بتسارع ضربات القلب أو رفرفة القلب أو ضربات قلب قوية، ما يُسمى بالخفقان.
- ضيق النفس، خصوصًا عند ممارسة التمارين.
متى يتحتم عليك مراجعة الطبيب
يمكن أن تُسبب العديد من الحالات المرضية أعراض ضيق النفَس وسرعة ضربات القلب وخفقانه. فمن المهم إجراء فحص سريع لمعرفة السبب وتلقِّي الرعاية المناسبة. يُرجى زيارة اختصاصي الرعاية الصحية إذا كانت لديك سيرة مرضية عائلية للإصابة باعتلال العضلة القلبية الضُّخامي (HCM) أو أي أعراض مصاحبة له.
اتصل على 911 (في الولايات المتحدة) أو رقم الطوارئ في بلدك إذا كان لديك أي من الأعراض التالية لأكثر من عدة دقائق:
- سرعة نبض القلب أو اضطرابه.
- صعوبة في التنفس.
- ألم في الصدر.
الأسباب
يحدث اعتلال العضلة القلبية الضُخامي نتيجة لتغيرات في الجينات تؤدي إلى زيادة سُمك عضلة القلب.
يؤثر اعتلال العضلة القلبية الضُخامي عادةً في الجدار الفاصل بين الحجرتين السفليتين للقلب. وهذا الجدار يُسمى الحاجز. وتُسمى الحجرتان السفليتان البُطينين. وقد يمنع الجدار السميك تدفق الدم إلى خارج القلب. وهو ما يُعرف باعتلال العضلة القلبية الضُخامي الانسدادي.
إذا لم تكن هناك إعاقة كبيرة لتدفق الدم، فإن الحالة المَرضية تسمى اعتلال العضلة القلبية الضُخامي غير الانسدادي. لكن قد تتيبس حجرة الضخ الرئيسية في القلب، المسماة البطين الأيسر. ويصعِّب هذا انبساطَ عضلة القلب. ويقلل التيبّس كمية الدم التي يستطيع البُطين حملها وضخها إلى الجسم مع كل ضربة من ضربات القلب.
يصبح ترتيب خلايا عضلة القلب أيضًا مختلفًا لدى الأشخاص المصابين باعتلال العضلة القلبية الضُخامي. وتُسمى هذه الحالة تبعثر الألياف العضلية. ويمكن أن تسبب اضطرابًا في نبض القلب لدى بعض الأشخاص.
عوامل الخطر
عادةً، ينتقل اعتلال العضلة القلبية الضُخامي من الآباء إلى الأبناء. هذا يعني أنه اعتلال وراثي. إذا كان أحد الوالدَين مصابًا باعتلال العضلة القلبية الضُخامي، فمن المحتمل أن تحتوي أجسام الأبناء على التغير الجيني المسبب لهذا الاعتلال بنسبة 50%.
على والدَي المصاب باعتلال العضلة القلبية الضُخامي وأطفاله وإخوته وأخواته أن يسألوا فريق الرعاية الصحية عن الاختبارات التي تُجرى للكشف عن الاعتلال.
المضاعفات
يمكن أن تشمل مضاعفات اعتلال العضلة القلبية الضخامي ما يلي:
- الرجفان الأذيني (AFib). قد يؤدي تضخم عضلة القلب وما يصاحبه من تغيرات في تكوين خلايا القلب إلى عدم انتظام ضربات القلب وقد تكون سريعة للغاية في بعض الأحيان ويُسمى ذلك الرجفان الأذيني. ومن الممكن أيضًا أن يزيد الرجفان الأذيني من خطر الإصابة بجلطات دموية يُمكنها أن تنتقل إلى الدماغ مسببة سكتة دماغية.
- إعاقة تدفق الدم. يؤدي تضخم عضلة القلب لدى العديد من الأشخاص إلى إعاقة تدفق الدم الخارج من القلب. وقد يسبب ذلك ضيقًا في النفس عند بذل المجهود وألمًا في الصدر ودوخة ونوبات إغماء.
- اعتلال الصمام التاجي. إذا تسبّبت عضلة القلب المتضخمة في إعاقة تدفق الدم الخارج من القلب، فقد لا ينغلق الصمّام الموجود بين حجرتي القلب اليسريين بشكل صحيح. ويسمى هذا الصمام بالصمام التاجي. ونتيجة لذلك، قد يتسرّب الدم للخلف إلى الحجرة العلوية اليسرى. وتُعرف هذه الحالة المرضية باسم ارتجاع الصمام التاجي. والتي قد تؤدي إلى تفاقم أعراض اعتلال العضلة القلبية الضُخامي.
- اعتلال عضلة القلب التوسعي. قد تتعرض عضلة القلب المتضخّمة لدى عدد قليل من المصابين باعتلال العضلة القلبية الضخامي (HCM)، للضعف ولا تعمل بشكل جيد. وقد تبدأ هذه الحالة في الظهور في حجرة القلب السفلية اليسرى. بعدها تتضخم الحجرة. ثم تضعف قدرة القلب على ضخ الدم.
- فشل القلب. وبمرور الوقت، قد يحدث تصلب شديد لعضلة القلب المتضخّمة لدرجة تعوق امتلاء القلب بالدم. ونتيجة لذلك، لا يتمكن القلب من ضخّ الدم بما يلبي حاجة الجسم.
- وهذا يؤدي إلى إغماء. قد يؤدي اضطراب نبض القلب أو إعاقة تدفق الدم في بعض الأحيان إلى الإغماء. ويمكن الربط بين الإغماء مجهول السبب وبين توقف القلب المفاجئ، وبخاصة إذا حدث ذلك مؤخرًا أو لدى شخص صغير السن.
- توقف القلب المفاجئ. يمكن لاعتلال العضلة القلبية الضخامي في حالات نادرة أن يسبب الموت المفاجئ المرتبط بالقلب لدى أشخاص من جميع الأعمار. ولا يدرك العديد من المصابين بمرض اعتلال العضلة القلبية الضخامي إصابتهم به. وعليه، فقد يكون توقف القلب المفاجئ هو المؤشر الأول لهم على الحالة المرضية. وقد يحدث ذلك لدى الشباب الذين يبدون بصحة جيدة، بمن فيهم طلاب المدارس الثانوية الرياضيون وغيرهم من الشباب البالغين المفعمين بالحيوية والنشاط.
الوقاية
لا توجد طريقة معروفة للوقاية من اعتلال العضلة القلبية الضُخامي (HCM). لذلك من المهم اكتشاف الحالة المرضية من خلال إجراء الاختبارات في أقرب وقت ممكن لتوجيه العلاج والوقاية من المضاعفات.
عادةً ما ينتقل اعتلال العضلة القلبية الضُخامي بين أفراد العائلة. فإذا كان أحد والديك أو أخوك أو أختك أو طفلك مصابًا باعتلال العضلة القلبية الضُخامي، فاسأل فريق الرعاية الصحية عما إذا كان الفحص الجيني مناسبًا لك. لكن ليس لدى كل المصابين باعتلال العضلة القلبية الضُخامي تغير جيني يمكن أن تكشف عنه الاختبارات. إضافة إلى ذلك، قد لا تغطي بعض شركات التأمين اختبار الجينات.
إذا لم يُجرَ اختبار الجينات، أو إذا لم تكن النتائج مفيدة، فقد يُجرى فحص باستخدام مخطط صدى القلب المتكرر. ويستخدم مخطط صدى القلب الموجات الصوتية لالتقاط صور للقلب.
بالنسبة إلى الأشخاص الذين لديهم فرد من أفراد العائلة مصاب باعتلال العضلة القلبية الضُخامي:
- يوصى بإجراء فحوصات مخطط صدى القلب للأشخاص بدءًا من سن 12 عامًا تقريبًا.
- يجب أن يُجرى الفحص باستخدام مخطط صدى القلب كل سنة إلى 3 سنوات للأشخاص الذين تتراوح أعمارهم بين 18 و21 عامًا.
- بعد ذلك، يمكن إجراء الفحوصات كل خمس سنوات خلال مرحلة البلوغ.
قد تحتاج إلى إجراء مخطط صدى القلب بشكل أكثر تكرارًا بناءً على صحتك العامة وما يراه فريق الرعاية الصحية مناسبًا.