التشخيص
الأسئلة المتكررة بشأن مرض الشريان التاجي
يُجيب الدكتور ستيفن كوبيكي، طبيب القلب في مايو كلينك، عن معظم الأسئلة المتكررة بشأن مرض الشريان التاجي.
مرحبًا، أنا دكتور ستيف كوبيكي، طبيب القلب في مايو كلينك. تسرني الإجابة عن بعض الأسئلة المهمة التي قد تشغل بالكم بشأن مرض الشرايين التاجية.
كثير من التغييرات الصغيرة قد تساعد على تحقيق فوائد كبيرة مع مرور الوقت. تذكروا أن أي شيء تفعلونه لتحسين صحتكم لن يذهب هباء، مهما يكن صغيرًا. وأن الأمل لا ينقطع في كل وقت للبدء لاتخاذ أي خطوة في سبيل تحسين صحتكم.
يرتبط الكوليسترول دائمًا ببدء تضيق الشرايين المتصلة بالقلب. وكل لويحة أو تضيق في الشرايين يحتوي على كوليسترول. لذا من المهم التحكم في نسبة الكوليسترول من أجل تقليل فرص الإصابة بنوبة قلبية إلى أقصى حد ممكن.
نعم. تناولت جميع الدراسات التي أظهرت انحسار تضيق الشرايين ثلاثة أشياء. أولاً، الوقاية من العوامل الواضحة، مثل ارتفاع ضغط الدم والتدخين وارتفاع نسبة الكوليسترول. ثانيًا، العناية بالنظام الغذائي والأنشطة البدنية. ثالثًا، مساعدة المرضى في السيطرة على التوتر.
لا. العرَض الأول الذي يصيب نصف مرضى الشريان التاجي هو فعليًا النوبة القلبية. ونصف هذه النوبات القلبية مميتة. لذلك غالبًا ما يكون العرَض الأول الذي يظهر على ربع عدد المرضى تقريبًا هو ما نطلق عليه مصطلح موت القلب المفاجئ.
لا. أظهرت الدراسات أنه حتى لو كان الكوليسترول تحت السيطرة باستخدام الأدوية، فلن تنخفض كثيرًا احتمالات التعرض للنوبة القلبية أو السكتة الدماغية أو الوفاة إذا لم يتبع المريض نظامًا غذائيًا صحيًا.
نعم. ونظرًا لأن القلب ينبض مائة ألف نبضة في اليوم، فحتى الارتفاع البسيط في ضغط الدم فوق 130/80 قد يسبب مشكلات صحية كبيرة، ومنها النوبات القلبية والسكتات الدماغية وفشل القلب.
أنصحكم جميعًا بتخصيص بعض الوقت للاهتمام بصحتكم. ومن ضمن ذلك معرفة الأدوية التي تتناولونها، وجرعاتها، والأسباب التي اضطرتكم إلى تناولها. كما أنه من المفيد أيضًا فحص ضغط الدم بانتظام. ومتابعة الوزن في المنزل بانتظام. إذا خطرت لكم أسئلة بشأن صحتكم، فسجلوها في دفتر الملاحظات على هاتفكم الذكي حتى يتسنى لكم طرحها على الطبيب في الموعد الطبي القادم. لا تترددوا في طلب المساعدة من الفريق الطبي إذا كانت لديكم أي أسئلة أو مخاوف. لا شك أن معرفة المعلومات الضرورية لها أثر كبير في الحفاظ على صحتكم. شكرًا لكم على وقتكم، ونتمنى لكم دوام العافية.
لتشخيص مرض الشريان التاجي، سيفحصك اختصاصي الرعاية الصحية.
وعادةً ما يطرح عليك أسئلة عن سيرتك المَرضية وأي أعراض ذات صلة.
إذا كانت لديك أعراض مرض الشريان التاجي مثل ألم الصدر أو ضيق النفس، فيمكن إجراء اختبارات للتحقق من حالتك الصحية العامة.
الاختبارات
تشمل الاختبارات المساعِدة على تشخيص مرض الشريان التاجي أو متابعته ما يأتي:
-
اختبارات الدم.
تُجرى اختبارات الدم للتحقق من مستويات السكر والكوليسترول في الدم.
ويُجرى اختبار البروتين المتفاعل C (CRP) عالي الحساسية للتحقق من وجود بروتين مرتبط بالتهاب الشرايين.
-
مخطط كهربية القلب (ECG أو EKG).
يتحقق هذا الاختبار السريع من النشاط الكهربائي للقلب.
ويُظهر كيفية نبض القلب.
وتوضع فيه لصيقات جلدية على الصدر، تُسمى أقطابًا كهربائية، وأحيانًا على الذراعين والساقين.
وتتصل الأقطاب الكهربائية عن طريق الأسلاك بجهاز كمبيوتر يطبع نتائج الاختبار أو يعرضها.
ويمكن أن توضح أنماط إشارات مخطط كهربية القلب ما إذا كنت مصابًا بنوبة قلبية أو سبق لك الإصابة بها.
-
مخطط صدى القلب.
يستخدم هذا الفحص الموجات الصوتية لإظهار تدفق الدم عبر القلب.
وقد يكون البطء في حركة أجزاء القلب بسبب نقص الأكسجين أو الإصابة بنوبة قلبية.
وقد يكون هذا مؤشرًا على الإصابة بمرض الشريان التاجي أو حالات مرضية أخرى.
-
اختبار الجهد.
إذا كانت الأعراض التي تشكو منها تظهر غالبًا عند ممارسة التمارين الرياضية، فقد يوصي اختصاصي الرعاية الصحية بهذا الاختبار.
ستسير على جهاز مشي كهربي أو تركب دراجة ثابتة أثناء مراقبة قلبك.
ونظرًا إلى أن هذا النشاط البدني يؤدي إلى جعل القلب يضخ الدم بقوة أكبر وأسرع مما هو عليه أثناء ممارسة معظم الأنشطة اليومية، يمكن أن يكشف اختبار الجهد هذا عن مشكلات القلب التي قد لا تظهر في الحالات الأخرى.
وفي حال لم تكن قادرًا على أداء التمارين الرياضية، يمكن إعطاؤك أدوية لها تأثير التمارين الرياضية نفسه في القلب.
وأحيانًا يُجرى مخطط صدى القلب أثناء اختبار الجهد.
-
اختبار الجهد النووي.
يُظهر هذا الاختبار كيفية تدفق الدم إلى القلب أثناء الراحة وأثناء تأدية الأنشطة.
وتُستخدم في هذا الاختبار كمية صغيرة من مادة مشعة تسمى مادة تتبُّع أو مادة مشعة.
تحقن هذه المادة عبر الوريد.
ويلتقط جهاز التصوير صورًا لحركة مادة التتبع عبر شرايين القلب.
تساعد هذه الصور على الكشف عن أجزاء القلب المصابة بتضرر أو ضعف في تدفق الدم.
-
فحص القلب بالتصوير المقطعي المحوسب.
يمكن أن يظهر التصوير المقطعي المحوسب للقلب ترسّبات الكالسيوم والانسدادات في شرايين القلب.
وقد تسبب ترسّبات الكالسيوم تضيُّق الشرايين.
وأحيانًا تُحقن صبغة عبر الوريد أثناء هذا الاختبار.
تساعد الصبغة على تكوين صور مفصلة لشرايين القلب.
وفي حال استخدام الصبغة، يُسمى هذا الاختبار فحص الصورة الوعائية التاجية بالتصوير المقطعي المحوسب.
-
القسطرة القلبية والصورة الوعائية.
يمكن أن يوضح هذا الاختبار الانسدادات الموجودة في شرايين القلب.
وفيه يُدخِل الطبيب أنبوبًا رفيعًا مرنًا يُسمى أنبوب القسطرة في أحد الأوعية الدموية، في منطقة الأربية أو الرسغ عادةً.
ثم يوجهه نحو القلب.
تسري عبر أنبوب القسطرة صبغة تصل إلى شرايين القلب.
تساعد هذه الصبغة على إظهار الشرايين بشكل أوضح في صور وفيديو الأشعة السينية.
ويمكن تنفيذ إجراءات علاج القلب أثناء هذا الاختبار.
للمزيد من المعلومات
العلاج
قد يشمل علاج مرض الشريان التاجي ما يأتي:
- إجراء تغييرات في نمط الحياة مثل عدم التدخين واتباع نمط غذائي صحي وممارسة التمارين الرياضية بمعدل أكبر.
- الأدوية.
- إجراءات أو عمليات جراحية في القلب.
الأدوية
توجد أدوية كثيرة لعلاج مرض الشريان التاجي، ومنها الآتي:
-
دواء الكوليسترول.
قد يوصي اختصاصي الرعاية الصحية بهذا النوع من الأدوية لخفض مستوى كوليسترول البروتين الدهني منخفض الكثافة "الضار" وتقليل تراكم اللويحات في الشرايين.
وتشمل هذه الأدوية، الأدوية الخافِضة للكوليسترول والنياسين والفايبريت وعازلات الحمض الصفراوي.
-
الأسبرين.
يرفع الأسبرين مستوى سيولة الدم ويمنع تكوّن الجلطات الدموية.
وقد يُوصى بالعلاج اليومي بجرعة منخفضة من الأسبرين للوقاية الأوَّلية من الإصابة بالنوبات القلبية أو السكتات الدماغية لبعض الأشخاص.
ومع هذا، فاستخدام الأسبرين يوميًا قد تكون له آثار جانبية خطِرة مثل النزف داخل المعدة والأمعاء.
لكن ينبغي ألا تبدأ في تناول الأسبرين يوميًا من دون استشارة فريق الرعاية الصحية.
-
حاصرات مستقبلات بيتا.
تبطئ هذه الأدوية نبض القلب وتخفض ضغط الدم.
فإذا كنت قد تعرضت لنوبة قلبية، فقد تقلِّل حاصرات مستقبلات بيتا خطر التعرُّض لنوبات قلبية في المستقبل.
-
محصرات قنوات الكالسيوم.
ويمكن اقتراح تناول أحد هذه الأدوية إذا كنت لا تستطيع تناوُل حاصرات مستقبلات بيتا أو إذا لم تُجدِ نفعًا مع حالتك.
ويمكن أن تساعد محصرات قنوات الكالسيوم على تخفيف ألم الصدر.
-
مثبطات الإنزيم المحول للأنجيوتنسين (ACE)، وحاصرات مستقبلات الأنجيوتنسين 2 (ARBs).
تخفض هذه الأدوية ضغط الدم.
وقد تساعد على منع تفاقم مرض الشريان التاجي.
-
النيتروغليسرين.
يساعد هذا الدواء على توسيع شرايين القلب.
ويمكن أن يساعد على التحكم في ألم الصدر أو تقليله.
ويتوفر النيتروغليسرين على شكل أقراص أو بخاخ أو لصيقة جلدية.
-
الرانولازين.
قد يساعد هذا الدواء الأشخاص الذين يشعرون بألم في الصدر طويل الأمد.
وقد يُوصف هذا الدواء مع أدوية حاصرات مستقبلات بيتا أو بدلاً منها.
العمليات الجراحية أو الإجراءات العلاجية الأخرى
دعامات الشريان التاجي
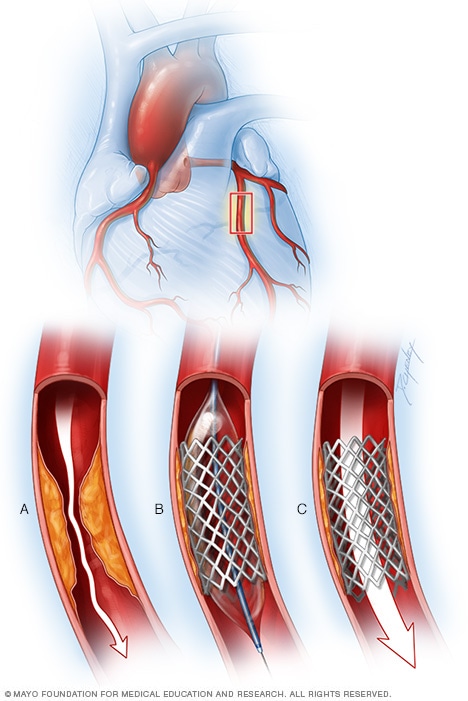
دعامات الشريان التاجي
لوضع دعامة الشريان التاجي، يُنفخ البالون المثبَّت على طرف أنبوب القسطرة لتوسيع الشريان المسدود (أ). ثم تُوضع دعامة شبكية معدنية (ب). إذ تساعد الدعامة على جعل الشريان مفتوحًا حتى يتدفق الدم خلاله (ج).
جراحة تحويل مسار الشريان التاجي
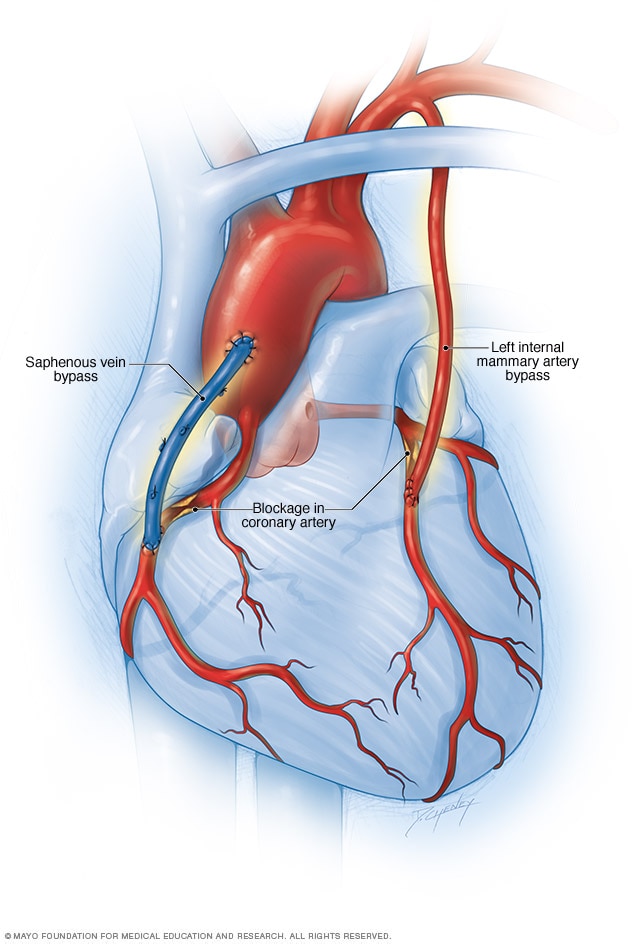
جراحة تحويل مسار الشريان التاجي
ينتج عن جراحة تحويل مسار الشريان التاجي ممرًا جديدًا يتدفق الدم من خلاله إلى القلب. في هذه الجراحة، يُستخدم وعاء دموي سليم من جزء آخر من الجسم لإعادة توجيه الدم حول المنطقة المسدودة في الشريان. ويُؤخذ الوعاء الدموي عادةً من شريان في الصدر يُسمى الشريان الصدري الغائر، وأحيانًا يُؤخذ من وريد بالساق يُسمى الوريد الصافن.
يمكن إجراء عملية جراحية لعلاج الشريان المسدود وتحسين تدفق الدم.
وقد تشمل العمليات الجراحية أو الإجراءات العلاجية لمرض الشريان التاجي ما يأتي:
-
رأب الأوعية التاجية وتركيب دعامة.
يفتح هذا العلاج الأوعية الدموية المسدودة في القلب.
حيث يُستخدم بالون صغير في أنبوب رفيع يُسمَّى أنبوب قسطرة لتوسيع الشريان المسدود وتحسين تدفق الدم.
وقد يضع الطبيب أنبوبًا شبكيًا سلكيًا صغيرًا، يُعرف بالدعامة، في الشريان لإبقائه مفتوحًا.
وتكون معظم الدعامات مبطَّنة بدواء يساعد على إبقاء الشريان مفتوحًا.
يُطلق على هذا العلاج أيضًا اسم التدخل عبر الجلد في الشرايين التاجية.
-
جراحة طُعم مجازة الشريان التاجي (CABG).
هذا نوع من جراحات القلب المفتوح.
خلال جراحة طُعم مجازة الشريان التاجي، يأخذ الجرَّاح وريدًا أو شريانًا من مكان آخر في الجسم.
ويستخدم الجرَّاح الأوعية الدموية لفتح ممر جديد يتدفق خلاله الدم حول أحد شرايين القلب المسدودة أو الضيقة.
وتؤدي تلك الجراحة إلى زيادة تدفق الدم إلى القلب.
وإذا كنت قد خضعت لجراحة مجازة الشريان التاجي، فقد يقترح عليك اختصاصي الرعاية الصحية المشاركة في برنامج تأهيل القلب.
وهو برنامج تثقيفي واستشاري وتدريبي مصمم للمساعدة على تحسين حالتك الصحية بعد الخضوع لجراحة في القلب.
للمزيد من المعلومات
التجارب السريرية
استكشِف دراسات مايو كلينك حول التطورات الجديدة في مجال العلاجات والتدخلات الطبية والاختبارات المستخدمة للوقاية من هذه الحالة الصحية وعلاجها وإدارتها.
الطب البديل
أحماض أوميغا 3 الدهنية نوع من الأحماض الدهنية غير المشبعة.
ويُعتقَد أن لها القدرة على تقليل الالتهابات في الجسم كله.
ودائمًا ما ارتبطت الالتهابات بمرض الشريان التاجي.
ومع ذلك، ما زالت الأسباب المؤيدة والمعارضة لأحماض أوميغا 3 الدهنية لعلاج أمراض القلب قيد الدراسة.
تشمل مصادر أحماض أوميغا 3 الدهنية ما يأتي:
-
الأسماك وزيت السمك.
الأسماك وزيت السمك من أكثر مصادر أحماض أوميغا 3 الدهنية.
تحتوي الأسماك الدُّهنية، مثل السلمون والرنغة والتونة المعلبة الخفيفة، على معظم أحماض أوميغا 3 الدهنية.
وقد تكون المكملات الغذائية التي تحتوي على زيت السمك مفيدة، لكن الأقوى منها تناول الأسماك نفسها.
-
الكتان وزيت بذور الكتان.
يحتوي الكتان وزيت بذور الكتان على نوع من أحماض أوميغا 3 الدهنية يسمى حمض ألفا لينولينيك (ALA).
ويحتوي حمض ألفا لينولينيك على كميات أقل من أحماض أوميغا 3 الدهنية مقارنةً بالسمك وزيت السمك.
يمكن أن يساعد ألفا لينولينيك على خفض نسبة الكوليسترول وتحسين صحة القلب.
لكن نتائج الأبحاث متضاربة في هذا الصدد.
وقد أثبتت بعض الدراسات أن الكتان وزيت بذور الكتان ليس لهما فعالية الأسماك نفسها.
تحتوي بذور الكتان أيضًا على الكثير من الألياف ذات الفوائد الصحية المتنوعة.
-
زيوت أخرى.
يمكن العثور على حمض ألفا لينولينيك أيضًا في زيت الكانولا وفول الصويا وزيت فول الصويا.
قد تساعد مكملات غذائية ومواد غذائية أخرى على خفض ضغط الدم أو مستوى الكوليسترول، وهما من عوامل الخطورة التي تسهم في الإصابة بمرض الشريان التاجي.
ومنها ما يأتي:
- الشعير.
- بذر القطوناء، وهو نوع من الألياف.
- الشوفان، وهو نوع من الألياف التي تحتوي على ألياف بيتا جلوكان، وتوجد في دقيق الشوفان وحبوب الشوفان الكاملة.
- الثوم.
- الستيرولات النباتية الموجودة في المكملات الغذائية وبعض أنواع السمن النباتي المُصنَّع، مثل Promise وSmart Balance وBenecol.
استشِر اختصاصي الرعاية الصحية دائمًا قبل تناول الأعشاب أو المكملات الغذائية أو الأدوية التي تُصرف من دون وصفة طبية.
نمط الحياة والعلاجات المنزلية
يمكن أن يساعد إجراء بعض التغييرات على نمط الحياة على الحفاظ على صحة الشرايين ويمكن أن يمنع مرض الشريان التاجي أو يبطئه.
جرِّب هذه النصائح المفيدة لصحة القلب:
-
الامتناع عن التدخين أو التبغ.
التدخين أحد عوامل الخطورة الرئيسية المرتبطة بمرض الشريان التاجي.
حيث يؤدي النيكوتين إلى ضيق الأوعية الدموية ويدفع القلب إلى العمل بقوة أكبر.
ولهذا فالإقلاع عن التدخين إحدى أفضل الطرق لتقليل خطر التعرض للإصابة بنوبة قلبية.
وإذا كنت تحتاج إلى مساعدة على الإقلاع عن التدخين، فاستشِر فريق الرعاية الصحية.
-
تناوُل أطعمة مفيدة لصحة القلب. تناوَل كمية وفيرة من الفاكهة والخضراوات والحبوب الكاملة.
وقلِّل من السكريات والأملاح والدهون المشبعة.
كما قد يساعد تناول حصة غذائية أو اثنتين من الأسماك أسبوعيًا في الحفاظ على صحة القلب.
-
ممارسة التمارين الرياضية بانتظام.
تُساعدك ممارسة التمارين الرياضية على الوصول إلى وزن صحي والسيطرة على السكري ونسبة الكوليسترول في الدم وضغط الدم -وكلها من عوامل الخطورة المرتبطة بالإصابة بمرض الشريان التاجي.
حاول ممارسة النشاط البدني لمدة تتراوح بين 30 و60 دقيقة في معظم أيام الأسبوع.
اسأل فريق الرعاية الصحية عن نوع التمارين الرياضية المناسبة لك والقدر المناسب لممارستها.
-
الحفاظ على وزن صحي.
ترفع زيادة الوزن فرص الإصابة بمرض الشريان التاجي.
وقد يساعدك إنقاص قدر بسيط من وزنك على تقليل احتمال إصابتك بمرض الشريان التاجي.
استشر فريق الرعاية الصحية لتحديد الوزن المناسب لك.
-
التحكم في ضغط الدم.
يجب أن يفحص اختصاصي الرعاية الصحية ضغط الدم لدى البالغين مرة كل عامين على الأقل.
وقد تحتاج إلى الخضوع للفحوصات بوتيرة أكبر إذا كانت لديك سيرة مَرضية للإصابة بارتفاع ضغط الدم.
لذا اسأل اختصاصي الرعاية الصحية عن مستوى ضغط الدم الأنسب لحالتك.
-
مراقبة مستوى الكوليسترول.
اسأل فريق الرعاية الصحية عن عدد المرات المطلوب فيها إجراء فحص الكوليسترول.
وقد يوصى بإجراء تغييرات على نمط الحياة والأدوية للتحكم في مستوى الكوليسترول.
-
فحص مستوى سكر الدم.
إذا كنت مصابًا بالسكري، فمن الممكن أن يساعد التحكم الجيد في نسبة السكر في الدم على تقليل احتمالية الإصابة بمرض الشريان التاجي.
-
تجنَّب المشروبات الكحولية أو قلل منها.
إذا قررت تناوُل المشروبات الكحولية، فاشربها بكميات معتدلة.
بالنسبة إلى البالغين الأصحاء، يجب عدم تجاوز كأس واحدة في اليوم للنساء وكأسين في اليوم للرجال.
-
الحصول على قسط كافٍ من النوم.
قد يُسبب انخفاض جودة النوم زيادة خطر التعرض للإصابة بأمراض القلب وغيرها من الأمراض المزمنة.
وينبغي للبالغين الحرص على النوم مدة من سبع إلى تسع ساعات يوميًا.
-
تخفيف التوتر.
ابحث عن الوسائل التي تساعد على تخفيف التوتر العاطفي.
من طرق تخفيف التوتر ممارسة الرياضة بمعدل أكبر والتدرب على التركيز الذهني والتواصل مع الآخرين في مجموعات الدعم.
لذا، فإن إجراء الفحوصات الصحية أمر مهم أيضًا.
بعض عوامل الخطر الرئيسية التي تزيد احتمال الإصابة بمرض الشريان التاجي -مثل ارتفاع نسبة الكوليسترول وارتفاع ضغط الدم وداء السكري- ليس لها أي أعراض في مراحلها المبكرة.
وقد يساعد اكتشاف هذه الأمراض وعلاجها مبكرًا على الحفاظ على صحة القلب.
اسأل أيضًا عن اللقاحات الموصى بها، مثل لقاح الإنفلونزا السنوي.
الوقاية
يمكن الوقاية من مرض الشريان التاجي باتباع عادات نمط الحياة المستخدمة لعلاجه.
كما أن نمط الحياة الصحي يمكنه المساعدة على الحفاظ على قوة الشرايين وعدم انسدادها.
لتحسين صحة القلب، اتبع هذه النصائح:
- تجنُّب التدخين أو تعاطي التبغ.
- تقليل تناول المشروبات الكحولية أو الامتناع عنها.
- التحكم في ضغط الدم ونسبة الكوليسترول وداء السكري.
- ممارسة التمارين الرياضية والحفاظ على النشاط.
- الحفاظ على وزن صحي.
- اتباع نظام غذائي قليل الملح وقليل الدهون، وغني بالفواكه والخضراوات والحبوب الكاملة.
- التقليل من التوتر والتحكم فيه.
- النوم من سبع إلى تسع ساعات يوميًا.
الاستعداد لموعدك
إذا ظهرت عليك أعراض مرض الشريان التاجي أو أي عوامل خطورة تزيد احتمالية الإصابة به، فاحجز موعدًا طبيًا للخضوع لفحص طبي.
وقد تُحال إلى طبيب متخصص في أمراض القلب، يُسمَّى طبيب القلب.
إليك بعض المعلومات التي تساعدك على الاستعداد للموعد الطبي.
ما يمكنك فعله
-
احرص على معرفة أية قيود يجب عليك اتباعها قبل الموعد الطبي.
عند تحديد الموعد الطبي، اسأل عما إذا كان هناك أي شيء يتعين عليك فعله سابقًا، مثل الالتزام بنظام غذائي معين.
على سبيل المثال، قد تتلقى تعليمات بعدم تناول الطعام أو الشراب قبل بضع ساعات من الخضوع لاختبار الكوليسترول.
-
دوِّن أي أعراض تشعر بها، بما في ذلك تلك التي قد تبدو أنها غير مرتبطة بمرض الشريان التاجي.
-
دوِّن معلوماتك الطبية، بما في ذلك الحالات المرضية الأخرى، وأي سيرة مَرضية عائلية للإصابة بأمراض القلب.
-
أحضر قائمة بالأدوية معك إلى موعدك الطبي.
واذكر جرعاتها.
-
اطلب من أحد أفراد الأسرة أو الأصدقاء مرافقتك إلى الموعد الطبي إن أمكن.
فقد يساعدك الشخص الآخر على تذكُّر تفاصيل ما ذُكر خلال الموعد الطبي.
-
دوِّن الأسئلة التي تريد طرحها على فريق الرعاية الصحية.
تتضمن الأسئلة التي يمكن طرحها على اختصاصي الرعاية الصحية في الموعد الطبي الأول ما يأتي:
- ما الذي يسبب الأعراض التي لديّ؟
- ما الاختبارات التي أحتاج إلى إجرائها؟
- هل يجب أن أراجع اختصاصيًا؟
- هل أحتاج إلى تغيير نشاطي أو نظامي الغذائي أثناء انتظاري موعدي الطبي التالي؟
- متى ينبغي أن أتصل برقم 911 (أو رقم الطوارئ في بلدي) أو طلب المساعدة الطبية الطارئة بشأن الأعراض التي لدي؟
في حال إحالتك إلى طبيب قلب بسبب مرض الشريان التاجي، ربما تريد طرح الأسئلة الآتية:
- ما احتمال تعرضي لمضاعفات طويلة الأجل بسبب مرض الشريان التاجي؟
- ما العلاج الذي توصي به؟
- عند الحاجة إلى الدواء، ما آثاره الجانبية المحتملة؟
- هل أحتاج إلى إجراء عملية جراحية؟
لماذا أو لِمَ لا؟
- ما التغييرات في النظام الغذائي ونمط الحياة التي يجب علي إجراؤها؟
- ما معدل الزيارات التفقدية التي أحتاج إليها؟
- لديَّ مشكلات صحية أخرى.
كيف يمكنني التعامل مع هذه المشكلات كلها بأفضل طريقة ممكنة؟
لا تتردد في طرح مزيد من الأسئلة.
ما الذي تتوقعه من طبيبك
قد يطرح عليك اختصاصي الرعاية الصحية الذي يفحص مدى إصابتك بمرض الشريان التاجي الأسئلة الآتية:
- ما الأعراض التي تشعر بها؟
- متى بدأت تشعر بالأعراض؟
- هل تفاقمت الأعراض بمرور الوقت؟
- هل تشعر بألم في الصدر أو صعوبة في التنفس؟
- إذا كنت تشعر بذلك، فماذا يشبه شعور ألم الصدر؟
- هل تسبب التمارين أو النشاط البدني تفاقم الأعراض؟
- هل أصيب أي شخص من أفراد عائلتك بأمراض القلب أو ارتفاع ضغط الدم؟
- هل سبق أن شُخِّصت بحالات طبية أخرى؟
- ما الأدوية التي تتناولها؟
- ما مقدار وقت ممارستك الرياضة المعتاد أسبوعيًا؟
- ما نظامك الغذائي اليومي المعتاد؟
- هل تدخن حاليًا أو كنت تدخن؟
بأي معدل؟
إذا أقلعت عن التدخين، فمتى كان ذلك؟
- هل تتناوَل المشروبات الكحولية؟
ما الكمية التي تتناوَلها؟
ما الذي يمكنك القيام به في هذه الأثناء
ليس مبكرًا أبدًا إجراء تغييرات صحية على نمط الحياة، مثل الإقلاع عن التدخين، وتناول الأطعمة الصحية، وممارسة المزيد من التمارين. تحمي هذه العادات من مرض الشريان التاجي ومضاعفاته، بما في ذلك النوبات القلبية والسكتات الدماغية.