Diagnóstico
Preguntas frecuentes sobre la enfermedad de las arterias coronarias
Stephen Kopecky, M.D., cardiólogo de Mayo Clinic, responde a las preguntas más frecuentes sobre la enfermedad de las arterias coronarias.
Hola, soy el Dr. Steve Kopecky, cardiólogo de Mayo Clinic. Estoy aquí para responder algunas de las preguntas importantes que puedes tener sobre la enfermedad de las arterias coronarias.
Muchos cambios pequeños pueden generar grandes beneficios con el tiempo. Recuerda que nunca es poco todo lo que hagas por mejorar tu salud. Además de que nunca es demasiado tarde para mejorar tu salud.
El colesterol siempre ha estado relacionado con el inicio del estrechamiento de las arterias al corazón. Y cada placa o estrechamiento de las arterias contiene colesterol. Es esencial controlar el colesterol a fin de reducir de manera eficaz las probabilidades de un ataque cardíaco.
Sí. En todos los estudios que han demostrado una regresión del estrechamiento de las arterias se han incluido tres factores. Primero, controlar los factores evidentes, como la presión arterial alta, fumar y el colesterol alto. Segundo, abordar cuestiones sobre la alimentación y la actividad física. Y tercero, ayudar a los pacientes a controlar el estrés.
No. La mitad de las veces, el primer síntoma de una persona con enfermedad de las arterias coronarias es en realidad un ataque cardíaco. Además, la mitad de estos ataques cardíacos son mortales. Por lo tanto, en general, para una de cada cuatro personas, el primer síntoma es lo que denominamos muerte cardíaca súbita.
No. Los estudios han demostrado que, incluso si controlas bien el colesterol con medicamentos, si no llevas una dieta saludable no se reducen de manera significativa las probabilidades de un ataque cardíaco o un accidente cerebrovascular y la tasa de mortalidad.
Sí. Dado que el corazón late cien mil veces por día, incluso un aumento leve de la presión arterial por encima de 130 u 80 puede ocasionar problemas de salud importantes, incluidos ataques cardíacos, accidentes cerebrovasculares e insuficiencia cardíaca.
Siempre les digo a las personas que tienen un nuevo trabajo de medio tiempo: su salud. Una parte de este trabajo es conocer qué medicamentos tomas, qué dosis tomas y por qué debes tomar estos medicamentos. Otra tarea muy útil es controlar la presión arterial regularmente. Controla tu peso regularmente en casa. Si tienes preguntas sobre tu salud, anótalas en tu teléfono inteligente para que puedas hacerlas en tu próxima visita con el médico. Si tienes preguntas o inquietudes, nunca dudes en consultar a tu equipo médico. Estar informado marca la diferencia. Gracias por tu tiempo, te deseamos lo mejor.
Para diagnosticar la enfermedad de las arterias coronarias, el profesional de atención médica te examinará.
Generalmente te hacen preguntas acerca de tus antecedentes médicos y sobre cualquier síntoma.
Si tienes síntomas de enfermedad de las arterias coronarias, como dolor en el pecho o falta de aire, pueden hacerte pruebas para comprobar la condición general de tu salud.
Pruebas
Las pruebas que ayudan a diagnosticar o vigilar la enfermedad de las arterias coronarias incluyen las siguientes:
-
Análisis de sangre.
Los análisis de sangre pueden comprobar los niveles de azúcar y colesterol en la sangre.
Una prueba de alta sensibilidad para la proteína C reactiva comprueba si hay una proteína relacionada con la inflamación de las arterias.
-
Electrocardiograma.
Esta prueba rápida comprueba la actividad eléctrica del corazón.
Muestra cómo late el corazón.
Se colocan parches adhesivos, llamados electrodos, en el pecho y, a veces, en los brazos y las piernas.
Estos tienen cables que conectan los electrodos a una computadora, que imprime o muestra los resultados.
Los patrones de señales del electrocardiograma pueden mostrar si has tenido o estás teniendo un ataque cardíaco.
-
Ecocardiograma.
En esta prueba se usan ondas sonoras para mostrar el flujo sanguíneo a través del corazón.
Las partes del corazón que se mueven con debilidad pueden ser consecuencia de la falta de oxígeno o de un ataque cardíaco.
Esto puede ser un signo de enfermedad de las arterias coronarias o de otras afecciones.
-
Prueba de esfuerzo con ejercicio.
Si tus síntomas suelen producirse cuando haces ejercicio, es posible que el profesional de atención médica recomiende esta prueba.
En ella, caminas en una cinta o pedaleas en una bicicleta fija mientras se revisa tu corazón.
Debido a que el ejercicio hace que el corazón bombee con más fuerza y rapidez que durante la mayoría de las actividades diarias, una prueba de esfuerzo puede mostrar problemas cardíacos que, de otra forma, podrían pasarse por alto.
Si no puedes hacer ejercicio, es posible que te den un medicamento que afecta al corazón de la misma manera que lo hace el ejercicio.
En ocasiones, se hace un ecocardiograma durante una prueba de esfuerzo con ejercicio.
-
Prueba nuclear de esfuerzo con ejercicio.
Una prueba nuclear de esfuerzo con ejercicio muestra cómo circula la sangre hacia el corazón en reposo y durante la actividad.
Utiliza una pequeña cantidad de material radioactivo, denominado marcador o radiomarcador.
La sustancia se administra por vía intravenosa.
Una máquina de obtención de imágenes toma fotos de cómo se desplaza el marcador por las arterias del corazón.
Esto ayuda a detectar zonas de flujo sanguíneo deficiente o daño en el corazón.
-
Tomografía computarizada del corazón.
Una tomografía computarizada del corazón puede mostrar los depósitos de calcio y las obstrucciones en las arterias del corazón.
Los depósitos de calcio pueden estrechar las arterias.
Durante esta prueba, a veces se inyecta una sustancia de contraste por vía intravenosa.
La sustancia de contraste ayuda a crear imágenes detalladas de las arterias del corazón.
Si se utiliza una sustancia de contraste, la prueba se denomina angiografía coronaria por tomografía computarizada.
-
Cateterismo cardíaco y angiografía.
Esta prueba permite ver obstrucciones en las arterias del corazón.
Un médico inserta un tubo largo, delgado y flexible llamado catéter en un vaso sanguíneo, generalmente en la ingle o la muñeca.
Se guía hasta llegar al corazón.
Una sustancia de contraste fluye a través del catéter hacia las arterias del corazón.
La sustancia de contraste ayuda a que las arterias se vean más claramente en imágenes de rayos X y videos.
Durante esta prueba se pueden realizar tratamientos cardíacos.
Más información
Tratamiento
El tratamiento para la enfermedad de las arterias coronarias puede incluir lo siguiente:
- Hacer cambios en el estilo de vida, como no fumar, alimentarse saludablemente y ejercitarse más.
- Medicamentos.
- Procedimiento cardíaco o cirugía cardíaca.
Medicamentos
Hay muchos medicamentos disponibles para tratar las enfermedades de las arterias coronarias, como los siguientes:
-
Medicamentos para el colesterol.
Tu profesional de atención médica puede recomendarte este tipo de medicamento para reducir el colesterol LDL “malo” y la acumulación de placa en las arterias.
Estos medicamentos son las estatinas, la niacina, los fibratos y los secuestradores de ácido biliar.
-
Aspirina.
La aspirina ayuda a diluir la sangre y prevenir los coágulos sanguíneos.
En algunas personas puede recomendarse un tratamiento diario con dosis bajas de aspirina para la prevención primaria de ataques cardíacos o accidentes cerebrovasculares.
El uso diario de aspirina puede tener efectos secundarios graves, como sangrado en el estómago y los intestinos.
No comiences a tomar una aspirina por día sin antes consultar con tu equipo de atención médica.
-
Betabloqueadores.
Estos medicamentos disminuyen la frecuencia cardíaca y bajan la presión arterial.
Si has tenido un ataque cardíaco, los betabloqueadores pueden reducir el riesgo de ataques cardíacos futuros.
-
Bloqueadores de los canales de calcio.
Es posible que se te recomiende uno de estos medicamentos si no puedes tomar betabloqueadores o si los betabloqueadores no son eficaces para ti.
Los bloqueadores de los canales de calcio pueden ayudar a reducir el dolor en el pecho.
-
Inhibidores de la enzima convertidora de la angiotensina y antagonistas de receptores de angiotensina II.
Estos medicamentos disminuyen la presión arterial.
Pueden ayudar a evitar que las enfermedades de las arterias coronarias empeoren.
-
Nitroglicerina.
Este medicamento ensancha las arterias del corazón.
Puede ayudar a controlar o reducir el dolor en el pecho.
La nitroglicerina está disponible en forma de comprimido, espray o parche.
-
Ranolazina.
Este medicamento puede ayudar a las personas con dolor en el pecho a largo plazo.
Se puede recetar con un betabloqueador o en lugar de los betabloqueadores.
Cirugías u otros procedimientos
Stent de arteria coronaria
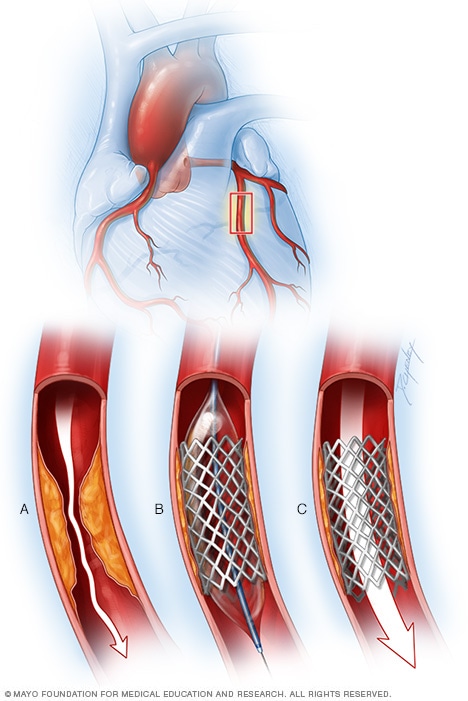
Stent de arteria coronaria
Para colocar un estent en la arteria coronaria, se infla un globo en la punta del catéter para ensanchar la arteria obstruida (A). Luego, se coloca un estent de malla metálica (B). El estent ayuda a mantener la arteria abierta para que la sangre pueda fluir a través de ella (C).
Cirugía de baipás de la arteria coronaria
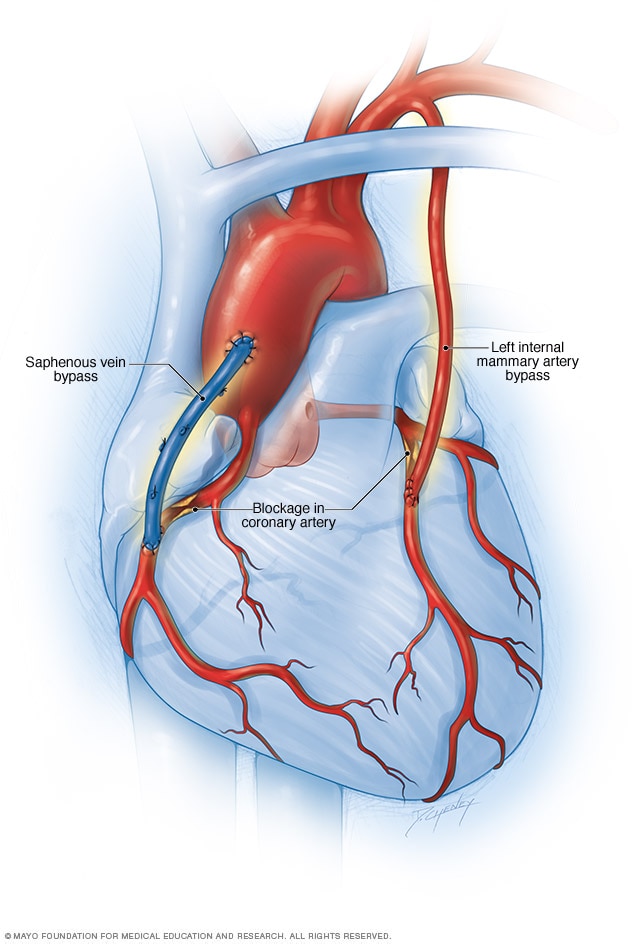
Cirugía de baipás de la arteria coronaria
La cirugía de baipás de la arteria coronaria crea una nueva vía para que circule la sangre al corazón. Se usa un vaso sanguíneo sano de otra parte del cuerpo para redirigir el flujo de sangre por fuera de una zona obstruida de una arteria. Generalmente, el vaso sanguíneo se toma de una arteria en el pecho, llamada arteria mamaria interna. A veces, se toma de una vena de la pierna, llamada vena safena.
Puede realizarse una intervención quirúrgica para reparar una arteria obstruida y mejorar el flujo sanguíneo.
Entre las cirugías o procedimientos para la enfermedad de las arterias coronarias se encuentran los siguientes:
-
Angioplastia coronaria y colocación de estents.
Este tratamiento abre los vasos sanguíneos obstruidos del corazón.
Un globo pequeño en una sonda estrecha, denominado catéter, se utiliza para ampliar una arteria obstruida y mejorar el flujo sanguíneo.
Se puede colocar un pequeño cilindro de malla de alambre denominado estent para mantener la arteria abierta.
La mayoría de los estents están recubiertos con medicamentos que ayudan a mantener la arteria abierta.
Otro nombre que recibe este tratamiento es intervención coronaria percutánea.
-
Cirugía de revascularización miocárdica.
Es un tipo de cirugía a corazón abierto.
Durante la cirugía de revascularización miocárdica, el cirujano extrae una vena o arteria de otra parte del cuerpo.
El cirujano utiliza el vaso sanguíneo para crear una nueva vía para que la sangre rodee una arteria cardíaca obstruida o estrechada.
La cirugía aumenta el flujo sanguíneo al corazón.
Si te han realizado una cirugía de baipás coronario, es posible que tu profesional de atención médica te sugiera rehabilitación cardíaca.
Este es un programa de educación, asesoramiento y entrenamiento físico diseñado para ayudar a mejorar tu salud después de una cirugía cardíaca.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Medicina alternativa
Los ácidos grasos omega-3 son un tipo de ácido graso insaturado.
Se cree que pueden disminuir la inflamación en todo el cuerpo.
La inflamación se ha vinculado a la enfermedad de las arterias coronarias.
Sin embargo, las razones a favor y en contra de los ácidos grasos omega-3 para la enfermedad cardíaca siguen siendo objeto de estudio.
Entre las fuentes de ácidos grasos omega-3, se incluyen las siguientes:
-
Pescado y aceite de pescado.
El pescado y el aceite de pescado son las fuentes más eficaces de ácidos grasos omega-3.
Los pescados grasos, como el salmón, el arenque y el atún enlatado liviano, son los que contienen más ácidos grasos omega-3.
Los suplementos de aceite de pescado pueden proporcionar beneficios, pero las pruebas más sólidas sostienen la ingesta de pescado.
-
Lino y aceite de linaza.
El lino y el aceite de linaza contienen un tipo de ácido graso omega-3 llamado ácido alfalinolénico.
El ácido alfalinolénico contiene menos cantidad de ácidos grasos omega-3 que el pescado y el aceite de pescado.
Puede ayudar a disminuir el colesterol y a mejorar la salud cardíaca.
Sin embargo, las investigaciones son ambiguas.
En algunos estudios, no se concluyó que el lino y el aceite de linaza fueran tan eficaz como el pescado.
La linaza también contiene mucha fibra, lo que supone varios beneficios para la salud.
-
Otros aceites.
El ácido alfalinolénico también puede encontrarse en el aceite de canola, la soja y el aceite de soja.
Existen otros suplementos y alimentos que pueden ayudar a bajar la presión arterial o el colesterol, dos factores de riesgo de enfermedad de las arterias coronarias.
Algunos que pueden funcionar son:
- Cebada.
- Psyllium, un tipo de fibra.
- Hojuelas de avena, un tipo de fibra que incluye betaglucanos y se encuentra en la avena y la avena integral.
- Ajo.
- Esteroles vegetales, que se encuentran en los suplementos y algunas margarinas, como Promise, Smart Balance y Benecol.
Habla siempre con un profesional de atención médica antes de usar plantas medicinales, suplementos o medicamentos de venta sin receta.
Estilo de vida y remedios caseros
Hacer algunos cambios en el estilo de vida podría ayudar a mantener las arterias saludables y puede prevenir o retrasar la enfermedad de las arterias coronarias.
Prueba estos consejos saludables para el corazón:
-
No fumes ni consumas tabaco.
Fumar es un importante factor de riesgo para la enfermedad de las arterias coronarias.
La nicotina tensa los vasos sanguíneos y obliga al corazón a trabajar más.
No fumar es una de las mejores formas de reducir el riesgo de un ataque cardíaco.
Si necesitas ayuda para dejar de fumar, habla con tu equipo de atención médica.
-
Consumir alimentos saludables para el corazón. Elige muchas frutas, verduras y granos integrales.
Limita el consumo de azúcar, sal y grasas saturadas.
Comer una o dos porciones de pescado a la semana también puede ayudar a mantener el corazón sano.
-
Haz ejercicio regularmente.
El ejercicio ayuda a controlar los factores de riesgo de enfermedad de las arterias coronarias, como el peso y la diabetes, los niveles de colesterol y la presión arterial.
Intenta hacer de 30 a 60 minutos de actividad física la mayoría de los días de la semana.
Pregunta a tu equipo de atención médica qué cantidad y tipo de ejercicio es mejor para ti.
-
Mantén un peso saludable.
El sobrepeso aumenta el riesgo de tener enfermedad de las arterias coronarias.
Perder solo un pequeño porcentaje de tu peso puede ayudarte a reducir los factores de riesgo de tener enfermedad de las arterias coronarias.
Pregunta al equipo de atención médica cuál es el peso recomendado para ti.
-
Contrólate la presión arterial.
Los adultos deben hacerse revisar la presión arterial por un profesional de atención médica al menos cada dos años.
Es posible que necesites revisarte con mayor frecuencia si tienes antecedentes de presión arterial alta.
Pregúntale a tu profesional de atención médica cuál es el objetivo de presión arterial adecuado para ti.
-
Controla tu colesterol.
Consulta a tu equipo de atención médica con qué frecuencia necesitas una prueba de colesterol.
Se pueden recomendar cambios en el estilo de vida y medicamentos para controlar el colesterol.
-
Controla tu nivel de glucosa en la sangre.
Si tienes diabetes, controlar cuidadosamente el nivel de glucosa sanguínea te puede ayudar a reducir el riesgo de tener la enfermedad de las arterias coronarias.
-
Evita o limita el consumo de bebidas alcohólicas.
Si decides beber alcohol, hazlo con moderación.
Para los adultos sanos, significa una copa al día en el caso de las mujeres y hasta dos copas al día en el de los hombres.
-
Duerme bien.
Dormir mal puede aumentar el riesgo para enfermedades cardíacas y otras afecciones crónicas.
Los adultos deberían intentar dormir entre 7 y 9 horas diarias.
-
Controla el estrés.
Intenta reducir el estrés emocional.
Hacer más ejercicio, practicar la atención plena y relacionarse con otras personas en grupos de apoyo son algunas formas de reducir el estrés.
También es importante que te hagan exámenes médicos con regularidad.
Algunos de los principales factores de riesgo de la enfermedad de las arterias coronarias, como niveles altos de colesterol, presión arterial alta y diabetes, no presentan síntomas en las etapas tempranas.
La detección temprana y el tratamiento pueden ayudarte a mantener tu corazón saludable.
Pregunta también por las vacunas recomendadas, como la vacuna anual contra la gripe.
Prevención
Los hábitos de estilo de vida que se usan para tratar la enfermedad de las arterias coronarias también pueden ayudar a evitarla.
Un estilo de vida saludable puede ayudarte a mantener las arterias fuertes y sin obstrucciones.
Para mejorar tu salud cardíaca, sigue estos consejos:
- No fumes ni consumas tabaco.
- Limita o evita el consumo de bebidas alcohólicas.
- Controla la presión arterial, el colesterol y la diabetes.
- Haz ejercicio y mantente activo.
- Mantén un peso saludable.
- Adopta una dieta baja en grasas y sal, y con muchas frutas, verduras y granos integrales.
- Reduce y controla el estrés.
- Duerme entre 7 y 9 horas diarias.
Prepárate para tu cita
Si tienes síntomas de enfermedad de las arterias coronarias o algún factor de riesgo, programa una cita para una revisión de salud.
Es posible que se te envíe a un médico especialista en enfermedades cardíacas, o cardiólogo.
A continuación, encontrarás información que ayudará a que te prepares para la cita médica.
Qué puedes hacer
-
Ten en cuenta las restricciones previas a la cita médica.
Cuando programes la cita médica, pregunta si hay algo que debas hacer por adelantado, como restringir tu alimentación.
Por ejemplo, podrían pedirte que no comas ni bebas durante algunas horas antes de una prueba de colesterol.
-
Anota cualquier síntoma que tengas, incluido cualquiera que pueda no estar relacionado con la enfermedad de las arterias coronarias.
-
Anota tu información médica, incluidas otras afecciones que tengas y cualquier antecedente familiar de enfermedad cardíaca.
-
Lleva una lista de los medicamentos a tu cita médica.
No olvides incluir las dosis.
- Pídele a un familiar o a un amigo que vaya contigo a la cita, si es posible.
Una persona adicional puede ayudarte a recordar los detalles de la cita.
-
Anota las preguntas que quieras hacerle al equipo de atención médica.
Estas son algunas preguntas que puedes hacerle a tu profesional de atención médica en la primera cita médica:
- ¿Qué es lo que causa los síntomas?
- ¿Qué pruebas deben hacerme?
- ¿Debería consultar con un especialista?
- ¿Necesito cambiar mi actividad o dieta mientras espero mi próxima cita médica?
- ¿Cuándo debo llamar al 911 o a la atención médica de emergencia para que revisen mis síntomas?
Si te envían con un cardiólogo debido a una enfermedad de las arterias coronarias, puedes preguntarle lo siguiente:
- ¿Hay riesgos de que la enfermedad de las arterias coronarias tenga complicaciones a largo plazo?
- ¿Qué tratamiento recomienda?
- Si necesito medicamentos, ¿cuáles son los posibles efectos secundarios?
- ¿Necesito cirugía?
¿Por qué o por qué no?
- ¿Qué dieta debo seguir y qué cambios debo hacer en mi estilo de vida?
- ¿Con qué frecuencia tendré que hacer visitas de seguimiento?
- Tengo otras enfermedades.
¿Cómo puedo controlar estas afecciones de manera conjunta?
No dudes en hacer otras preguntas.
Qué esperar del médico
Es posible que el profesional de atención médica que te atienda por la enfermedad de las arterias coronarias te haga las siguientes preguntas:
- ¿Qué síntomas tienes?
- ¿Cuándo comenzaste a tener síntomas?
- ¿Han empeorado los síntomas con el tiempo?
- ¿Tienes dolor de pecho o dificultad para respirar?
- ¿El ejercicio o la actividad empeoran los síntomas?
- ¿El ejercicio o la actividad empeoran los síntomas?
- ¿Alguien en tu familia tiene alguna afección cardíaca o presión arterial alta?
- ¿Te han diagnosticado otras enfermedades?
- ¿Qué medicamentos tomas?
- ¿Cuánto te ejercitas en una semana normal?
- ¿En qué consiste tu alimentación diaria habitual?
- ¿Fumas o solías fumar?
¿Qué cantidad?
Si dejaste de fumar, ¿cuándo?
- ¿Bebes alcohol?
¿Qué cantidad?
Qué puedes hacer mientras tanto
Nunca es demasiado pronto para hacer cambios saludables en el estilo de vida, como dejar de fumar, consumir alimentos saludables y realizar más actividad física.
Estos hábitos protegen contra la enfermedad de las arterias coronarias y complicaciones, incluido el ataque cardíaco y el accidente cerebrovascular.
Nov. 07, 2024