التشخيص
خزعة الكبد
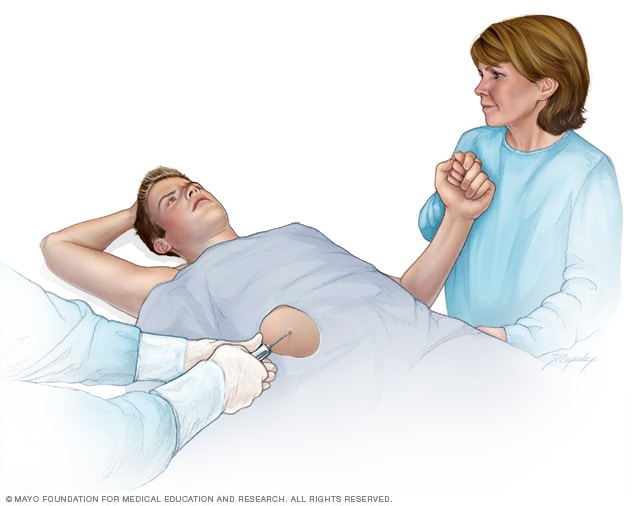
خزعة الكبد
خزعة الكبد يتم فيها استئصال عينة صغيرة من نسيج الكبد لفحصها في المختبر، حيث يُدخل الطبيب إبرة رفيعة من خلال الجلد وصولاً إلى الكبد.
قد ينطوي تشخيص داء ويلسون على بعض الصعوبات نظرًا إلى تشابه أعراضه مع تلك الخاصة بأمراض الكبد الأخرى، مثل التهاب الكبد. قد تظهر الأعراض أيضًا بالتدريج بمرور الوقت. وقد يكون من الصعب بوجه خاص الربط بين التغيرات السلوكية التي تحدث بالتدريج وبين داء ويلسون.
معايير التشخيص
يُشخِّص اختصاصيو الرعاية الصحية داء ويلسون استنادًا إلى مزيج من الأعراض والقيم المختبرية والفحوصات التصويرية أو الاختبارات الوراثية. يمكن أن تساعد أداة تقييم منظمة، مثل معايير لايبزيغ للتشخيص، اختصاصيي الرعاية الصحية في الربط بين هذه الأعراض ونتائج الاختبارات لتأكيد الإصابة بداء ويلسون أو استبعادها. تمنح هذه الأداة النقاط استنادًا إلى الأعراض ونتائج الاختبارات. على سبيل المثال، إذا حصل المريض على درجة تبلغ 4 أو أكثر، وفق معايير لايبزيغ، فهذا يعني أن احتمال الإصابة بداء ويلسون مرتفع للغاية.
قد تتضمن الاختبارات والإجراءات ما يلي:
اختبارات الدم والبول
يمكن لاختبارات الدم الكشفُ عن مدى كفاءة عمل الكبد وقياس مستوى السيرولوبلازمين، وهو بروتين يرتبط بالنحاس في الدم. يمكن أن تكشف اختبارات الدم أيضًا عن مستويات النحاس في الدم. قد يطلب اختصاصي الرعاية الصحية قياس كمية النحاس التي تُفرز في البول على مدار 24 ساعة.
- سيرولوبلازمين. يُستخدم هذا الفحص للتحقق من مستويات البروتين المرتبط بالنحاس في الدم. عادة ما تكون مستويات بروتين السيرولوبلازمين منخفضة في داء ويلسون. تعتمد المعايير التي تحدد انخفاض البروتين على المعايير المستخدمة في كل مختبر، لكن في أغلب الأحيان تكون القيم الأدنى من 20 ميليغرامًا لكل ديسي لتر أو 0.2 غرام لكل لتر مؤشرًا على انخفاض البروتين. تنخفض مستويات البروتين بسبب التغير في جين ATP7B الذي يسبب الإصابة بداء ويلسون ويمنع ارتباط النحاس ببروتين السيرولوبلازمين بشكل صحيح. لا تكون مستويات سيرولوبلازمين منخفضة لدى بعض المصابين بداء ويلسون، وفي المقابل، قد تكون منخفضة لدى أشخاص أصحاء غير مصابين بهذا المرض. على سبيل المثال، قد يؤدي مرض الكبد، الناتج عن أسباب أخرى، إلى انخفاض مستويات السيرولوبلازمين.
- مستوى النحاس في المصل. يفحص هذا الاختبار مستوى النحاس في الدم، ولا يُستخدم وحده لتشخيص داء ويلسون. في حالة داء ويلسون، عادة ما تكون مستويات النحاس الإجمالية في المصل منخفضة، وذلك بسبب انخفاض مستوى السيرولوبلازمين. ومع ذلك، في أغلب الأحيان يكون مستوى النحاس الحر؛ أي غير المرتبط بسيرولوبلازمين، مرتفعًا عن المستوى الطبيعي.
- مستوى النحاس في البول على مدار 24 ساعة. قد يطلب اختصاصي الرعاية الصحية قياس كمية النحاس التي تُفرز في البول على مدار 24 ساعة. عادة ما يكون مستوى النحاس مرتفعًا لدى المصابين بداء ويلسون. تعتمد معايير تحديد انخفاض المستوى على المختبر، لكن إذا تجاوز المستوى 40 إلى 100 ميكروغرام يوميًا، فإنه يُصنَّف عندئذٍ على أنه مرتفع.
- اختبارات الكبد الأخرى. قد تُجرى اختبارات أخرى للتحقق من مدى كفاءة عمل الكبد، وتُسمى اختبارات وظائف الكبد. ومع ذلك يمكن أن يسبب داء ويلسون تلف الكبد رغم أن وظائف الكبد والفحوصات المختبرية تكون طبيعية. وتُسمى هذه الحالة مرض الكبد المعاوض.
فحص العينين
أثناء فحص العينين، يمكن لاختصاصي عيون استخدام ضوء خاص يُسمى مصباح شِقّي بحثًا عن حلقات كايزر فلايشر وإعتام عدسة العين التي تكون على شكل زهرة دوار الشمس.
تتميز حلقات كايزر فلايشر بلون بني مائل إلى الذهبي أو نحاسي وتظهر حول محيط القزحية؛ أي الجزء الملون من العين. تظهر هذه الحلقات نتيجة تراكم النحاس في جزء من القرنية يُسمى غشاء ديسيميه. القرنية طبقةٌ شفافة على شكل قبة تغطي الحدقة والقزحية. تظهر حلقات كايزر فلايشر لدى معظم الأشخاص الذين لديهم أعراض عصبية، ولدى نصف الأشخاص تقريبًا الذين تقتصر أعراضهم على أمراض الكبد فقط.
إضافة إلى ذلك، يمكن أن يسبب داء ويلسون نوعًا خاصًا من إعتام عدسة العين يُسمى اعتام عدسة العين على شكل زهرة دوار الشمس، الذي ينتج عن تراكم النحاس في عدسة العينين.
خزعة الكبد
أثناء خزعة الكبد، يُدخل اختصاصي الرعاية الصحية إبرة رفيعة عبر الجلد ويمررها إلى الكبد ليحصل على عينة صغيرة من النسيج. يُفحَص هذا النسيج في المختبر بحثًا عن زيادة في النحاس. يشير مستوى النحاس الذي يتجاوز 250 ميكروغرامًا لكل غرام من وزن الكبد الجافة إلى الإصابة بداء ويلسون.
اختبار الجينات
يمكن لاختبار الدم الكشف عن طفرات في جين ATP7B، المسببة للإصابة بداء ويلسون. ثمة المئات من هذه الطفرات المعروفة في جين ATP7B. من أكثرها شيوعًا p.H1069Q. إذا كنت حاملاً للجين المتغير الذي يسبب داء ويلسون، فيجب على جميع الأشقاء والأطفال الخضوع لاختبار الجينات أيضًا. يساعد اكتشاف الحالة مبكرًا في بدء العلاج قبل ظهور أي أعراض.
التصوير بالرنين المغناطيسي
التصوير بالرنين المغناطيسي (MRI) تقنية تصوير طبي تستخدم مجالاً مغناطيسيًا وموجات الراديو المولَّدة بمساعدة الحاسوب لإنشاء صور مفصلة للأعضاء والأنسجة داخل الجسم. بالنسبة إلى المرضى الذين لديهم أعراض عصبية مرتبطة بداء ويلسون، قد يُظهر التصوير بالرنين المغناطيسي للدماغ تغيرات في أجزاء الدماغ المتأثرة بتراكم النحاس. تظهر علامة وجه الباندا العملاق في التصوير بالرنين المغناطيسي للدماغ لدى 10% إلى 15% تقريبًا من المصابين بداء ويلسون، ويحدث ذلك عند تضرر الجزء الأوسط من الدماغ. سُمِّيت هذه العلامة بهذا الاسم بسبب ظهور نمط من المناطق الفاتحة والداكنة تشبه وجه الباندا في صورة الرنين المغناطيسي.
إذ يمكن أن تسبب حالات مرضية أخرى أعراضًا مشابهة
عند تشخيص داء ويلسون، يراعي اختصاصيو الرعاية الصحية حالات أخرى محتملة قد تسبب أعراضًا مشابهة. ويساعد ذلك في ضمان الوصول إلى التشخيص الصحيح ووضع العلاج المناسب.
وكل هذه الحالات الأخرى ناجمة عن تغيرات جينية مختلفة، وتشمل ما يلي:
- داء ترسب الأصبغة الدموية. يمكن أن يؤثر داء ترسب الأصبغة الدموية، مثل داء ويلسون، على الكبد. لكن يختلف داء ويلسون عن داء ترسب الأصبغة الدموية؛ حيث يتراكم النحاس في الجسم في حال الإصابة بداء ويلسون، أما داء ترسب الأصبغة الدموية، فإنه ينطوي على زيادة مفرطة في الحديد.
- داء هنتنغتون. يمكن لكل من داء ويلسون وداء هنتنغتون أن يسببا أعراضًا مماثلة تتعلق بالحركة والسلوك. لكن يختلف داء ويلسون عن داء هنتنغتون في أنه يؤثر على الكبد والدماغ معًا نتيجة تراكم النحاس، بينما يؤثر داء هنتنغتون على الدماغ فقط بسبب تدهور الخلايا العصبية تدريجيًا مع مرور الوقت.
- فقدان سيرولوبلاسمين الدم. لا يرتبط فقدان سيرولوبلاسمين الدم بداء ويلسون، رغم أن كليهما يؤثر على بروتين السيرولوبلازمين الذي يرتبط بالنحاس في الدم. ويؤدي فقدان سيرولوبلاسمين الدم إلى تراكم الحديد في الكبد، وليس تراكم النحاس.
- داء مينكيس. يؤثر أيضًا داء مينكيس على كيفية تعامل الجسم مع النحاس، لكن ثمة اختلاف بين داء ويلسون وداء مينكيس؛ إذ يؤدي داء مينكيس إلى انخفاض مستوى النحاس في الكبد والدماغ، بينما يؤدي داء ويلسون إلى ارتفاع مستوى النحاس في الكبد والدماغ.
- اضطرابات أخرى في استقلاب النحاس أو الحديد. توجد بعض الحالات الوراثية النادرة الأخرى التي قد تؤثر على توازن النحاس والحديد في الجسم، لكنها ترجع إلى أسباب وراثية مختلفة.
كل هذه الحالات ناجمة عن تغيرات جينية مختلفة عن التغيرات الجينية التي تسبب داء ويلسون، ولكل منها تأثيرات مختلفة على الجسم؛
للمزيد من المعلومات
العلاج
لعلاج داء ويلسون، قد يوصي اختصاصي الرعاية الصحية أولاً بتناول أدوية تُعرف بالعوامل الخالبة النحاسية. تلتصق هذه الأدوية بالنحاس وتحفز الأعضاء لإطلاقه في مجرى الدم، ثم تنقي الكليتان النحاس وتخرجه عبر البول.
يركز العلاج بعد ذلك على منع تراكم النحاس مجددًا. وغالبًا ما يكون ذلك عبر أدوية الزنك. لكن في حال تلف الكبد الشديد، قد تتطلب الحالة زراعة كبد.
هل يمكن التعافي من داء ويلسون؟
يساعد العلاج في حماية الجسم من المزيد من الضرر الناتج عن داء ويلسون ويمكن أن يخفف بعض الأعراض. لا تُعالج الأدوية داء ويلسون بشكل نهائي. ولا يمكن لزراعة الكبد معالجة التغير الجيني المسبب لداء ويلسون. لكن الكبد المتبرع بها لن تحتوي على الجين المتحور؛ لذلك سيُعالج النحاس بشكل طبيعي من دون مزيد من العلاج. في حال اكتشاف داء ويلسون مبكرًا وعلاجه، يمكن للشخص المصاب أن يعيش حياة طبيعية تمامًا، وأن يحظى بمتوسط عمر متوقع طبيعي.
الأدوية
إذا كنت تتناول أدوية لعلاج داء ويلسون، فيجب مواصلة تناولها مدى الحياة، إلا إذا خضعت لزراعة الكبد.
عوامل الخالبة للتخلص من النحاس
غالبًا ما تُستخدم الأدوية التالية كعلاج أولي لخفض مستوى النحاس بسرعة:
- البنسيلامين (Cuprimine وDepen). يُستخدم بنسيلامين، يُشار إليه في بعض الأحيان باسم d-بنسيلامين، للتخلص من النحاس الزائد في الجسم، ويمكن أن يسبب آثارًا جانبية خطيرة، تتضمن مشكلات في الجلد والكلى، وقد يؤدي أيضًا إلى ظهور أعراض عصبية أو تفاقمها، خاصة لدى الأشخاص المصابين بأعراض عصبية موجودة بالفعل. قد يقلل هذا الدواء أيضًا قدرة نخاع العظم على إنتاج كمية كافية من خلايا الدم الحمراء والصفائح الدموية. ومن ثَمَّ يُنصح باستخدام البنسيلامين بحرص إذا كنت مصابًا بحساسية البنسلين. ونظرًا إلى تأثيره المثبط لمفعول فيتامين B6، المعروف أيضًا باسم بيريدوكسين، ستحتاج أيضًا إلى تناوُل جرعات صغيرة من مكمل غذائي يحتوي على فيتامين B6.
- تراينتين (Cuvrior وSyprine). يُستخدم للتخلص من النحاس الزائد في الجسم، ويعمل بشكل مماثل للبنسيلامين، لكنه عادة ما يسبب آثارًا جانبية أقل. ومع ذلك، يمكن أن تتفاقم الأعراض العصبية بعد تناوله.
العلاج بالزنك لمنع امتصاص النحاس
يمنع أسيتات الزنك (Galzin) امتصاص الجسم للنحاس الموجود في الطعام. ويُستخدم بوصفه علاج مداومة لمنع تراكم النحاس مجددًا بعد العلاج الأولي باستخدام البنسيلامين أو التراينتين. ويمكن استخدامه بوصفه علاجًا أساسيًا في حال عدم تحمل البنسيلامين أو التراينتين أو في حال عدم ظهور أي أعراض. من الآثار الجانبية الأكثر شيوعًا لأسيتات الزنك اضطراب المعدة.
قد يقترح اختصاصي الرعاية الصحية أيضًا علاجات للأعراض الأخرى لداء ويلسون.
الجراحة
زراعة الكبد من متبرِّع حي
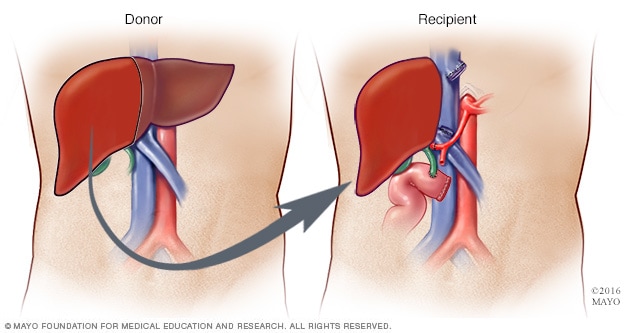
زراعة الكبد من متبرِّع حي
أثناء جراحة زراعة الكبد من متبرِّع حي، يزيل الجرّاحون ما يتراوح بين 40% و 70% تقريبًا من كبد المتبرِّع ويزرعونه في جسم المتلقي.
إذا حدث تلف شديد في الكبد أدى إلى فشل كبدي، أو إذا لم تنجح الأدوية في علاج هذا التلف، فقد تحتاج إلى زراعة كبد. أثناء زراعة الكبد، يستأصل الجرَّاح الكبد المصابة ويستبدلها بكبد سليمة من متبرع.
تأتي معظم الأكباد المزروعة من متبرعين متوفين، ويمكن أن تأتي، في بعض الأحيان، من متبرع حي، وغالبًا ما يكون أحد أفراد العائلة. وفي تلك الحالة، يستأصل الجرَّاح الكبد المصابة ويستبدلها بجزء من كبد المتبرع.
نمط الحياة والعلاجات المنزلية
للسيطرة على داء ويلسون، يجب الالتزام بخطة علاجية مدى الحياة تهدف إلى التخلص من النحاس الزائد ومنع تراكمه في الجسم، إلى جانب الرعاية الذاتية لضمان عدم تناول كمية كبيرة من النحاس في النظام الغذائي.
إذا طُلب منك تقييد كمية النحاس في نظامك الغذائي، فقد يشمل ذلك النحاس الموجود في الماء والمكملات الغذائية والطعام.
الماء
في حال وجود أنابيب نحاسية في منزلك، يُوصى بفتح صنبور الماء وتركه حتى يصبح باردًا قبل استخدامه للطهي أو الشرب. في حال استخدام مياه الآبار، يُوصى بفحصها للتأكد من خلوها من النحاس أو استخدام مرشح لإزالة العناصر الزهيدة.
المكملات الغذائية
تجنَّب تناول الفيتامينات المتعددة أو المكملات الغذائية التي تحتوي على نحاس.
الطعام
إذا كنت مصابًا بداء ويلسون، فتحدث إلى فريق الرعاية الصحية حول كيفية تعديل نظامك الغذائي بما يتوافق مع القيود اللازمة للنظام الغذائي وإرشاداته.
من المحتمل أن يوصي فريق الرعاية الصحية بالحد من تناول الأطعمة الغنية بالنحاس، لكن قد تعتمد الكمية المسموح بها على مرحلة العلاج التي تمر بها، إضافة إلى عوامل صحية شخصية أخرى. على سبيل المثال، قد يُحدد لك في البداية حد أقصى من الأطعمة الغنية بالنحاس قدره 1 ميليغرام (ملغم) يوميًا. في وقت لاحق، في خطة المداومة، قد يُسمح لك بتناول كمية معتدلة من تلك الأطعمة، مثل 2 ملغم أو أقل يوميًا.
الأطعمة الغنية بالنحاس
إذا كنت مصابًا بداء ويلسون، فقد يُطلب منك تجنب أو الحد من تناول الأطعمة التالية:
- الكبد والأحشاء الأخرى.
- المحار والجمبري.
- لحم الضأن.
- لحم الإوز والبط والسمان.
- التوفو وبروتين الصويا وحليب الصويا.
- الفاصوليا المجففة.
- الفطر.
- البطاطا الحلوة وأنواع البطاطس الأخرى غير المقشرة.
- الفواكه المجففة.
- دقيق الصويا وحبوب النخالة وحبوب الذرة.
- المكسرات والبذور.
- الشوكولاتة.
- المياه المعدنية.
الأطعمة التي تحتوي على كميات قليلة من النحاس
إذا كنت مصابًا بداء ويلسون، فقد يوصي فريق الرعاية الصحية بالإكثار من تناول الأطعمة التالية وإدراجها بشكل أساسي في نظامك الغذائي:
- اللحم الأبيض مثل الدجاج والديك الرومي.
- سمك القد والإسقلوب والهلبوت والتونة والسلمون المرقط.
- البيض والزبدة والسمن النباتي.
- الجبن والجبن القريش والقشدة الحامضة.
- حليب اللوز وحليب الأبقار واللبن بشرط ألا تكون منكهة بالشوكولاتة.
- كرنب بروكسل والبروكلي والملفوف.
- القرنبيط والسبانخ والفلفل الأخضر.
- البصل.
- فطر الشيتاكي وفطر الإينوكي.
- التفاح والتوت الأزرق والكرز والبرقوق والشمام والفراولة والبطيخ.
- القهوة والمشروبات الغازية.
تحتوي بعض الأطعمة الصحية على مستوى متوسط من النحاس وقد يُسمح بتناولها بكميات صغيرة. اسأل فريق الرعاية الصحية عن الإرشادات الغذائية المناسبة لك.
من الطبيعي أن تكون لديك أسئلة أو مخاوف بشأن إمكانية عيش حياة طبيعية في ظل الإصابة بداء ويلسون. وقد يبدو البدء في تناول أدوية مدى الحياة وتعلم عادات غذائية جديدة أمرًا صعبًا في البداية. لذلك امنح نفسك وقتًا للتكيف، وشارك مخاوفك مع فريق الرعاية الصحية. قد تفيدك أيضًا معرفة أنه مع التشخيص المبكر والعلاج الطبي المناسب والرعاية الذاتية، يعيش معظم المصابين بداء ويلسون حياة صحية وطبيعية.
الاستعداد لموعدك
من المحتمل أن تلتقي أولاً باختصاصي الرعاية الصحية الأولية، بعد ذلك، قد تُحال إلى طبيب الكبد.
ما يمكنك فعله
عند تحديد الموعد الطبي، اسأل عما إذا كنت تحتاج إلى تحضير أي شيء، مثل تعديل نظامك الغذائي قبل الخضوع لاختبارات الدم.
وقد يكون من المفيد تحضير قائمة بما يلي:
- الأعراض التي تشعر بها ووقت بداية ظهورها.
- المعلومات الشخصية المهمة، بما فيها أسباب التوتر الشديد والحالات الصحية الأخرى وأي سيرة مرضية للعائلة مرتبطة بالإصابة بداء ويلسون.
- كل الأدوية أو الفيتامينات أو المكملات الغذائية التي تتناولها، مع ذكر الجرعات.
- الأسئلة التي تريد أن تطرحها على اختصاصي الرعاية الصحية.
اصطحب شخصًا معك، إذا أمكن، لمساعدتك في تذكر المعلومات التي تتلقاها.
إذا كنت تعتقد أنك قد تكون مصابًا بداء ويلسون أو شُخصت بذلك، فقد ترغب في طرح أسئلة على اختصاصي الرعاية الصحية مثل:
- ما الاختبارات التي أحتاج إلى الخضوع إليها لتأكيد تشخيص الإصابة بداء ويلسون؟
- ما تفاصيل السيرة المرضية العائلية التي تحتاج إليها؟
- كيف يُعالج داء ويلسون ومراقبته على المدى الطويل؟
- ما العلاج الذي تُوصي به؟
- ما الآثار الجانبية لهذا العلاج؟
- كيف يمكنني السيطرة على داء ويلسون بأفضل طريقة إلى جانب مشكلاتي الصحية الأخرى؟
- هل سأحتاج إلى الحد من تناول بعض أنواع الأطعمة؟
- هل يجب أن أراجع اختصاصيًا؟ وإذا كان الأمر كذلك، فما نوع التخصص المطلوب؟
- هل يجب على أشقائي أو أطفالي الخضوع لاختبار للكشف عن داء ويلسون؟
- ما تخصص الطبيب الذي يجب أن يتوجه إليه أفراد عائلتي؟
- هل هناك أي منشورات أو مواد مطبوعة أخرى يمكنني الحصول عليها؟ ما المواقع الإلكترونية التي توصي بمتابعتها؟
احرص على طرح أي أسئلة أخرى قد تراودك. نظرًا إلى أن المرض يسري في العائلات، تأكد أيضًا من إخبار اختصاصي الرعاية الصحية إذا كان أي شخص في عائلتك مصابًا بداء ويلسون أو لديه أعراض مجهولة السبب في الكبد أو الجهاز العصبي أو الصحة العقلية.
ما الذي تتوقعه من طبيبك
قد يطرح عليك اختصاصي الرعاية الصحية العديد من الأسئلة مثل:
- هل الأعراض مستمرة أم تظهر من حين لآخر؟
- ما مدى شدة الأعراض؟
- منذ متى تشعر بهذه الأعراض؟
- ما الذي يؤدي إلى تخفيف الأعراض أو تفاقمها، إن وُجد؟
- هل هناك شخص آخر في عائلتك مصاب بداء ويلسون؟