نظرة عامة
رتق الرئة
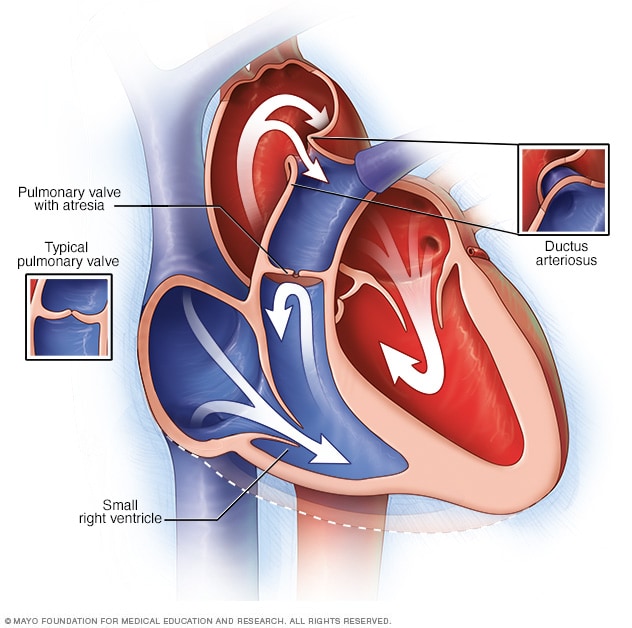
رتق الرئة
وفي حال الانسداد الرئوي الخلقي، لا يتكون الصمام الذي يسمح بتدفق الدم من القلب إلى الرئتين كما ينبغي. بدلاً من ذلك، قد يتدفق بعض الدم إلى الرئتين من خلال وصلة مؤقتة تُسمى القناة الشريانية. تقع القناة الشريانية بين الشريان الرئيسي للأطفال، ويسمى الشريان الأورطي، والشريان الرئوي. قد تكون حجرة القلب السفلى اليمنى (البطين الأيمن) صغيرة الحجم لدى بعض الأطفال المصابين بالانسداد الرئوي الخلقي.
إن الانسداد الرئوي الخلقي إحدى مشكلات القلب التي تظهر عند الولادة. أي أنه عيب خلقي في القلب. في هذه الحالة، لا يتكون الصمام الذي يساعد على نقل الدم من القلب إلى الرئتين بشكل صحيح. وهذا الصمام يُعرف بالصمام الرئوي.
وتتشكل طبقة صلبة من الأنسجة بدلاً من الصمام الذي يفتح ويغلق. لذلك لا يتمكن الدم من التدفق في مساره الطبيعي للحصول على الأكسجين من الرئتين. وبدلاً من ذلك، يتدفق بعض الدم إلى الرئتين من خلال ممرات طبيعية أخرى موجودة في القلب وشرايينه.
يحتاج الجنين في الرحم إلى هذه الممرات الأخرى. إلا أنها تنغلق عادةً بعد الولادة بفترة قصيرة.
إن الانسداد الرئوي الخلقي حالة تهدد الحياة وتحتاج إلى علاج طارئ. ويشمل العلاج إجراء جراحة لترميم القلب واستخدام الأدوية لمساعدة القلب على الأداء بشكل أفضل.
المنتجات والخدمات
الأنواع
الأعراض
يمكن رؤية أعراض الانسداد الرئوي الخلقي بعد الولادة مباشرةً. وقد تشمل:
- تحول لون الجلد أو الشفاه أو الأظافر إلى الأزرق أو الرمادي بسبب انخفاض مستويات الأكسجين. ويختلف مدى سهولة ملاحظة تغيرات لون الجلد أو صعوبتها حسب لون الجلد.
- التنفس السريع أو ضيق النفس.
- التعب سريعًا.
- عدم التغذية بشكل جيد.
متى تزور الطبيب
في أغلب الأحيان، يُكتشف مرض الانسداد الرئوي الخلقي بعد الولادة بفترة قصيرة. إذا كانت لدى طفلك أعراض مرض الانسداد الرئوي الخلقي بعد خروجكما من المستشفى، فاطلبي المساعدة الطبية فورًا.
الأسباب
حجرات وصمامات القلب
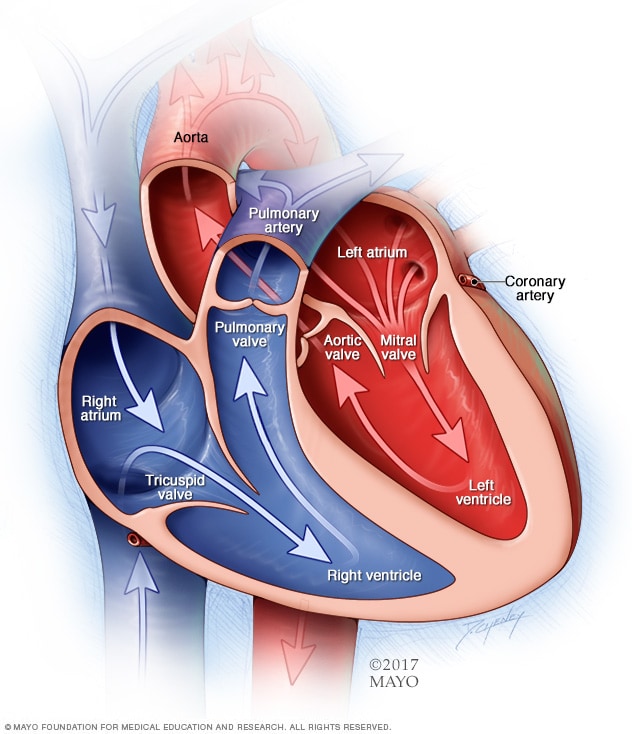
حجرات وصمامات القلب
يحتوي القلب عادةً على حجرتين علويتين وحجرتين سفليتين. وتستقبل الحجرتان العلويتان، وهما الأذينان الأيمن والأيسر، الدم الوارد. وتضخ الحجرتان السفليتان، البطينان الأيمن والأيسر اللذان يحتويان على عضلات أكثر، الدم خارج القلب. أما صمامات القلب، التي تجعل الدم يتدفق في الاتجاه الصحيح، فتقوم بدور البوابات على مداخل الحجرات.
لا يُعرف السبب وراء الانسداد الرئوي الخلقي بشكل واضح. يبدأ تشكُّل قلب الجنين ويأخذ في النبض خلال الأسابيع الستة الأولى من الحمل. ويبدأ أيضًا تكوُّن الأوعية الدموية الرئيسية التي تمتد من القلب وإليه خلال هذه الفترة الحرجة. قد يبدأ ظهور عيوب القلب الخلقية، مثل الانسداد الرئوي الخلقي، خلال هذه المرحلة من نمو الطفل.
لفهم كيفية حدوث الانسداد الرئوي الخلقي، قد يكون من المفيد معرفة كيفية عمل القلب.
كيفية عمل القلب
يتكون القلب الطبيعي من أربع حجرات. توجد حجرتان علويتان تسميان الأذينين وحجرتان سفليتان تسميان البطينين.
يضخ الجانب الأيمن من القلب الدم إلى الرئتين. وفي الرئتين، يلتقط الدم الأكسجين، ثم يعيده إلى الجانب الأيسر من القلب. وبعد ذلك يضخ الجانب الأيسر من القلب الدم عبر الشريان الرئيسي للجسم الذي يُعرف بالشريان الأورطي. ثم ينتقل الدم إلى بقية أعضاء الجسم.
في الانسداد الرئوي الخلقي، لا يتكون الصمام الرئوي بالشكل الطبيعي، لذا لا يتمكن من الانفتاح. ولا يمكن للدم حينئذٍ أن يتدفق من البطين الأيمن إلى الرئتين.
قبل الولادة، لا يؤثر عدم وجود فتحة للصمام الرئوي في الأكسجين الذي يصل إلى الطفل. وذلك لأن الطفل يحصل على الأكسجين من النسيج الذي يربط الطفل بالرحم، ويُعرف بالمَشيمة. يدخل الدم الغني بالأكسجين من المَشيمة إلى حجرة القلب العلوية اليمنى للطفل.
بعد ذلك، يمر الدم الذي يدخل إلى الجانب الأيمن من قلب الطفل عبر ثقب بين الحجرتين العلويتين لقلب الطفل. ويُعرف هذا الثقب باسم الثقب البيضاوي. وهو يسمح للدم الغني بالأكسجين بالانتقال إلى بقية جسم الطفل عبر الشريان الأورطي.
بعد الولادة، تكون ثمة حاجة إلى الرئتين للحصول على الأكسجين. لكن في حالة الانسداد الرئوي الخلقي وتعطل عمل الصمام الرئوي، يجب أن يجد الدم طريقًا آخر للوصول إلى رئتي الطفل.
يمكن أن يعبر الدم من الجانب الأيمن للقلب عبر الثقب البيضاوي إلى الجانب الأيسر للقلب. ومن هناك يمكن ضخه إلى الشريان الأورطي. تحتوي أجسام الأطفال حديثي الولادة على فتحة مؤقتة تُسمى القناة الشريانية بين الشريان الأورطي والشريان الرئوي. وتتيح هذه الفتحة انتقال بعض الدم إلى الرئتين. ومن هناك يلتقط الدم الأكسجين ليرسله إلى بقية جسم الطفل.
تُغلق القناة الشريانية غالبًا بعد الولادة بوقت قصير. لكن يمكن للأدوية أن تبقيها مفتوحة.
في بعض الأحيان، يكون هناك ثقب ثانٍ في النسيج الموجود بين حجرات الضخ الرئيسية في قلب الطفل. ويُسمى هذا الثقب عيب الحاجز البطيني (VSD).
يسمح عيب الحاجز البطيني بتدفق الدم من حجرة القلب السفلية اليمنى إلى حجرة القلب السفلية اليسرى. وغالبًا ما تكون لدى الأشخاص المصابين بالانسداد الرئوي الخلقي وحالة عيب الحاجز البطيني تغيرات أخرى في الرئتين والشرايين التي تنقل الدم إلى الرئتين.
إذا لم يكن عيب الحاجز البطيني موجودًا، فسيصل إلى حجرة القلب السفلية اليمنى تدفق دم قليل قبل الولادة. وغالبًا لا تتكون الحجرة بشكل كامل. وتُسمى هذه الحالة الانسداد الرئوي الخلقي المصحوب بسلامة الحاجز البطيني (PA/IVS).
عوامل الخطر
يحدث الانسداد الرئوي الخلقي أثناء تَشكُّل قلب الجنين خلال فترة الحمل. وقد تؤدي بعض الحالات الصحية أو تناول الأدوية الممنوعة أثناء الحمل إلى زيادة احتمال إصابة الجنين بالانسداد الرئوي الخلقي أو غيره من عيوب القلب الخلقية. وتشمل عوامل الخطورة:
- السُمنة.
- تناوُل المشروبات الكحولية أو تدخين التبغ.
- داء السكري.
- تناوُل بعض أنواع الأدوية أثناء الحمل، مثل بعض أدوية علاج البثور وضغط الدم.
تجدُر الإشارة إلى أن بعض أنواع عيوب القلب الخلقية تنتقل بين أفراد العائلة. ويعني ذلك أنها تنتقل عن طريق الوراثة. إذا وُلدتَ أو وُلد فرد من عائلتك بمشكلة في القلب، بما في ذلك الانسداد الرئوي الخلقي، فاسأل فريق الرعاية عما إذا كان الفحص الوراثي مناسبًا لك أم لا. ويمكن للفحص أن يساعد على إظهار احتمالية إصابة أطفالك في المستقبل ببعض عيوب القلب الخلقية.
المضاعفات
في أغلب الأحيان، يؤدي الانسداد الرئوي الخلقي إلى الوفاة إذا لم يعالَج. وبعد جراحة الانسداد الرئوي الخلقي، يجب أن يخضع الرُضَّع لفحوصات صحية منتظمة على مدار حياتهم للتحقق من عدم وجود مضاعفات.
يمكن أن تشمل مضاعفات الانسداد الرئوي الخلقي ما يأتي:
- إصابة البطانة الداخلية للقلب والصمامات بعدوى بكتيرية، تُسمى التهاب الشغاف المُعْدي.
- اضطراب نبض القلب أو ما يُعرف باسم اضطراب النظم القلبي.
- ضعف الأداء الوظيفي للقلب.
الوقاية
قد تكون الوقاية من الانسداد الرئوي الخلقي غير ممكنة. ولكن من المهم الحصول على رعاية سابقة للولادة جيدة. هناك بعض الأمور التي يمكنكِ اتباعها قبل فترة الحمل أو خلالها قد تساعد على تقليل خطر إصابة الطفل بعيوب القلب الخلقية. ومنها:
- السيطرة على الحالات المرضية الأخرى. إذا كنتِ مصابة بداء السكري، فاحرصي على مراقبة نسبة السكر في الدم. وبالنسبة إلى الحالات المرضية الأخرى التي تتطلب أدوية، تحدثي إلى اختصاصي الرعاية الصحية بشأن تناول هذه الأدوية خلال فترة الحمل.
- الامتناع عن التدخين والابتعاد عن المدخنين الآخرين. إذا كنتِ مدخنة، فأقلعي عن التدخين. فالتدخين أثناء فترة الحمل يزيد خطر التعرض لحدوث عيوب خلقية في قلب الجنين.
- الوصول إلى وزن صحي. تزيد السمنة خطر إنجاب طفل مصاب بعيب خلقي في القلب.
- تلقّي اللقاحات الموصى بها. يمكن أن تسبب الإصابة بالحصبة الألمانية أثناء فترة الحمل حدوث مشكلات في نمو قلب الجنين. ويمكن إجراء اختبار دم قبل حدوث الحمل لتحديد ما إذا كنتِ محصَّنة ضد الحصبة الألمانية أم لا. ويتوفر لقاح للسيدات غير المحصَّنات ضد الحصبة الألمانية.