التشخيص
في أغلب الأحيان، قد يكون من الصعب الكشف عن أورام الغدة النخامية أو تشخيصها. تُعرف الأورام التي تسبب إفراز الهرمونات بالأورام الغدية الوظيفية. وتُسمى الأورام الأكبر حجمًا الأورام الغدية الكبيرة. يسبب كلا النوعين من الأورام أعراضًا مشابهة لأعراض حالات صحية أخرى. غالبًا ما تنمو هذه الأورام ببطء بمرور الوقت.
تُعرف أورام الغدة النخامية الصغيرة التي لا تسبب إفراز الهرمونات بالأورام الغدية الصغيرة غير الوظيفية، وعادة لا تسبب أي أعراض. عادة ما تُكتشف هذه الأورام الصغيرة أثناء اختبار تصويري، مثل التصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب، يُجرى لسبب آخر.
ورم الغدة النخامية مقابل الورم القحفي البلعومي
تنمو أورام الغدة النخامية والأورام القحفية البلعومية بالقرب من الغدة النخامية، ويمكن أن تُسبب أعراضًا متشابهة مثل الصداع واضطرابات الرؤية. وقد يؤثر كلا المرضَين على مستويات الهرمونات. ورغم هذه التشابهات التي قد تجعل من السهل الخلط بينهما، فإنهما مختلفان.
ينشأ ورم غُدّي نخامي في الخلايا المسؤولة عن إنتاج الهرمونات في الغدة النخامية، وقد يسبب إفراز كميات زائدة من الهرمون. تُعالج العديد من الأورام الغُدّية النخامية بالجراحة بالتنظير الداخلي، بينما تُعالج بعض الأنواع بالأدوية.
أما الورم القحفي البلعومي، فينمو من نسيج جنيني متبقٍ بالقرب من السويقة النخامية. وغالبًا ما يحتوي هذا النوع من الورم على أكياس. لا يُسبب الورم القحفي البلعومي إفراز هرمونات، لكنه قد يؤثر على الوظيفة الطبيعية للهرمونات. عادة ما يتضمن علاج الورم القحفي البلعومي الجراحة والعلاج الإشعاعي. ويمكن استخدام كل من التصوير بالرنين المغناطيسي والتصوير المقطعي المحوسب للمساعدة في التمييز بينهما.
لتشخيص ورم الغدة النخامية، من المحتمل أن يتحدث إليك اختصاصي الرعاية الصحية حول سيرتك المرضية الشخصية والعائلية ويُجري لك فحصًا بدنيًا. من الاختبارات التي يمكنها الكشف عن ورم الغدة النخامية ما يلي:
-
اختبارات الدم. يمكن أن تُوضح اختبارات الدم ما إذا كانت هناك زيادة أو نقص شديد في مستويات هرمونات معينة في جسمك. في بعض الحالات، قد يكون ارتفاع مستوى أحد الهرمونات سببًا لتشخيص الإصابة بورم الغدة النخامية.
أما بالنسبة إلى هرمونات أخرى، مثل الكورتيزول، فقد تكون هناك حاجة إلى فحوصات إضافية للتأكد مما إذا كان هذا الارتفاع ناتجًا عن ورم الغدة النخامية أم عن حالة أخرى.
في حال كشفت النتائج عن انخفاض في مستويات الهرمونات، يُطلب منك الخضوع لاختبارات إضافية، وعادة ما تكون اختبارات تصويرية، وذلك لتحديد ما إذا كان الورم الغُدّي النخامي هو السبب.
- اختبارات البول. يمكن أن يساعد اختبار البول في التحقق من وجود أحد أنواع الأورام الغُدّية النخامية التي تنتج كمية كبيرة من الهرمون الموجه لقشر الكظر. يؤدي ارتفاع الهرمون الموجه لقشر الكظر إلى ارتفاع مستويات الكورتيزول في الجسم، ما ينتج عنه الإصابة بداء كوشينغ.
- فحص التصوير بالرنين المغناطيسي للدماغ. يلتقط فحص التصوير بالرنين المغناطيسي (MRI) صورًا مفصَّلة لأعضاء الجسم وأنسجته، وقد يساعد في الكشف عن ورم الغدة النخامية وتحديد حجمه وموقعه. أثناء التصوير بالرنين المغناطيسي، تُحقن كمية صغيرة من مادة التباين في أحد الأوردة. تنتقل مادة التباين عبر الدم، ما يساعد في إظهار بعض الأنسجة بشكل أوضح.
- فحص التصوير المقطعي المحوسب للدماغ. يجمع التصوير المقطعي المحوسب (CT)، بين عدة أشعة سينية لإنشاء صور مقطعية، ولا يُستخدم بشكل شائع مثل التصوير بالرنين المغناطيسي للكشف عن أورام الغدة النخامية. ومع ذلك، قد يكون مفيدًا عند التخطيط لعملية جراحية.
- اختبار النظر. قد تؤثر بعض أورام الغدة النخامية على البصر، خصوصًا القدرة على الرؤية الجانبية. يمكن أن يساعد فحص العينين في التحقق من ذلك.
كيف يبدو ورم الغدة النخامية في التصوير بالرنين المغناطيسي؟
أثناء إجراء تصوير بالرنين المغناطيسي للغدة النخامية، غالبًا ما يظهر ورم صغير يُسمى الورم الغدي الدقيق في صورة بقعة صغيرة الحجم. يمتص الورم والأجزاء المتبقية من الغدة مادة التباين بطريقة مختلفة؛ لذا، عادة ما تبدو بقعة الورم الصغيرة أغمق قليلاً في الصور بعد حقن مادة التباين على الفور. أما الورم الأكبر حجمًا، الذي يُعرف بالورم الغدي الكبير، فقد يسبب تضخمًا في الغدة النخامية وقد يؤدي إلى إزاحة أجزاء منها. وقد يضغط أيضًا على المناطق المجاورة، مثل الأعصاب المسؤولة عن الإبصار.
كيف يمكن اكتشاف ورم الغدة النخامية باستخدام التصوير بالرنين المغناطيسي؟
تلتقط فحوصات التصوير بالرنين المغناطيسي صورًا مفصَّلة للغاية للدماغ باستخدام شرائح رقيقة. يلتقط اختصاصي الرعاية الصحية صورًا قبل إعطاء مادة التباين وبعدها للمساعدة في رؤية الورم. أما بالنسبة إلى الأورام الصغيرة للغاية، فيُجرى فحص سريع لالتقاط العديد من الصور بسرعة عالية بعد حقن مادة التباين مباشرة. تمتص الأورام الغدية الدقيقة مادة التباين ببطء أكبر، لذلك تبدو بلون أغمق من بقية الغدة بعد حقن مادة التباين مباشرة.
عادة ما تُكتشف الأورام الأكبر حجمًا بسهولة. يُظهر التصوير بالرنين المغناطيسي مدى قرب الأورام من الأعصاب المسؤولة عن الإبصار ومن الأوعية الدموية القريبة. من الضروري رؤية موقع الورم بالتصوير بالرنين المغناطيسي، وذلك للتخطيط الجراحي ولحماية الإبصار والصحة العامة أثناء العلاج.
اختبارات الدم للورم الغدي النخامي: ما الهدف منها؟
تُستخدم اختبارات الدم والبول واللعاب للتحقق من أمرين وهما:
- الإفراز الزائد للهرمونات نتيجة الورم. تُجرى الاختبارات الشائعة للتحقق من مستوى البرولاكتين وعامل النمو الشبيه بالأنسولين-1 (IGF-1) لتحديد مستوى هرمون النمو، وتُجرى اختبارات الغدة الدرقية مثل الهرمون المنبه للغدة الدرقية (TSH) والثايروكسين الحر (T4). يُجرى اختبار الهرمون الموجه لقشر الكظر والكورتيزول لتقييم مدى كفاءة الغدة النخامية والكظرية في إفراز الكورتيزول والسيطرة عليه، وهو الهرمون المرتبط بالتوتر وعمليات الأيض.
- انخفاض مستويات الهرمونات النخامية الأخرى. يمكن إجراء اختبارات الدم للتحقق من مستوى الكورتيزول والثيروكسين الحر والهرمون المنبه للغدة الدرقية والهرمونات الجنسية مثل التستوستيرون أو إستراديول مع هرمون اللَّوْتَنة (LH) والهرمون المنبه للجُرَيْب، بالإضافة إلى عامل النمو الشبيه بالأنسولين-1؛ وذلك للتحقق من نقص الهرمونات التي قد تستوجب العلاج.
يمكن أن يُحيلك اختصاصي الرعاية الصحية إلى اختصاصي في الاضطرابات الهرمونية، يُسمى اختصاصي الغدد الصماء، لإجراء مزيد من الاختبارات.
للمزيد من المعلومات
العلاج
معظم أورام الغدة النخامية غير سرطانية وقد لا تتطلب علاجًا في حال عدم ظهور أي أعراض. في العديد من الحالات، تكون المراقبة المنتظمة كافية.
لكن إذا كانت الحالة تتطلب علاجًا، فسيضع فريق الرعاية المتابع لحالتك بعض الأمور في الحسبان، على سبيل المثال، نوع الورم وحجمه وموقعه وسرعة نموه وما إذا كان يؤثر على مستوى الهرمونات أم لا. قد تساعد معرفة العمر والحالة الصحية العامة أيضًا في توجيه قرارات العلاج.
يهدف العلاج إلى:
- عودة مستويات الهرمونات إلى المعدل الصحي.
- الوقاية من حدوث المزيد من الأضرار للغدة النخامية واستعادة وظيفتها الطبيعية.
- تخفيف الأعراض الناتجة عن ضغط الورم أو منع تفاقمها.
إذا كان الورم الغدي النخامي بحاجة إلى علاج، فقد يوصي فريق الرعاية بإجراء جراحة أو تناوُل أدوية أو الخضوع للعلاج الإشعاعي. سيشرف على حالتك فريق من الخبراء، وقد يتكون هذا الفريق من:
- اختصاصي اضطرابات الهرمونات، ويُعرف كذلك باختصاصي الغدد الصماء.
- جرَّاح الأعصاب.
- جرَّاح الأذن والأنف والحنجرة.
- اختصاصي العلاج الإشعاعي، أو ما يُسمى اختصاصي أشعة الأورام.
هل يمكن لورم الغدة النخامية أن يتقلص من تلقاء نفسه؟
هذا أمر غير شائع. لكن في حالات نادرة، لوحِظ أن الأورام التي تُسمى أورام البرولاكتين الصغيرة قد تتقلص أو تختفي من تلقاء نفسها. لكن الأورام المفرزة للبرولاكتين، غالبًا ما تتقلص بشكل أكبر عند تلقي العلاج.
الجراحة
يمكن علاج ورم الغدة النخامية جراحيًا، ويُسمى هذا الإجراء أحيانًا استئصال الورم.
ما حجم ورم الغدة النخامية الذي يتطلب الاستئصال؟
ليس هناك معيار معين يحدد الحجم الدقيق الذي يتطلب الاستئصال؛ حيث يُوصى بالجراحة عادة إذا كان الورم:
- يضغط على الأعصاب البصرية أو يؤثر على الرؤية.
- يجعل الجسم يفرز بعض الهرمونات بكميات زائدة.
- يضغط على الغدة النخامية ويخفض مستويات الهرمونات لديك.
- يستمر في النمو حتى بعد تلقي العلاج.
- ينزف ويسبب أعراضًا.
- يسبب أعراضًا أخرى، مثل الصداع أو ألم في الوجه.
كلما زاد حجم الورم، زادت احتمالية ضغطه على البنى المجاورة. تراعي فرق الرعاية الصحية مجموعة من العوامل لتحديد ما إذا كانت الجراحة أفضل علاج للورم. لا تشمل هذه العوامل حجم الورم فحسب، بل تشمل الأعراض ونتائج اختبارات الهرمونات ومعدل النمو ونتائج الأشعة أيضًا.
تستند نتائج الجراحة عادة إلى نوع الورم الغدي وحجمه وموقعه وما إذا كان قد انتشر إلى الأنسجة المحيطة.
تشمل جراحات استئصال ورم الغدة النخامية الجراحة بطريق الوتدي عبر الأنف وجراحة حج القحف.
الجراحة عبر الأنف بالطريق الوتدي
جراحة تنظير قاعدة الجمجمة الوتدي عبر الأنف
جراحة تنظير قاعدة الجمجمة الوتدي عبر الأنف
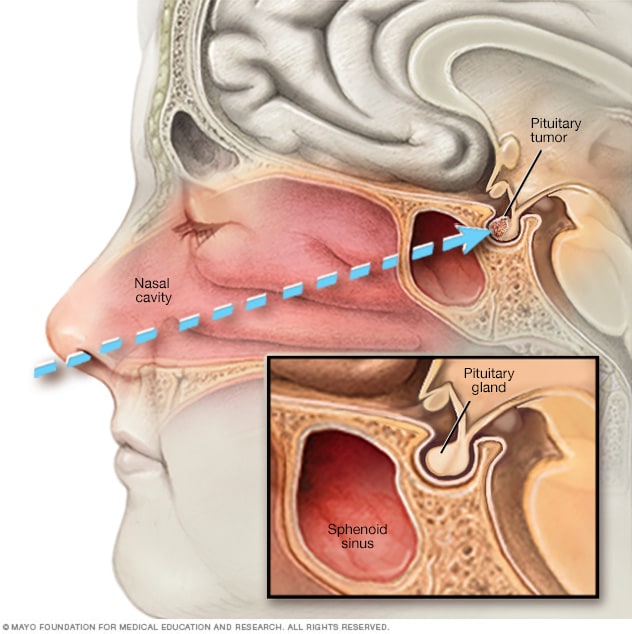
في جراحة التنظير الداخلي بالطريق الوتدي عبر الأنف، يُدخل الجرَّاح أداة جراحية عبر الأنف وبمحاذاة الحاجز الأنفي بهدف الوصول إلى ورم الغدة النخامية.
تُصنَّف الجراحة عبر الأنف بالطريق الوتدي على أنها الإجراء الأكثر شيوعًا لعلاج أورام الغدة النخامية، تتيح هذه الجراحة للجرَّاحين الوصول إلى الورم عن طريق الأنف.
أثناء الجراحة، يستأصل الجرَّاحون الورم عبر فتحتي الأنف. تُجرى الجراحة من دون أي شقوق خارجية ولا تترك ندبات ملحوظة. لا ينطوي هذا الإجراء على أي احتكاك بالدماغ مطلقًا، وغالبًا ما يتعاون جرَّاح الدماغ مع اختصاصي الأنف والجيوب الأنفية لضمان السلامة.
قد يكون من الصعب استئصال أورام الغدة النخامية الكبيرة في هذا النوع من الجراحة. وينطبق هذا، بوجه خاص، في حال انتشار الورم في الأعصاب القريبة أو الأوعية الدموية أو أجزاء أخرى من الدماغ.
هل جراحة استئصال ورم الغدة النخامية بالطريق الوتدي هي نفسها جراحة التنظير الداخلي عبر الأنف بالطريق الوتدي؟
بوجه عام، نعم؛ حيث ينطوي الاستئصال بالطريق الوتدي على الوصول إلى الغدة النخامية عبر الأنف والجيب الوتدي. يمكن تنفيذ هذا الإجراء باستخدام منظار داخلي أو مجهر. أما جراحة التنظير الداخلي عبر الأنف بالطريق الوتدي، فتنطوي على الوصول إلى الغدة النخامية عبر المسار نفسه لكن باستخدام أنبوب رفيع ومرن مزود بكاميرا في طرفه. يوفر هذا النوع رؤية قريبة موسعة.
الجراحة عبر القحف
تُسمى جراحة استئصال ورم الغدة النخامية عبر القحف أحيانًا بحج القحف، وتُستخدم بمعدل أقل من الجراحة بالتنظير الداخلي بالطريق الوتدي عبر الأنف.
قد يُوصى بالجراحة عبر القحف في حالات أورام الغدة النخامية كبيرة الحجم، أو الأورام التي انتشرت إلى الأعصاب المجاورة أو أنسجة الدماغ. وتُتيح هذه الجراحة للجرَّاح رؤية الورم بالكامل وأجزاء الدماغ المحيطة به بشكل أفضل. أثناء إجراء الجراحة، يستأصل الجرَّاح الورم من خلال الجزء العلوي من الجمجمة عن طريق شق جراحي في فروة الرأس.
جراحة التنظير الداخلي بالطريق الوتدي عبر الأنف والجراحة عبر القحف من الإجراءات الآمنة بوجه عام، ونادرًا ما تسبب مضاعفات. لكن كما هو الحال في كل العمليات الجراحية، ينطوي كلا النوعين على مخاطر. ومن المضاعفات التي يُحتمل حدوثها بعد جراحة استئصال ورم الغدة النخامية ما يلي:
- النزيف.
- العدوى.
- الآثار الجانبية الناتجة عن الأدوية المخدرة، التي تُستخدم لإبقائك في حالة شبيهة بالنوم أثناء الجراحة.
- صداع مؤقت واحتقان الأنف.
- إصابة الدماغ.
- تغيرات في الرؤية، مثل ازدواج الرؤية أو فقدانها.
- تضرر الغدة النخامية.
- الإصابة بالبُوالة التفِهة.
تحدث الإصابة بالبوالة التفهة عندما لا تتمكن الغدة النخامية من إنتاج كمية كافية من هرمون الفازوبريسين. يساعد هذا الهرمون في توازن السوائل داخل الجسم. وعند انخفاض مستوياته بدرجة كبيرة، يخرج الجسم كميات كبيرة من البول، ما قد يؤدي إلى العطش الشديد والإصابة بالجفاف. عادة ما تكون البوالة التفهة التي تتبع جراحة استئصال ورم الغدة النخامية حالةً قصيرة الأمد. وغالبًا ما تختفي من دون علاج في غضون بضعة أيام. إذا استمرت هذه الحالة لفترة أطول، فقد يوصي فريق الرعاية بتناول دواء لتعويض الهرمون الذي يحتاج الجسم إلى تعويضه. في معظم الحالات، تختفي هذه الحالة بعد بضعة أسابيع أو أشهر.
إذا اقترح اختصاصي الرعاية الصحية الخضوع لجراحة لعلاج ورم الغدة النخامية، فاحرص على طرح الأسئلة التي تساعدك في الاستعداد لها. واستفسر عن نوع الجراحة الذي قد يكون الأنسب لك. وتحدث إليه حول المخاطر والآثار الجانبية المحتملة. واسأله أيضًا عما يمكنك توقعه أثناء فترة التعافي.
ما معدل البقاء على قيد الحياة بعد الخضوع لجراحة استئصال ورم الغدة النخامية؟
يعتمد مآل المرض ومعدلات نجاح الجراحة على نوع الورم وحجمه ومدى انتشاره وخبرة الفريق الذي يجري الجراحة. يتعافى العديد من المصابين بالأورام الصغيرة المفرزة للهرمونات؛ حيث تعود الهرمونات إلى معدلها الطبيعي بعد الجراحة. في حالات مرض كوشينغ، تعود الهرمونات إلى معدلها الطبيعي لدى 70% إلى 90% تقريبًا من المرضى الذي يخضعون للجراحة في مركز جراحي يتمتع بالخبرة.
غالبًا ما تتحسن الرؤية بعد استئصال الورم الضاغط على الأعصاب المسؤولة عن الإبصار؛ إذ تتحسن الرؤية لدى 70% إلى 90% تقريبًا من الأشخاص المصابين بمشكلات في الرؤية. ولكن تقل فرص التعافي التام كلما طالت مدة الضغط على الأعصاب. في بعض الحالات، على وجه التحديد الأورام الكبيرة أو المتوغلة، يجب استخدام أدوية أو علاج إشعاعي مركز بعد الجراحة، وفي بعض الأحيان، تكون هناك حاجة إلى استخدام كليهما.
العلاج الإشعاعي
تُستخدم في العلاج الإشعاعي مصادر إشعاعية عالية الطاقة لعلاج أورام الغدة النخامية. وقد يُستخدم بعد الجراحة أو بمفرده إذا لم تكن الجراحة خيارًا للعلاج.
يمكن أن يكون العلاج الإشعاعي مفيدًا إذا كان ورم الغدة النخامية:
- لا يمكن استئصاله كليًا بالجراحة.
- يظهر مجددًا بعد الجراحة.
- يُسبب أعراضًا لا تخففها الأدوية.
يهدف العلاج الإشعاعي الذي يمكن استخدامه لعلاج أورام الغدة النخامية إلى التحكم في نمو الورم الغدي أو منعه من إفراز الهرمونات.
وتشمل طرق العلاج الإشعاعي التي يمكن استخدامها لعلاج أورام الغدة النخامية ما يلي:
- الجراحة الإشعاعية التجسيمية. يستخدم هذا النوع من العلاج الإشعاعي جرعة واحدة مركزة من الإشعاع لعلاج الورم. وعلى الرغم من أنها تُسمى جراحة، فإنها لا تتضمن أي شق جراحي. لتوجيه العلاج بدقة، يستخدم اختصاصيو الرعاية الصحية تصوير الدماغ ويضعون إطارًا خاصًا على الرأس. يساعد هذا الإطار في توجيه حزم الإشعاع بدقة نحو الورم، ويُزال مباشرة بعد انتهاء الإجراء. بفضل هذه الدقة العالية، لا تتعرض أنسجة الدماغ السليمة القريبة إلا لكمية ضئيلة جدًا من الإشعاع، ما يقلل خطر تعرض الأنسجة السليمة للتلف.
- الحزم الإشعاعية الخارجية. تُسمى هذه الطريقة العلاج الإشعاعي التجزيئي؛ حيث تعتمد على إعطاء جرعات صغيرة من الإشعاع على مدار فترة زمنية معينة، بدلاً من إعطائها دفعة واحدة. عادة ما يُقدم العلاج خمس مرات أسبوعيًا لمدة خمسة إلى ستة أسابيع.
- العلاج الإشعاعي منظم الشدة (IMRT). في هذا النوع من العلاج الإشعاعي، يُستخدم الحاسوب لتشكيل حزم الإشعاع وتوجيهها حول الورم من زوايا متعددة. ويمكن التحكم في شدة هذه الحزم للحد من الضرر الذي قد يلحق بالأنسجة السليمة المجاورة.
- العلاج بأشعة البروتون. يستخدم هذا النوع من العلاج الإشعاعي أيونات موجبة الشحنة تُسمى بروتونات لاستهداف الأورام بدقة. تتوقف حزم أشعة البروتون بعد توجيه طاقتها داخل الورم، يساعد ذلك في حماية الأنسجة السليمة القريبة وقد يقلل خطر الإصابة بآثار جانبية. يتطلب العلاج بأشعة البروتون جهازًا خاصًا، وهو غير متوفر على نطاق واسع.
يمكن أن تشمل الآثار الجانبية والمضاعفات المحتملة للعلاج الإشعاعي لأورام الغدة النخامية ما يلي:
- تضرر الغدة النخامية بدرجة تحد من قدرة الجسم على إفراز الهرمونات.
- تضرر الأنسجة السليمة بالقرب من الغدة النخامية.
- تغيرات في الرؤية بسبب تضرر الأعصاب البصرية.
- تضرر الأعصاب الأخرى القريبة من الغدة النخامية.
- زيادة طفيفة في احتمال الإصابة بورم في الدماغ.
إذا أوصى فريق الرعاية بالعلاج الإشعاعي، فيمكن لاختصاصي أشعة الأورام مساعدتك في فهم الفوائد المحتملة والمخاطر. يستغرق العلاج الإشعاعي لأورام الغدة النخامية وقتًا، لذلك قد يستغرق الأمر شهورًا أو حتى أعوام قبل ظهور النتائج الكاملة. كما قد تستغرق الآثار الجانبية وقتًا طويلاً حتى تظهر. لهذا السبب، من المهم إجراء فحوصات متابعة منتظمة بعد العلاج لمراقبة أي تغيرات هرمونية أو مشكلات أخرى.
الأدوية
يمكن علاج بعض أورام الغدة النخامية بالأدوية؛ حيث يمكن أن تقلل كمية الهرمونات التي تُفرز بسبب الورم. في بعض الحالات، قد تساعد أيضًا في تقليص حجم الورم.
الأدوية المخصصة لأورام الغدة النخامية المسببة لارتفاع البرولاكتين
غالبًا ما يمكن للأدوية وحدها السيطرة على الأورام التي تفرز البرولاكتين وتحقيق كل الأهداف العلاجية المرجوة. وتشمل هذه الأهداف إعادة مستويات الهرمونات إلى المعدل الطبيعي ومنع إلحاق مزيد من الضرر بالغدة النخامية وتخفيف أعراض الضغط الناتج عن الورم. باستخدام الأدوية، قد لا تكون ثمة حاجة إلى الجراحة أو العلاج الإشعاعي بالنسبة إلى العديد من الأشخاص. وغالبًا ما يمكنها أيضًا تقليص حجم الورم. تُستخدم الأدوية التالية لخفض مستوى البرولاكتين الناتج عن ورم الغدة النخامية:
- كابيرجولين.
- بروموكريبتين.
وتشمل الآثار الجانبية المحتملة ما يلي:
- الدوخة.
- النُعاس.
- اضطراب المعدة أو القيء.
- الاضطرابات المزاجية، بما في ذلك الاكتئاب.
- الصداع.
- الضعف.
في بعض الحالات، قد تصدُر سلوكيات قهرية كالمقامرة أثناء تناول هذه الأدوية. تُعرف هذه السلوكيات أيضًا باضطرابات التحكم في الدوافع. يجب على النساء في سن الإنجاب اللاتي يتناولن هذه الأدوية مناقشة خيارات منع الحمل مع اختصاصيي الرعاية الصحية، وينبغي لهن إبلاغ اختصاصيي الرعاية الصحية إذا كنّ يفكرن في الحمل.
أدوية أورام الغدة النخامية التي تسبب إفراز الهرمون الموجه لقشرة الكظر
تؤدي الأورام التي تسبب إفراز الهرمون الموجه لقشر الكظر إلى إنتاج كمية مفرطة من الكورتيزول، ما يؤدي إلى الإصابة بمرض كوشينغ. تشمل الأدوية التي يمكنها خفض مستويات الكورتيزول ما يلي:
- كيتوكونازول.
- ميتيرابون (Metopirone).
- أوسيلودروستات (Isturisa).
تشمل بعض الآثار الجانبية المحتملة لهذه الأدوية اضطراب المعدة والصداع والإرهاق.
ثمة دواء آخر يُسمى ميفيبريستون (Korlym، Mifeprex) يمكن استخدامه لعلاج مرض كوشينغ لدى المصابين بالسكري من النوع الثاني أو الذين يواجهون صعوبة في إدارة نسبة السكر في الدم. لا يقلل هذا الدواء كمية الكورتيزول التي ينتجها الجسم، بل يمنع تأثير الكورتيزول على أنسجة الجسم.
وتتضمن الآثار الجانبية لهذا الدواء ما يلي:
- التعب.
- الضعف.
- اضطراب المعدة.
- نزيف مهبلي غزير.
يساعد دواء باسيريوتيد (Signifor) في خفض مستوى الهرمون الموجه لقشر الكظر الناتج عن الورم الغدي النخامي، ما يؤدي إلى خفض مستويات الكورتيزول. يُعطى هذا الدواء عن طريق الحقن ويُؤخذ مرتين يوميًا. وقد يصفه اختصاصي الرعاية الصحية إذا لم تنجح جراحة استئصال الورم الغدي أو عندما لا تكون الجراحة خيارًا مطروحًا.
تشمل الآثار الجانبية المحتملة لهذا الدواء ما يلي:
- الإسهال.
- اضطراب المعدة.
- ارتفاع مستوى السكر في الدم.
- الصداع.
- ألم في المعدة.
- حصوات المرارة.
أورام الغدة النخامية التي تنتج هرمون النمو
ثمة نوعان من الأدوية يمكنهما علاج أورام الغدة النخامية المسؤولة عن إنتاج هرمون النمو. وغالبًا ما يصفهما اختصاصيو الرعاية الصحية إذا تعذرت إعادة مستويات هرمون النمو إلى المعدل الطبيعي من خلال الجراحة.
-
نظائر السوماتوستاتين. يساعد هذا النوع من الأدوية في تقليل كمية هرمون النمو الناتج عن الورم، ويمكنه أيضًا تقليص حجم الورم الغُدّي النخامي. تتضمن أدوية نظائر السوماتوستاتين ما يلي:
- أوكتريوتيد (Mycapssa، Sandostatin).
- لانريوتيد (Somatuline Depot).
- بالتوسوتين (Palsonify).
عند تناوُل أحد هذين الدواءين، تُرسَل إشارات إلى الغدة النخامية توجهها إلى إفراز كمية أقل من هرمون النمو. وتُعطى معظم هذه الأدوية عن طريق حقنها؛ عادة ما يكون كل أربعة أسابيع. يأتي Mycapssa على شكل كبسولات تؤخذ عن طريق الفم مرتين يوميًا. ويتسم بمفعول مشابه لمفعول الحقنة، وله آثار جانبية مماثلة.
تتضمن الآثار الجانبية المحتملة لنظائر السوماتوستاتين ما يلي:
- اضطراب المعدة أو القيء.
- الإسهال.
- ألم في المعدة.
- الدوخة.
- الصداع.
- ألم في موضع الحقن.
- حصوات المرارة.
- تفاقم السكري.
تتحسن الكثير من هذه الآثار الجانبية بمرور الوقت.
- بيجفيسومانت (Somavert). يمنع هذا الدواء تأثير هرمون النمو الزائد على الجسم. ويُعطى يوميًا عن طريق الحقن. قد يؤدي هذا الدواء إلى الإصابة بتلف طفيف في الكبد لدى بعض الأشخاص.
بدائل هرمون الغدة النخامية
تساعد الغدة النخامية في التحكم في العديد من وظائف الجسم المهمة مثل النمو والإنجاب. قد تؤدي الإصابة بورم في هذه الغدة أو العلاجات المستخدمة لاستئصاله أحيانًا إلى تغير وظائفها. وإذا أدى ذلك إلى انخفاض مستويات الهرمونات لديك بشكل كبير، فقد تحتاج إلى العلاج بالبدائل الهرمونية للمساعدة في إعادة مستويات الهرمونات لديك إلى معدلها الطبيعي.
قد تحتاج إلى هذا البديل الهرموني لفترة محدودة، أو قد يستمر مدى الحياة. في بعض الأحيان، لا يكون العلاج بالبدائل الهرمونية ضروريًا إلا بعد فترة طويلة من انتهاء العلاج، وهذا يؤكد على أهمية المتابعة المنتظمة طويلة الأمد بعد العلاج.
الانتظار اليقظ
في نهج ”الانتظار اليقِظ“، الذي يُسمى أيضًا ”المراقبة“ أو ”العلاج المؤجل“، قد تحتاج إلى إجراء اختبارات متابعة بانتظام لمعرفة ما إذا كان هناك ورم ينمو أو ما إذا كانت مستويات الهرمون تتغير. قد يكون هذا خيارًا مناسبًا لحالتك إذا كان الورم الغُدّي لا يسبب أي أعراض أو مشكلات صحية. تحدث إلى اختصاصي الرعاية الصحية بشأن فوائد نهج الانتظار اليقِظ ومخاطره مقارنة بالعلاج في حالتك.
للمزيد من المعلومات
التجارب السريرية
استكشِف دراسات مايو كلينك حول التطورات الجديدة في مجال العلاجات والتدخلات الطبية والاختبارات المستخدمة للوقاية من هذه الحالة الصحية وعلاجها وإدارتها.
نمط الحياة والعلاجات المنزلية
قد يكون من الصعب العيش مع ورم غُدّي نخامي، لكن يمكن اتخاذ الخطوات التالية للشعور بحال أفضل والمحافظة على الصحة العامة:
- ممارسة النشاط البدني بشكل منتظم. بالنسبة إلى الأشخاص المصابين بأورام غُدّية نخامية، قد تساعد الحركة في تعزيز الطاقة وتحسين جودة النوم والمزاج. استشِر فريق الرعاية لمعرفة أنواع الأنشطة الآمنة التي يمكنك ممارستها، خصوصًا إذا كنت تتعافى من جراحة أو علاج إشعاعي.
- اتباع نظام غذائي صحي. يساعد اتباع نظام غذائي متوازن في دعم جسمك أثناء فترة العلاج والتعافي. إذا كنت مصابًا بورم غُدّي نخامي يسبب داء كوشينغ، فاستشِر فريق الرعاية حول الطرق المناسبة للحفاظ على صحة عظامك. قد تحتاج إلى تناول مزيد من الكالسيوم وفيتامين D للمساعدة في تقوية عظامك.
- الالتزام بخطة العلاج. تناوَل الأدوية حسب إرشادات الطبيب. واحرص على حضور كل مواعيد المتابعة المحددة حتى يتمكن فريق الرعاية من متابعة تقدم حالتك وتعديل جرعة العلاج عند الحاجة.
- مراقبة الأعراض المرتبطة بالتغيرات الهرمونية. قد تؤثر الأورام الغُدّية النخامية على مستويات الهرمونات، ومن ثَمَّ يحب إخبار اختصاصي الرعاية الصحية في حال ملاحظة أي تغيرات في الوزن أو المزاج أو مستوى الطاقة أو الرؤية أو دورة الحيض في حال كان المريض أنثى.
التأقلم والدعم
من الطبيعي أن تكون لديك أسئلة عند تشخيصك بورم الغدة النخامية. قد يكون هذا الموقف مربكًا ومخيفًا في بعض الأحيان. لكن معرفة المزيد عن حالتك يمكن أن يساعدك في الشعور بثقة أكبر والسيطرة على الوضع.
وقد تساعدك مشاركة مشاعرك مع أشخاص آخرين مصابين بالحالة نفسها. تحقق مما إذا كانت هناك مجموعات دعم للمصابين بأورام الغدة النخامية متوفرة في منطقتك. عادة ما ترعى المستشفيات هذه المجموعات. اسأل اختصاصي الرعاية الصحية عما إذا كانت هناك مجموعات أو موارد أخرى في منطقتك يمكنها تقديم الدعم الذي تحتاج إليه.
ما يمكن توقعه بعد جراحة استئصال ورم الغدة النخامية
تعود معظم الحالات إلى المنزل في غضون بضعة أيام. من الشائع أن تصاب باحتقان أنف وصداع خفيف والتهاب الحلق لمدة قصيرة. ستخضع لزيارات تفقدية لتقييم مدى تعافيك وفحص البصر ومستويات الهرمونات. يحتاج بعض الأشخاص إلى بديل للهرمونات لفترة مؤقتة أو طويلة الأمد، وينبغي إجراء فحوصات دورية بالتصوير بالرنين المغناطيسي لمراقبة موقع الورم.
كم تستغرق فترة التعافي بعد جراحة استئصال ورم الغدة النخامية؟
تتفاوت فترة التعافي من شخص إلى آخر؛ حيث يمكن للعديد من الأشخاص استئناف أنشطتهم اليومية في غضون بضعة أسابيع أثناء التئام الجيوب الأنفية. سيزودك فريق الرعاية بتعليمات محددة متعلقة برفع الأثقال وتمخط الأنف وممارسة التمارين الرياضية خلال فترة التعافي.
هل ينقص وزن بعض الأشخاص بعد جراحة ورم الغدة النخامية؟
يتوقف ذلك على نوع الورم. بعد علاج مرض كوشينغ بنجاح، غالبًا ما ينخفض الوزن بمرور الوقت مع عودة مستويات الكورتيزول إلى مستوى صحي. أما بالنسبة إلى أنواع الأورام الأخرى، فقد لا يحدث تغير كبير في الوزن. تحدَّث إلى فريق الرعاية بشأن أي تغير سريع في الوزن حتى يتمكنوا من فحص مستويات الهرمونات في جسمك والتحقق من الأدوية التي تتناولها.
هل من المتوقع حدوث تغيرات في الشخصية بعد جراحة استئصال ورم الغدة النخامية؟
قد تحدث تغيرات مزاجية لفترة من الوقت أثناء استعادة التوازن الهرموني والتعافي من الجراحة. يتحسن معظم الأشخاص خلال أسابيع أو أشهر حتى استقرار الهرمونات. قد يُصاب الأشخاص الذين يُعالجون من مرض كوشينغ بالإرهاق أو انخفاض الحالة المزاجية أو سرعة الانفعال أثناء التعافي من ارتفاع الكوليسترول. وقد يستغرق الأمر عامًا كاملاً حتى العودة إلى الحالة الطبيعية. أخبر فريق الرعاية إذا كانت اضطرابات المزاج أو التفكير شديدة أو مستمرة؛ فقد يساعد العلاج وتلقي المشورة في تحسين حالتك.
هل هناك أي أطعمة يجب عدم تناولها في حال الإصابة بورم الغدة النخامية؟
لا يوجد نظام غذائي خاص لعلاج ورم الغدة النخامية. على الرغم من ذلك، فإن النظام الغذائي المتوازن مفيد لمعظم الأشخاص. قد تتعارض بعض الأدوية المستخدمة لعلاج أورام الغدة النخامية مع أطعمة أو أدوية أخرى، لذا يُرجى اتباع الإرشادات المحددة المقدمة.
ما متوسط العمر المتوقع بعد استئصال ورم الغدة النخامية؟ وهل تتغير هذه التوقعات إذا أصبح الورم سرطانيًا؟
تشير الدراسات واسعة النطاق إلى أن أكثر من 80% من المصابين يظلون على قيد الحياة بعد مرور عشرة أعوام من تشخصيهم بالإصابة بورم غدي نخامي، وهو أحد أنواع الأورام الحميدة. وتؤكد الأبحاث أنه في حال نجحت الجراحة في استئصال الورم بالكامل وعادت مستويات الهرمونات إلى المعدل الطبيعي وكان المريض شابًا وغير مصاب بحالات مرضية أخرى، فمن المتوقع أن يعيش حياة طبيعية. لا يعتمد معدل البقاء على قيد الحياة هذا على نوع العلاج المتبع.
لكن، لا يمكن تقدير رقم دقيق لمتوسط بقاء المرضى على قيد الحياة بعد الخضوع للجراحة وحدها؛ وذلك لأن الأبحاث لا تركز دائمًا على دراسة نتائج هذه الفئة من المرضى.
سرطان الغدة النخامية حالةٌ نادرة جدًا. وتتفاوت النتائج بدرجة كبيرة، لكن مدة البقاء على قيد الحياة أقصر بكثير مقارنة بحالات الأورام الغدية. وتشير الدراسات إلى أن متوسط مدة البقاء على قيد الحياة بعد انتشار السرطان من 1.5 إلى 3.6 أعوام.
الاستعداد لموعدك
غالبًا ما تكون الخطوة الأولى مراجعة اختصاصي الرعاية الصحية الأولية. بعد ذلك، قد تُحال إلى اختصاصي أو عدة اختصاصيين. على سبيل المثال، قد تُحال إلى طبيب العيون أو جرَّاح الدماغ الذي يُسمى جرَّاح الأعصاب، أو اختصاصي الهرمونات الذي يُسمى اختصاصي الغدد الصماء.
إليك بعض المعلومات التي ستساعدك في الاستعداد للموعد الطبي.
ما يمكنك فعله
عند تحديد الموعد الطبي، اسأل عما إذا كان هناك أي شيء يتعين عليك الالتزام به قبل الموعد، مثل الصيام قبل إجراء اختبار معين. حضِّر قائمة بما يلي:
- الأعراض التي تشعر بها، بما في ذلك الأعراض التي قد تبدو غير مرتبطة بالسبب الذي حددت الموعد الطبي من أجله.
- المعلومات الشخصية الأساسية، بما في ذلك الضغوطات الشديدة أو التغيرات الحياتية التي طرأت مؤخرًا والسيرة المرضية للعائلة.
- الأدوية أو الفيتامينات أو المكملات الغذائية التي تتناولها، مع ذكر الجرعات.
- الأسئلة التي تريد طرحها على اختصاصي الرعاية الصحية.
اصطحب معك أحد أفراد العائلة أو صديقًا إن أمكن. حيث يمكن لهذا الشخص مساعدتك في تذكر المعلومات المقدمة لك خلال الزيارة.
بالنسبة إلى ورم الغدة النخامية، تشمل الأسئلة التي يمكن طرحها على اختصاصي الرعاية الصحية ما يلي:
- ما سبب شعوري بهذه الأعراض أو إصابتي بهذه الحالة المرضية؟
- هل هناك أسباب محتملة أخرى؟
- ما تخصص الطبيب الذي ينبغي لي استشارته؟
- ما الاختبارات المطلوبة؟
- ما العلاجات التي توصي بها؟
- هل توجد أي خيارات أخرى غير النهج الذي تقترحه؟
- لدي مشكلات صحية أخرى. كيف يمكنني التعامل معها كلها؟
- هل هناك قيود يتعين عليَّ الالتزام بها؟
- هل هناك أي منشورات أو مواد مطبوعة أخرى يمكنني الحصول عليها؟ ما المواقع الإلكترونية التي توصي بمتابعتها؟
لا تتردد في طرح أي أسئلة أخرى تدور في ذهنك.
ما الذي تتوقعه من طبيبك
من المرجح أن يطرح عليك اختصاصي الرعاية الصحية عددًا من الأسئلة، وقد تتضمن ما يلي:
- متى بدأ ظهور الأعراض؟
- هل الأعراض مؤقتة أم أنها تحدث طوال الوقت؟
- ما مدى شدة الأعراض؟
- هل لاحظتَ شيئًا معينًا يخفف الأعراض؟
- هل لاحظتَ شيئًا معينًا يزيد الأعراض سوءًا؟
- هل خضعت من قبل لاختبارات تصويرية لرأسك لأي سبب؟
- ما خططك لإنجاب أطفال في المستقبل؟