نظرة عامة
تضيّقُ الشريان الأورطي
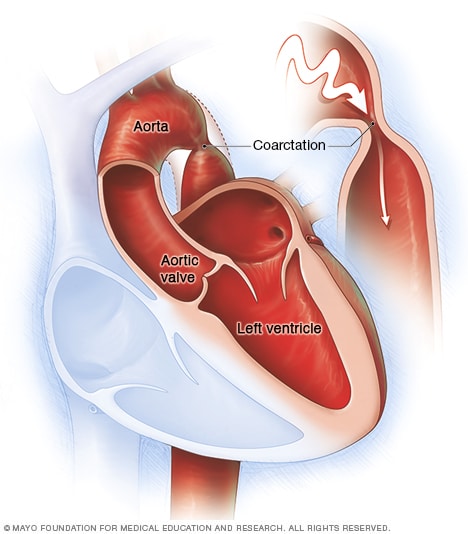
تضيّقُ الشريان الأورطي
تضيُّق الشريان الأورطي تضيقٌ في جزء من الشريان الرئيسي للجسم، أي الأورطي.
وفي هذه الحالة، يضطر القلب إلى ضخ الدم بقوة أكبر ليمر عبر الشريان الأورطي إلى باقي أجزاء الجسم.
يعرف تضيُّق الأورطي بأنه تضيُّق في جزء من الشريان الرئيسي في الجسم، يسمى الشريان الأورطي.
وتجبر هذه الحالة القلب على العمل بجهد أكبر لضخ الدم.
عادةً ما يكون تضيُّق الأورطي موجودًا لدى المصاب منذ الولادة.
أي أنه عيب خلقي في القلب.
ولكن قد تحدث هذه الحالة أحيانًا في مرحلة عمرية لاحقة.
غالبًا ما يكون تضيُّق الشريان الأورطي مصاحبًا لعيوب خلقية أخرى في القلب.
وعادةً ما يكون العلاج لمعالجة الحالة ناجحًا.
ولكن يلزم إجراء فحوصات صحية منتظمة مدى الحياة لمراقبة التغيرات في صحة القلب.
المنتجات والخدمات
الأعراض
تعتمد أعراض تضيُّق الأورطي على مدى ضيق الشريان الأورطي.
ولا تظهر أعراض على معظم الأشخاص.
وربما لا تظهر على البالغين والأطفال الأكبر سنًا المصابين بتضيُّق طفيف في الشريان الأورطي أي أعراض، وقد تبدو قلوبهم بحالة صحية جيدة.
إذا وُلد الطفل بتضيُّق حاد في الشريان الأورطي، فقد تُلاحظ الأعراض بعد الولادة بفترة وجيزة.
وتشمل أعراض تضيّق الأورطي لدى الأطفال ما يأتي:
- صعوبة التنفس.
- صعوبة في الرضاعة.
- التعرق المفرط.
- الهيجان.
- تغيرات في لون الجلد.
قد تشمل أعراض تضيّق الأورطي في مرحلة عمرية لاحقة ما يأتي:
- ألم في الصدر.
- ارتفاع ضغط الدم.
- الصداع.
- ضعف العضلات.
- تشنجات في الساق.
- برودة القدم.
- نزف الأنف.
غالبًا ما تصاحب تضيّق الأورطي حالات القلب الأخرى الموجودة منذ الولادة.
وتعتمد الأعراض الأخرى على أنواع محددة من عيوب القلب الخلقية.
متى يجب زيارة الطبيب
اطلب مساعدة طبية على الفور إذا شعرت بأي ألم شديد أو مجهول السبب في الصدر.
اطلب المساعدة الطبية كذلك إذا شعرت بالأعراض الآتية:
- الإغماء.
- ضيق النفس المفاجئ.
- ارتفاع ضغط الدم مجهول السبب.
يمكن أن تحدث هذه الأعراض بسبب العديد من الحالات الصحية المختلفة.
يجب إجراء فحص طبي كامل لمعرفة السبب.
الأسباب
لا يُعرف سبب تضيُّق الأورطي بشكل واضح.
وعادةً ما يكون مشكلة في القلب منذ الولادة، وتُعرف باسم عيب خلقي في القلب.
يحدث عيب القلب الخلقي أثناء نمو الجنين في الرحم خلال فترة الحمل.
وغالبًا يكون السبب غير معلوم.
ونادرًا ما يحدث تضيُّق الأورطي في مراحل عمرية لاحقة.
تشمل الحالات المرضية أو الأحداث التي يمكن أن تسبب تضيُّق الأورطي والإصابة بهذه الحالة ما يأتي:
- إصابة جسدية.
- التراكم الشديد للكوليسترول والدهون في الشرايين، ويسمى تصلب الشرايين.
- نوع نادر من تورم الأوعية الدموية في القلب وتهيجها، يسمى التهاب الشرايين تاكاياسو.
عوامل الخطر
تتضمن عوامل الخطورة للإصابة بتضيُّق الأورطي ما يأتي:
- الذكورة.
- بعض الحالات الوراثية، مثل متلازمة تيرنر.
- بعض حالات القلب الموجودة منذ الولادة، وتسمى عيوب القلب الخلقية.
تشمل عيوب القلب الخلقية المرتبطة بتضيُّق الأورطي ما يأتي:
-
الصمام الأورطي ثنائي الشُرف.
يقع الصمام الأورطي بين الشريان الرئيسي في الجسم وحجرة القلب السفلية اليسرى.
وإذا كان الصمام الأورطي يحتوي على سَديلتين فقط، تُسمى الشُرَف، بدلاً من السدائل الثلاثة المعتادة، فإنه يسمى صمامًا ثنائي الشُرف.
-
تضيُّق تحت الأورطي.
تحدث هذه الحالة عند تضيُّق المنطقة الواقعة أسفل الصمام الأورطي.
وتمنع تدفق الدم من حجرة القلب اليسرى السفلية إلى الشريان الأورطي.
-
القناة الشريانية السالكة.
القناة الشريانية وعاء دموي يربط الشريان الرئوي الأيسر بالشريان الأورطي.
وأثناء نمو الطفل في الرحم، يسمح هذا الوعاء للدم بالانتقال حول الرئتين.
وتنغلق القناة الشريانية عادةً بعد فترة قصيرة من الولادة.
لكن في حال ظلت مفتوحة، يُطلق على الفتحة عندئذٍ القناة الشريانية السالكة.
-
ثقوب القلب.
يولد بعض الأشخاص المصابين بتضيُّق الأورطي بثقب في القلب.
وإذا كان الثقب يقع بين حجرتَي القلب العلويتين، فيُسمى عيب الحاجز الأذيني.
أما إذا كان الثقب بين حجرتَي القلب السفليتين فيسمى عيب الحاجز البطيني.
-
تضيّق الصمام التاجي الخلقي.
هذا نوع من أمراض صمامات القلب التي يولد بها بعض الأشخاص.
ويكون الصمام بين حجرتَي القلب اليسريين العلوية والسفلية ضيقًا.
ومن ثَم يصعب على الدم أن يتحرك عبر الصمام.
المضاعفات
تحدث مضاعفات تضيُّق الأورطي بسبب بذل حجرة القلب السفلية اليسرى مجهودًا أكبر لضخ الدم عبر الشريان الضيق.
ويؤدي ذلك إلى ارتفاع ضغط الدم في حجرة القلب السفلية اليسرى.
كما أن جدار الحجرة يمكن أن يصبح سميكًا.
وتُسمى هذه الحالة المَرَضية بتضخم البطين.
وتشمل مضاعفات تضيُّق الأورطي ما يأتي:
- ارتفاع ضغط الدم على المدى الطويل.
ينخفض ضغط الدم عادةً بعد إجراء جراحة لإصلاح الشريان الأورطي.
إلا أنه قد يظل أعلى من المعتاد.
- ضعف أحد شرايين الدماغ أو انتفاخه، ويعرف ذلك باسم تمدد الأوعية الدموية داخل الدماغ.
- نزيف في الدماغ.
- تمزق الشريان الرئيسي في الجسم أو تهتكه، ويُسمى تسلّخ الأورطي.
- انتفاخ في جدار الشريان الرئيسي في الجسم، ويُسمى تمدد الأوعية الدموية للشريان الأورطي.
- مرض الشريان التاجي.
- السكتة الدماغية.
من الضروري تقديم العلاج العاجل للمساعدة على الوقاية من المضاعفات.
من دون علاج، قد يؤدي تضيُّق الأورطي إلى:
- الفشل الكلوي.
- فشل القلب.
- الوفاة.
يُصاب بعض الأشخاص بمضاعفات بعد علاج تضيُّق الأورطي.
وتتضمن هذه المضاعفات ما يأتي:
- إعادة تضيُّق الأورطي.
- تمدد الأوعية الدموية في الأورطي أو تمزقها.
للوقاية من المضاعفات، يحتاج المصابون بتضيُّق الأورطي إلى متابعة صحية منتظمة مستمرة.
الوقاية
لا توجد طريقة معروفة للوقاية من تضيق الشريان الأورطي.
أخبر فريق الرعاية الصحية إذا كان لديك سيرة مَرضية عائلية للإصابة بمشكلات القلب منذ الولادة.