Descripción general
Miocardiopatía hipertrófica
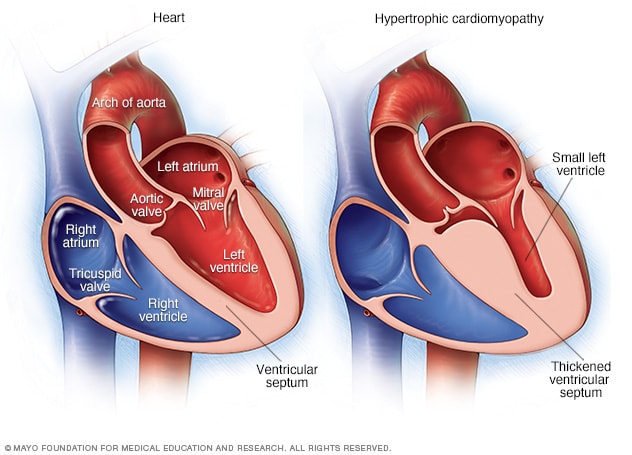
Miocardiopatía hipertrófica
En la miocardiopatía hipertrófica, el tabique, que es la pared muscular del corazón, suele engrosarse más de lo normal. Sin embargo, el engrosamiento puede ocurrir en cualquier parte del ventrículo izquierdo, que es la cavidad inferior izquierda del corazón.
La miocardiopatía hipertrófica es una enfermedad en la que el músculo cardíaco se engrosa; esto también se denomina hipertrofia. El engrosamiento del músculo cardíaco puede dificultar que el corazón bombee sangre.
Hay muchas personas con miocardiopatía hipertrófica que no se dan cuenta de que la padecen. Esto se debe a que presentan pocos síntomas, o ninguno. Sin embargo, en una cantidad muy pequeña de personas con miocardiopatía hipertrófica, el músculo cardíaco engrosado puede causar síntomas graves. Entre ellos están falta de aire y dolor en el pecho. Algunas personas con miocardiopatía hipertrófica presentan alteraciones en el sistema eléctrico del corazón. Estas alteraciones pueden llevar a latidos cardíacos irregulares que ponen en riesgo la vida o a muerte súbita.
Síntomas
Los síntomas de la miocardiopatía hipertrófica podrían ser uno o más de los siguientes:
- Dolor en el pecho, sobre todo al hacer ejercicio.
- Desmayo, sobre todo al hacer ejercicio u otra actividad física, o inmediatamente después.
- Sensación de latidos rápidos, aleteo o latidos fuertes (palpitaciones).
- Falta de aire, sobre todo al hacer ejercicio.
Cuándo debes consultar a un médico
Muchas afecciones pueden causar falta de aire y latidos fuertes y acelerados. Es importante que te realicen un examen médico para determinar la causa y recibir la atención adecuada. Consulta a tu profesional de atención médica si tienes antecedentes familiares de miocardiopatía hipertrófica o cualquier síntoma asociado con esta.
Llama al 911 o al número local de emergencias si tienes alguno de los siguientes síntomas durante más de unos minutos:
- Latidos del corazón rápidos o irregulares
- Problemas para respirar
- Dolor en el pecho
Causas
Por lo general, la miocardiopatía hipertrófica se debe a alteraciones en los genes que causan el engrosamiento del músculo cardíaco.
La miocardiopatía hipertrófica suele afectar la pared entre las dos cavidades inferiores del corazón. Esta pared se conoce como tabique. Las cavidades se denominan ventrículos. La pared engrosada podría obstruir el flujo sanguíneo que sale desde el corazón. Esto se denomina miocardiopatía hipertrófica obstructiva.
Si no existe una obstrucción significativa del flujo sanguíneo, la afección se denomina miocardiopatía hipertrófica no obstructiva. Sin embargo, se puede endurecer la cavidad principal de bombeo del corazón, denominada ventrículo izquierdo, lo que hace que a este le cueste relajarse. La rigidez también disminuye la cantidad de sangre que el ventrículo puede retener y enviar al cuerpo con cada latido.
Las células del músculo cardíaco también se disponen de forma diferente en las personas con miocardiopatía hipertrófica. Esto se denomina desorganización de las miofibrillas. En algunas personas puede desencadenar latidos cardíacos irregulares.
Factores de riesgo
Por lo general, la miocardiopatía hipertrófica se transmite de una generación a otra. Eso significa que es hereditaria. Las personas con un padre o una madre que tiene miocardiopatía hipertrófica presentan una posibilidad del 50 % de albergar la alteración genética que causa la enfermedad.
El padre, la madre, los hijos, las hijas los hermanos o las hermanas de una persona con miocardiopatía hipertrófica deben consultar a su equipo de atención médica sobre los exámenes de detección para la enfermedad.
Complicaciones
Las complicaciones de la miocardiopatía hipertrófica pueden incluir las siguientes:
- Fibrilación auricular. El engrosamiento del músculo cardíaco y los cambios en la estructura de las células cardíacas pueden desencadenar un ritmo cardíaco irregular y, a menudo, un latido muy rápido del corazón, denominado fibrilación auricular. La fibrilación auricular también aumenta el riesgo de coágulos sanguíneos, que pueden desplazarse hasta el cerebro y ocasionar un accidente cerebrovascular.
- Obstrucción del flujo sanguíneo. En muchos casos, el engrosamiento del músculo cardíaco obstruye el flujo sanguíneo que sale del corazón. Esto puede causar falta de aire al hacer actividades, dolor en el pecho, mareos y desmayos.
- Enfermedad de la válvula mitral. Si el músculo cardíaco engrosado obstruye el flujo sanguíneo que sale del corazón, es posible que la válvula entre las cavidades cardíacas izquierdas no se cierre correctamente. Esa válvula se denomina válvula mitral. Si no se cierra correctamente, la sangre puede filtrarse de regreso hacia la cámara superior izquierda. Esta es una afección que se denomina regurgitación de la válvula mitral. Puede empeorar los síntomas de la miocardiopatía hipertrófica.
- Miocardiopatía dilatada. En una cantidad muy pequeña de personas con miocardiopatía hipertrófica, el músculo cardíaco engrosado se debilita y no funciona bien. La afección suele comenzar en la cavidad inferior izquierda del corazón. La cámara se agranda y el corazón bombea con menos fuerza.
- Insuficiencia cardíaca. Con el tiempo, el músculo cardíaco engrosado puede ponerse demasiado rígido como para llenar de sangre el corazón. Como resultado, el corazón no puede bombear suficiente sangre para satisfacer las necesidades del cuerpo.
- Desmayos o síncope. Los latidos irregulares del corazón o la obstrucción del flujo sanguíneo, a veces, pueden causar desmayos. Los desmayos sin causa aparente pueden estar relacionados con la muerte súbita por motivos cardíacos, en especial si se produjeron recientemente y en una persona joven.
- Muerte súbita por motivos cardíacos. En raras ocasiones, la miocardiopatía hipertrófica puede causar muerte súbita por problemas cardíacos en personas de todas las edades. Hay muchas personas con miocardiopatía hipertrófica que no se dan cuenta de que la padecen. En consecuencia, la muerte súbita por motivos cardíacos puede ser el primer signo de la afección. Puede ocurrir en personas jóvenes que aparentan ser saludables, como entre deportistas universitarios y otros adultos jóvenes que hacen actividad física.
Prevención
No se conoce ninguna forma de prevenir la miocardiopatía hipertrófica. Es importante realizar pruebas para detectar la afección lo antes posible a fin de guiar el tratamiento y evitar complicaciones.
Por lo general, la miocardiopatía hipertrófica se transmite de una generación a otra. Si tienes un progenitor, hermano, hermana, hijo o hija con miocardiopatía hipertrófica, pregunta a tu equipo de atención médica si los exámenes de detección genéticos son adecuados para ti. Sin embargo, no todas las personas con miocardiopatía hipertrófica presentan una alteración genética que las pruebas sean capaces de detectar. Además, algunas compañías de seguros no cubren las pruebas genéticas.
Si no se realizan pruebas genéticas, o si los resultados no son útiles, la detección se puede hacer con ecocardiogramas repetidos. Los ecocardiogramas utilizan ondas sonoras para crear imágenes del corazón.
Para las personas que tienen un familiar con miocardiopatía hipertrófica:
- Se recomiendan ecocardiogramas de detección a partir de los 12 años.
- Estos exámenes deben continuar cada 1 a 3 años hasta los 18 a 21 años de edad.
- Después, pueden hacerse cada cinco años durante la edad adulta.
Es posible que sea necesario realizar un ecocardiograma con más frecuencia en función de tu estado general de salud y de las preferencias del equipo de atención médica.