نظرة عامة
عمليات زراعة البنكرياس والكلى
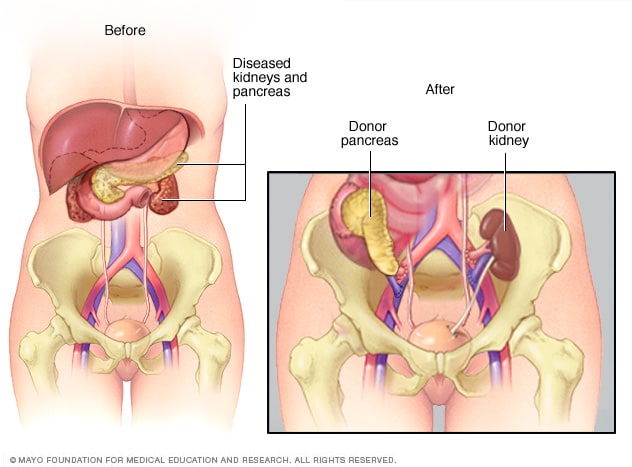
عمليات زراعة البنكرياس والكلى
عادة ما تُجرى زراعة البنكرياس والكلى في نفس الجراحة. يُزرَع البنكرياس والكلى المُتبرَّع بهما في أسفل البطن. يوصَّل حالب الكلية المتبرع بها بالمثانة؛ والحالب عبارة عن أنبوب يربط الكلية بالمثانة. ويُوصَّل البنكرياس المُتبرَّع به، مع جزء من الأمعاء الدقيقة للمتبرع، إما بحلقة من الأمعاء الدقيقة أو المثانة وعادةً يُترك البنكرياس والكلى الأصليان في مكانهما.
زراعة البنكرياس هي إجراء جراحي يُزرَع فيه بنكرياس سليم من متبرع متوفى في جسم شخص لم يعُد بنكرياسه يؤدي وظيفته كما ينبغي.
والبنكرياس هو عضو يقع خلف الجزء السفلي من المعدة. ومن الوظائف الرئيسية للبنكرياس إنتاج الأنسولين، الإنسولين هرمون ينظم عملية امتصاص السكر داخل الخلايا.
وعندما يفشل البنكرياس في إنتاج كمية كافية من الأنسولين، ترتفع مستويات السكر في الدم إلى حدٍّ مفرط، ما يؤدي إلى الإصابة بمرض السكري من النوع الأول.
تُجرى أغلب عمليات زراعة البنكرياس لعلاج مرض السكري من النوع الأول. إذ يمكن أن تقدم عملية زراعة البنكرياس علاجًا محتملاً لهذه الحالة. لكنها تُجرى عادةً للأشخاص الذين يعانون من مضاعفات خطيرة مرتبطة بالسكري. ويرجع ذلك إلى أن عمليات زرع البنكرياس قد تُسبب آثارًا جانبية جسيمة.
في بعض الحالات، يمكن أن تُستخدم زراعة البنكرياس لعلاج مرضى السكري من النوع الثاني. في حالات نادرة، قد تُجرى أيضًا لعلاج أنواع معينة من السرطان مثل سرطان البنكرياس أو القناة الصفراوية.
وغالبًا تُنفَّذ هذه الجراحة بالتزامن مع زراعة الكلى، خاصةً لدى المرضى الذين تضررت كليتاهم نتيجة مضاعفات مرض السكري.
المنتجات والخدمات
لماذا تُجرى
يمكن أن تساعد عملية زراعة البنكرياس على استعادة معدلات إنتاج الأنسولين وتحسين التحكم في سكر الدم لدى المصابين بالسكري، لكنها ليست خيارًا علاجيًا قياسيًا. وتبقى مخاطرها قائمة، إذ قد تُسبب الأدوية المضادة لرفض الأعضاء المزروعة المستخدمة بعد زراعة البنكرياس آثارًا جانبية خطيرة.
قد يوصي الأطباء بعملية زرع البنكرياس للمرضى الذين تتوافر فيهم شروط محددة، منها:
- الإصابة بمرض السكري من النوع الأول الذي لا يمكن علاجه بالعلاجات التقليدية
- التعرض المتكرر لنوبات انخفاض سكر دم حادة
- استمرار صعوبة ضبط مستويات السكر رغم العلاج
- الإصابة بتلف شديد في الكلى
- الإصابة بمرض السكري من النوع الثاني الذي يصاحبه ضعف إنتاج الأنسولين ومقاومة ضعيفة له
عادةً لا يكون زرع البنكرياس علاجًا مناسبًا للمصابين بمرض السكري من النوع الثاني، لأن هذا النوع من المرض ينتج في الأساس عن مقاومة الجسم للأنسولين أو عدم استخدامه بكفاءة، وليس عن قصور في إنتاجه كما في السكري من النوع الأول.
ولكن في بعض حالات مرض السكري من النوع الثاني، يكون الشخص مصابًا بمقاومة ضعيفة للأنسولين وإنتاج ضعيف له أيضًا، لذا قد تكون عملية زراعة البنكرياس أحد خيارات العلاج. وقد أُجريت 20% تقريبًا من إجمالي عمليات زراعة البنكرياس في الولايات المتحدة لأشخاص مصابين بمرض السكري من النوع الثاني.
توجد عدة أنواع من عمليات زراعة البنكرياس. ومنها:
- زراعة البنكرياس وحده. تُجرى عادةً للمصابين بداء السكري الذين لا يعانون من فشل كلوي أو لديهم مشكلات بسيطة في الكلى. في هذا الإجراء الطبي، يُزرع بنكرياس سليم من متبرع متوفى لتعويض وظيفة البنكرياس المتوقفة عن إنتاج الأنسولين بشكل طبيعي.
-
زراعة الكلى والبنكرياس معًا. يُجري الجرّاحون غالبًا عملية زرع البنكرياس في الوقت نفسه مع زرع الكلي لدى المصابين بالسكري الذين يعانون من فشل كلوي أو لديهم خطر مرتفع للإصابة به. وتُعرف هذه العملية باسم زرع الكلى والبنكرياس في وقت واحد.
يمنح هذا النهج المريض كليتين وبنكرياسًا سليمين، ما يساعد على استعادة التحكم في مستويات السكر في الدم ويقلل من احتمال تلف الكلية الجديدة نتيجة السكري مستقبلاً.
-
زراعة البنكرياس بعد زراعة الكلى. في بعض الحالات، وخاصةً عندما تكون فترة انتظار المتبرع بالبنكرياس طويلة، قد يُوصي الأطباء بإجراء زراعة الكلى أولاً إذا توفرت كلية مناسبة.
بعد تعافيك من عملية زراعة الكلى، ستُجري عملية زراعة البنكرياس ما إن يجدوا لك متبرِّعًا.
-
زراعة خلايا الجزيرة البنكرياسية. في عملية زراعة خلايا الجزيرة البنكرياسية، تُؤخذ خلايا جزيرية منتجة للأنسولين من بنكرياس متبرع متوفى وتُحقن في أحد الأوردة التي تنقل الدم إلى الكبد. غالبًا يحتاج المريض إلى أكثر من جلسة حقن لضمان حصوله على كمية كافية من الخلايا الفعالة.
تُعتمد زراعة خلايا جزر البنكرياس من قبل إدارة الغذاء والدواء الأمريكية فقط للبالغين المصابين بداء السكري من النوع الأول الذين يعانون من انخفاضات حادة ومتكررة في مستوى السكر في الدم رغم تلقي العلاج.
المخاطر
مضاعفات العملية
تنطوي جراحة زراعة البنكرياس على خطر التعرض لمضاعفات خطِرة. ومنها:
- جلطات دموية.
- النزف.
- العَدوى.
- ارتفاع مستوى السكر في الدم أو المشكلات الصحية الأخرى المتعلقة بالأيض.
- مضاعفات في المجرى البولي، بما في ذلك تسرب البول أو التهاب المسالك البولية.
- التهاب البنكرياس.
- توقف البنكرياس المزروع عن العمل.
- رفض البنكرياس المزروع.
الآثار الجانبية لأدوية منع الرفض
بعد عملية زراعة البنكرياس، ستحتاج إلى تناول أدوية مثبِّطة للمناعة طوال حياتك، وذلك لمنع جهازك المناعي من رفض البنكرياس المزروع. وقد تُسبب هذه الأدوية المضادة للرفض مجموعة متنوعة من الآثار الجانبية المحتملة، منها على سبيل المثال:
- ترقُّق العظام.
- ارتفاع مستوى الكوليسترول.
- ارتفاع ضغط الدم.
- الشعور بالغثيان أو الإسهال أو القيء.
- زيادة الحساسية لأشعة الشمس.
قد تشمل الآثار الجانبية الأخرى ما يلي:
- الانتفاخ.
- زيادة الوزن.
- تورّم اللثة.
- البثور.
- نمو أو تساقط الشعر بغزارة.
وتعمل أدوية منع الرفض عن طريق تثبيط نشاط الجهاز المناعي. إلا أن هذا التثبيط يؤدي أيضًا إلى إضعاف قدرة الجسم على مقاومة العدوى والأمراض.
كيف تستعد
اختيار مركز زراعة الأعضاء
إذا أوصى الطبيب بزرع بنكرياس، فستُحال إلى مركز متخصص في زراعة الأعضاء. ويمكنك اختيار المركز بنفسك أو الاختيار من ضمن المراكز المعتمدة لدى شركة التأمين التي تتعامل معها.
أثناء اختيار مركز زراعة الأعضاء، قد ترغب في:
- التعرُّف على عدد عمليات الزراعة التي يجريها المركز سنويًا وأنواعها.
- الاستفسار عن معدلات نجاح المركز من حيث بقاء المتبرع والمتلقي على قيد الحياة
- مقارنة إحصائيات مركز الزراعة باستخدام قاعدة البيانات التي يحتفظ بها السجل العلمي لمتلقِّي الزراعة.
- دراسة الخدمات الإضافية التي يقدمها مركز زراعة الأعضاء، مثل مجموعات الدعم، وتسهيلات السفر، وخيارات الإقامة القريبة خلال فترة التعافي، والإحالة إلى موارد أخرى.
بعد اختيار مركز الزراعة، ستخضع لتقييم شامل لتحديد مدى أهليتك وفقًا لمعايير المركز.
عند إجراء هذا التقييم، يأخذ فريق الزراعة في الاعتبار ما يلي:
- مدى تمتعك بصحة عامة جيدة تسمح بإجراء الجراحة وتحمل الأدوية بعد الزراعة مدى الحياة.
- وجود أي حالات طبية قد تؤثر في نجاح العملية أو التعافي بعدها.
- استعدادك والتزامك بتناول الأدوية واتباع تعليمات وتوصيات فريق الزراعة بدقة.
إذا كنت بحاجة إلى عملية زراعة كلى أيضًا، فسيُقرر فريق الزراعة ما إذا كان الأنسب إجراء زراعة البنكرياس والكلى في الوقت نفسه أو تنفيذ العمليتين على مراحل، بدءًا بزراعة الكلى أولاً ثم زراعة البنكرياس لاحقًا. يعتمد القرار الأنسب لك على درجة تلف الكلى، وتوافر المتبرعين، إضافةً إلى تفضيلاتك الشخصية.
بعد أن تصبح مرشحًا لعملية زراعة البنكرياس، سيُدرَج اسمك في قائمة وطنية للمرضى المنتظرين إجراء الزراعة. يعتمد وقت الانتظار على فصيلة دمك والمدة اللازمة للعثور على متبرع مناسب يوجد توافق في فصيلة الدم ونوع الأنسجة بينك وبينه.
في العادة، ينتظر نحو نصف البالغين المسجلين لزراعة البنكرياس مدة عام أو أكثر قبل توافر عضو مناسب. أما بالنسبة لزراعة الكلى والبنكرياس معًا، فيتراوح متوسط فترة الانتظار عادةً بين عام وثلاثة أعوام.
البقاء صحيًا
سواء كنت تنتظر توافر بنكرياس من متبرع أو حُدِّد موعد لجراحة الزراعة بالفعل، فمن المهم أن تحافظ على صحتك العامة بأفضل شكل ممكن، إذ يُسهم ذلك في زيادة فرص نجاح عملية الزراعة.
- خذ الأدوية الموصوفة لك طبقًا للتعليمات.
- اتبع إرشادات النظام الغذائي وممارسة الرياضة التي يقدمها لك فريق الرعاية، وحافظ على وزن صحي.
- ضع خطة للكَفِّ عن التدخين إذا كنت مدخنًا. وإذا كنت تحتاج إلى مساعدة في الإقلاع عن التدخين، فاستشر فريق الرعاية الصحية.
- التزم بجميع مواعيدك مع فريق الرعاية الصحية.
- استمتع بالأنشطة الصحية بما في ذلك الأنشطة التي تفيد صحتك العاطفية، بما في ذلك الاسترخاء وقضاء الوقت مع العائلة والأصدقاء.
إذا كنت تنتظر توفر بنكرياس من متبرع، فاحرص على أن يكون فريق الزراعة على تواصل مباشر معك في جميع الأوقات.
تتحقق أفضل النتائج عند زراعة البنكرياس خلال 12 ساعة من استئصال العضو من المتبرع. ورغم أن النجاح يظل ممكنًا بعد ذلك، إلا أن تأخر الإجراء يزيد من المخاطر المحتملة. يُنصح بأن تُبقي حقيبة المستشفى جاهزة وفي متناول اليد، وأن تُجري الترتيبات المسبقة لوسيلة الانتقال إلى مركز زراعة الأعضاء فور الاتصال بك.
ما يمكنك توقعه
أثناء الإجراء
زراعة البنكرياس
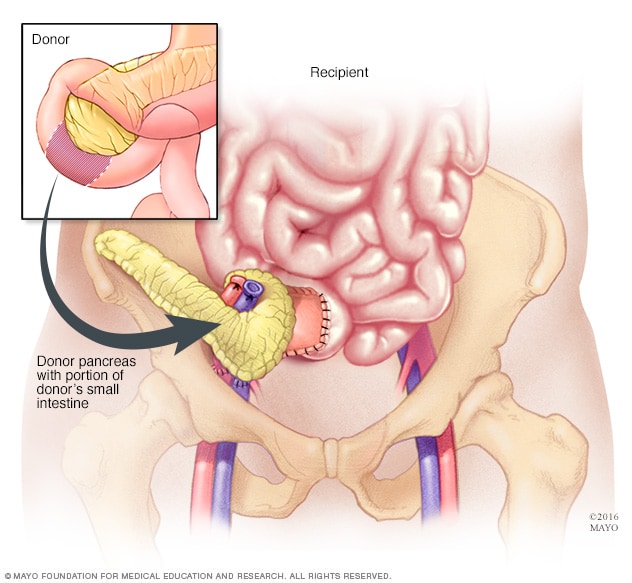
زراعة البنكرياس
في زراعة البنكرياس، يُجرى توصيل بنكرياس المتبرع وجزء صغير من الأمعاء الدقيقة للمتبرع بجزء من الأمعاء الدقيقة للمتلقي. وغالبًا ما يُترَك البنكرياس الأصلي في مكانه ما لم يكن سببًا في حدوث مضاعفات.
يُجري الجراحون عمليات زراعة البنكرياس تحت التخدير العام، أي أنك ستكون في حال تشبه النوم العميق طوال فترة الإجراء الجراحي. يُعطيك أحد افراد فريق الرعاية عقارًا مخدرًا، إما على شكل غاز يُستنشق عبر قناع، أو من خلال حقن محلول مخدِّر في الوريد.
بعد الدخول في حال تشبه النوم:
- يفتح الجرّاح شقًا جراحيًا في الجزء السفلي من منتصف البطن.
- ويزرع الجرّاح البنكرياس المُتبرَّع به وجزءًا صغيرًا من الأمعاء الدقيقة من المتبرّع في أسفل البطن.
- ثم يوصل أمعاء المتبرِّع إما بأمعائك الدقيقة أو بالمثانة، ويوصل بنكرياس المتبرِّع بالأوعية الدموية التي تزود ساقيكَ بالدم أيضًا.
- وفي معظم الحالات، يُترك البنكرياس الأصلي في مكانه للمساعدة في استمرار عملية الهضم الطبيعية.
- إذا كنت ستخضع في الوقت نفسه لعملية زراعة كلى، فستُوصَّل الأوعية الدموية للكلية الجديدة بالأوعية الدموية في الجزء السفلي من البطن.
- أما حالب الكلية الجديدة، وهو الأنبوب الذي يربط الكلية بالمثانة، فسيُوصَل مباشرةً بالمثانة. عادةً تُترك الكليتان الأصليتان في مكانهما، ما لم تتسببا في ارتفاع ضغط الدم أو حدوث عدوى أو مشكلات صحية أخرى تستدعي إزالتهما.
سيراقب الفريق الجراحي سرعة القلب وضغط الدم ومستوى الأكسجين في الدم طوال هذا الإجراء الطبي.
تستغرق جراحة زراعة البنكرياس عادةً نحو 4 إلى 6 ساعات، ويعتمد الوقت الإجمالي على ما إذا كانت الجراحة تشمل زراعة البنكرياس فقط أو زراعة الكلى والبنكرياس معًا في الإجراء نفسه.
بعد الإجراء
بعد عملية زراعة البنكرياس، يمكنك توقع ما يلي:
-
البقاء في وحدة العناية المركزة لبضعة أيام. سيراقب فريق الرعاية الصحية حالتك لرصد أي مؤشرات تشير إلى حدوث مضاعفات محتملة. عادةً يبدأ البنكرياس الجديد في أداء وظيفته فورًا بعد الزراعة. وإذا تُرك البنكرياس القديم في مكانه، فسيستمر في أداء وظائفه الأخرى.
إذا كنت خضعت لزراعة كلية جديدة، فستنتج البول مثلما كانت كليتك تفعل عندما كانت سليمة. وعادةً يحدث ذلك بعد العملية مباشرةً. ومع ذلك، قد يستغرق استئناف إنتاج البول الكامل عدة أيام إلى بضعة أسابيع.
- قضاء حوالي أسبوع في المستشفى. بمجرد استقرار حالتك بعد العملية، ستُنقل إلى وحدة التعافي المخصصة لمرضى زراعة الأعضاء. توقع الشعور بألم أو وجع حول موضع الشق الجراحي خلال تماثلك للشفاء.
- الخضوع لفحوصات دورية مع استمرار التعافي. بعد الخروج من المستشفى، من الضروري أن تخضع لمراقبة لصيقة لمدة ثلاثة إلى أربعة أسابيع. يتولى فريق زراعة الأعضاء المتابع لحالتك وضع جدول فحص مناسب لك. إذا كنت تسكن في مدينة أخرى خلال هذه المدة، فقد تحتاج إلى البقاء بالقرب من مركز زراعة الأعضاء.
- تناوُل الأدوية لبقية حياتك. ستحتاج بعد عملية زراعة البنكرياس إلى تناول مجموعة من الأدوية بشكل يومي ومنتظم، ويُطلق على هذه الأدوية مصطلح المثبطات المناعية (الأدوية المضادة للرفض)، وهي تمنع جهازك المناعي من مهاجمة البنكرياس المزروع. إلى جانبها، ستُوصف لك أدوية وقائية أخرى لتقليل احتمالات حدوث مضاعفات أخرى مثل العدوى وارتفاع ضغط الدم، بعد عملية الزراعة.
النتائج
بعد زراعة البنكرياس الناجحة، يبدأ البنكرياس الجديد بإفراز الأنسولين الذي يحتاجه جسمك، ما يُغنيك عن استخدام الإنسولين لعلاج السكري من النوع الأول.
ولكن حتى مع أفضل تطابق ممكن بينك وبين المتبرِّع، سيحاول نظام المناعة في جسمك رفض البنكرياس الجديد.
لتجنب الرفض، ستحتاج إلى تناول أدوية مثبطة للمناعة طوال حياتك. وبما أن هذه الأدوية تُضعف جهاز المناعة وتزيد من خطر الإصابة بالعدوى، فقد يصف لك فريق الرعاية الصحية أدوية مضادة للبكتيريا والفيروسات والفطريات للوقاية منها.
تشمل مؤشرات المرض والأعراض التي تبين احتمال رفض جسمك للبنكرياس الجديد ما يلي:
- ألم البطن.
- الحُمّى.
- الحساسية المفرطة للألم عند اللمس في موقع الزرع.
- ارتفاع مستويات السكر في الدم.
- القيء.
- قلة التبول.
إذا ظهرت لديك أي من هذه الأعراض، فاتصل بفريق الزرع فورًا.
من الشائع أن يتعرض الأشخاص الذين خضعوا لزراعة البنكرياس من نوبات رفض حاد خلال الأشهر الأولى بعد العملية. وتحدث هذه النوبات عندما يهاجم جهاز المناعة البنكرياس المزروع باعتباره جسمًا غريبًا. في حال حدوث ذلك، ستحتاج إلى العودة للمستشفى لتلقي علاج مكثف بأدوية قوية مضادة للرفض.
صورة متحرِّكة لزراعة البنكرياس
يتصل بنكرياس المُتبرِّع، أثناء عملية زراعة البنكرياس، بالأمعاء الدقيقة للمتلقي بواسطة جزء صغير من الأمعاء الدقيقة للمُتبرِّع. بمجرد استقرار البنكرياس الجديد في مكانه، فإنه يَستبدل وظيفة البنكرياس المريض عن طريق إطلاق الأنسولين وغيره من الإنزيمات في السبيل المَعدي المَعوي.
معدلات البقاء على قيد الحياة من عملية زراعة البنكرياس
يختلف معدل النجاة حسب نوع الإجراء الطبي ومركز زراعة الأعضاء. يُظهر السجل العلمي لزراعة الأعضاء في الولايات المتحدة بيانات محدثة عن أداء جميع مراكز الزرع.
وتشير الإحصاءات إلى أن الأشخاص الذين يخضعون لزراعة البنكرياس فقط لديهم معدلات رفض أعلى نسبيًا مقارنةً بالذين يخضعون لزراعة البنكرياس والكلى معًا. من غير الواضح لماذا تظهر نتائج أفضل في حالات زرع الكلى والبنكرياس معًا. وتظن بعض الدراسات أن سبب ذلك هو زيادة صعوبة مراقبة ورصد رفض الجسم للبنكرياس وحده مقارنة بالبنكرياس والكلى معًا.
إذا فشِل البنكرياس الجديد، فيُمكنك أن تستأنِف العلاج بالأنسولين أو التفكير في عملية زرع ثانية. ويعتمد هذا القرار على تقييم حالتك الصحية الحالية، وقدرتك الجسدية على تحمُّل الجراحة، وتوقعاتك الواقعية للحفاظ على جودة حياتك بعد العملية.
التجارب السريرية
استكشِف دراسات مايو كلينك حول الاختبارات والإجراءات المخصصة للوقاية من الحالات الصحية واكتشافها وعلاجها وإدارتها.
التأقلم والدعم
قد تشعر بالقلق أو التوتر أثناء انتظار عملية الزرع. أو ربما تقلق من رفض الجسم للعضو المزروع أو مواجهة صعوبات في العودة للحياة الطبيعية والعمل، أو غير ذلك من المشكلات التي قد تحدث بعد عملية الزرع. اطلب المساندة من العائلة والأصدقاء لمساعدتك على التأقلم خلال هذه الفترة.
وابقَ على تواصل دائم مع فريق الزرع، فهم قادرون على توجيهك إلى موارد مفيدة واستراتيجيات التأقلم طوال إجراءات عملية الزرع. يمكنك فعل الآتي:
- الانضمام إلى مجموعة دعم لمتلقي زراعة الأعضاء. يمكن أن يؤدي التحدث مع الآخرين الذين يشاركونك تجربتك إلى تخفيف المخاوف والقلق لديك.
- مشاركة تجاربك على وسائل التواصل الاجتماعي. قد يساعدك التفاعل مع آخرين يدركون تمامًا ما تمر به فيعينونك على التكيف مع واقعك الجديد.
- العثور على خدمات التأهيل. إذا كنت تستعد للعودة إلى العمل، فقد يعينك الاختصاصي الاجتماعي على الوصول إلى خدمات التأهيل التي يقدمها قسم التأهيل المهني في بلدك.
- تحديد أهداف وتوقعات واقعية. اعلم أن الحياة بعد الزرع قد لا تعود تمامًا كما كانت، يمكن أن يساعد وجود توقعات واقعية عن النتائج ووقت التعافي في تقليل التوتر.
- التثقيف الذاتي. ابحث قدر المُستطاع عن معلومات متعلقة بالإجراء الطبي الذي ستجريه، واطرح أسئلة عن الأشياء التي لا تفهمها. المعرفة تمنحك القوة.
خيارات أدوية جديدة
يواصل الباحثون دراسة الأدوية والعلاجات المناسبة للأشخاص الذين خضعوا لزراعة البنكرياس. وتركز الأبحاث الحالية على تطوير ومقارنة أدوية جديدة كابتة للمناعة لمنع رفض البنكرياس المزروع.
على سبيل المثال، تُجرى أبحاث حول تخصيص خطط تثبيط المناعة من خلال مراقبة نشاط الجهاز المناعي بدقة، إضافةً إلى إمكانية تقليل جرعات بعض الأدوية لتخفيف آثارها الجانبية دون التأثير في فعالية العلاج.
النظام الغذائي والتغذية
فبعد زراعة البنكرياس، من الضروري اتباع نظام غذائي متوازن للحفاظ على صحة البنكرياس الجديد وضمان عمله بكفاءة. لذا من المهم الحفاظ على وزن صحي باتباع نظام غذائي متوازن وممارسة الرياضة بانتظام للمساعدة على تقليل خطر المضاعفات بعد عملية الزراعة، مثل العدوى، والنوبات القلبية، وترقق العظام.
يضم فريق زراعة الأعضاء عادةً اختصاصي تغذية يُطلق عليه اختصاصي النُّظم الغذائية لمساعدتك على تلبية احتياجاتك الغذائية والإجابة عن استفساراتك بعد الزراعة.
يمكن أن يقترح اختصاصي النُّظم الغذائية خيارات وأفكار غذائية صحية لاستخدامها في خطة تغذيتك. على سبيل المثال، قد يوصي اختصاصي النُّظم الغذائية بما يلي:
- تناوُل ما لا يقل عن خمس حصص من الفاكهة والخضروات يوميًا.
- تناوُل اللحوم والدواجن والأسماك خفيفة الدهن.
- تناوُل منتجات الحبوب الكاملة مثل الخبز وحبوب الإفطار.
- تناوُل ما يكفي من الألياف في نظامك الغذائي اليومي.
- شُرب الحليب قليل الدسم أو تناوُل مشتقّات الحليب قليلة الدسم الأخرى للحفاظ على مستويات الكالسيوم في الجسم ضمن المعدل الصحي.
قد يوصي اختصاصي النُّظم الغذائية أيضًا بما يلي:
- الحدِّ من تناوُل الملح والصوديوم عن طريق استخدام الأعشاب والتوابل الطازجة لتتبيل الأطعمة وتجنُّب الأطعمة المعالَجة.
- الحدِّ من تناوُل الدهون غير الصحية، مثل الدهون المشبعة في الزبد واللحوم الحمراء.
- الحدِّ من تناوُل الكافيين وتجنُّب الإفراط في تناوُل المشروبات الكحولية.
- الحفاظ على رطوبة الجسم عن طريق شرب كمية كافية من الماء والسوائل الأخرى كل يوم.
- تجنُّب تناوُل ثمار الجريب فروت وعصيره، وكذلك الرمان والنارنج، لأن هذه الفواكه تتداخل مع عمل أدوية كبت المناعة من نوع مثبطات كالسينيورين.
- اتباع ممارسات سلامة الأغذية بدقة للحد من خطر العدوى.
ممارسة الرياضة
يجب أن تصبح التمارين الرياضية والأنشطة البدنية جزءًا لا يتجزأ من حياتك بعد عملية زرع البنكرياس. يمكن أن تسهم الأنشطة البدنية في تحسين حالتك الصحية العامة وتعزيز الجاهزية الجسدية والعقلية قبل العملية.
بعد إجراء عملية الزراعة، تساعد ممارسة التمارين الرياضية بانتظام على تعزيز مستويات الطاقة وزيادة القوة. كما تساعدك على الحفاظ على وزن صحي، والحد من التوتر، ومنع المضاعفات الشائعة بعد الزرع مثل ارتفاع ضغط الدم ومستويات الكوليسترول في الدم.
سيوصي فريق زراعة الأعضاء على الأرجح ببرنامج نشاط بدني مخصص يتناسب مع احتياجاتك وأهدافك الخاصة.
بعد وقت قصير من عملية الزراعة، ينبغي أن تمارس رياضة المشي بأكبر قدر ممكن. ابدأ تدريجيًا بإدخال أنشطة بدنية معتدلة في روتين حياتك اليومية، مثل ممارسة الرياضة لمدة لا تقل عن 30 دقيقة، خمسة أيام في الأسبوع.
يمكن أن تشمل الأنشطة المناسبة المشي، وركوب الدراجات، والسباحة، وتمارين القوة منخفضة التأثير، وغيرها من الأنشطة التي تستمتع بها، ضمن نمط حياة صحي ونشط بعد الزراعة. ومع ذلك، من الضروري استشارة الفريق الطبي المختص بالزراعة قبل البدء في أي برنامج جديد للتمارين الرياضية أو تعديل الروتين القائم بعد العملية.