نظرة عامة
تحويل الشرايين الكبيرة
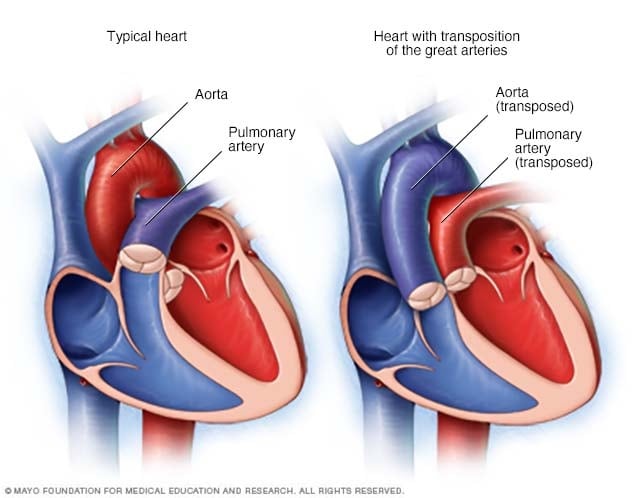
تحويل الشرايين الكبيرة
في حال تبدُّل مواضع الشرايين الكبيرة، يُجرى تبديل للشريانَين الرئيسيَّين الخارجَين من القلب -وهما الشريان الأورطي والشريان الرئوي- ويُطلق على ذلك أيضًا تبديل الموضع.
تبدُّل مواضع الشرايين الكبيرة حالة قلبية خطيرة ونادرة يتبدل فيها موضعا الشريانَين الرئيسيَين الخارجَين من القلب. وتكون هذه المشكلة موجودة منذ الولادة. أي أنها عيب خلقي في القلب.
الأنواع
يوجد نوعان من تبدّل مواضع الشرايين الكبيرة:
- تبدُّل مواضع الشرايين الكبيرة، ويُسمَّى أيضًا التبدُّل اليميني للشرايين الكبيرة (d-TGA). يُقلّل هذا النوع من كمية الدم الغني بالأكسجين الذي يصل إلى الجسم. ويُشخَّص هذا النوع غالبًا أثناء الحمل أو بعد الولادة مباشرة. وعند ترك الحالة دون علاج، يمكن أن تحدث مضاعفات خطيرة أو الوفاة.
- التبدُّل المُصحح خلقيًا لمواضع الشرايين الكبيرة، والمعروف أيضًا باسم التبدُّل اليساري للشرايين الكبيرة (l-TGA أو ccTGA)، وهذا النوع أقل شيوعًا، وقد لا تُلاحَظ أعراضه فورًا. يعتمد العلاج على بنية القلب المحددة، وما إذا كانت هناك أمراض أخرى في القلب.
ويتمثل العلاج عادةً في التدخل الجراحي لتصحيح مواضع الشرايين. وتُجرى الجراحة عادةً بعد الولادة بفترة قصيرة.
المنتجات والخدمات
الأعراض
تتضمن أعراض تبدُّل مواضع الشرايين الكبيرة ما يلي:
- اكتساب الجلد لونًا أزرق أو رماديًا بسبب انخفاض مستويات الأكسجين، وتختلف درجة صعوبة أو سهولة ملاحظته باختلاف لون الجلد.
- خفقان القلب.
- ضعف النبض.
- فقدان الشهية.
- بطء في زيادة الوزن.
قد لا تظهر أعراض على بعض الأشخاص المصابين بالتبدُّل المُصحح خلقيًا لمواضع الشرايين الكبيرة لسنوات عديدة.
كذلك، قد لا تُلاحَظ تغيُّرات لون الجلد على الفور إذا كان الطفل المصاب بتبدُّل مواضع الشرايين الكبيرة يعاني أيضًا من تغيرات أخرى في القلب تسمح بمرور بعض الدم الغني بالأكسجين في أنحاء الجسم. إلا أنه مع ازدياد نشاط الطفل، يقل تدفق الدم الغني بالأكسجين في الجسم. وتصبح تغيّرات لون الجلد أكثر وضوحًا مع انخفاض مستويات الأكسجين.
متى تزور الطبيب
تُشخَّص عيوب القلب الخلقية الخطرة غالبًا قبل ولادة الطفل أو بعدها مباشرةً.
اطلبي المساعدة على الفور إذا لاحظت أن طفلك يواجه صعوبة في التنفس.
يجب طلب الرعاية الطبية الطارئة كذلك لأي شخص في حال تحوُّل لون جلده أو أظافره إلى الأزرق أو الرمادي. فهذا التغيّر في لون الجلد يحدث نتيجة انخفاض مستويات الأكسجين. وتتفاوت سهولة ملاحظة هذه التغيرات حسب لون الجلد.
الأسباب
تحدث حالة تبدُّل مواضع الشرايين الكبيرة خلال فترة الحمل، أثناء تكوُّن قلب الجنين. يُطلق على الطفل الذي لم يُولد بعد اسم الجنين. ويكون السبب غير معلوم غالبًا.
للتعرّف على حالة تبدُّل مواضع الشرايين الكبيرة، قد يكون من المفيد معرفة آلية ضخ القلب للدم بصورة طبيعية. يتكون القلب الطبيعي من أربع حجرات.
- تُعرف الحجرتان العلويتان باسم الأذينَين.
- بينما تُعرف الحجرتان السفليتان باسم البُطينين.
يُعرف الشريان الذي يحمل الدم من القلب إلى الرئتين بالشريان الرئوي، ويتصل بالحجرة السفلية اليمنى للقلب، التي تُسمى البطين الأيمن.
ويضخ الجانب الأيمن من القلب الدم إلى الرئتين. وفي الرئتين، يتشبع الدم بالأكسجين، ثم يعيده إلى الجانب الأيسر من القلب. وبعد ذلك، يضخ الجانب الأيسر من القلب الدم عبر الشريان الرئيسي للجسم، ويُسمى الشريان الأورطي. ثم ينتقل الدم بعد ذلك إلى سائر أجزاء الجسم.
تبدُّل مواضع الشرايين الكبيرة، ويُسمى التبدُّل اليميني
في هذه الحالة، التي تُعرف أيضًا بالتبدُّل اليميني لمواضع الشرايين الكبيرة، يتبدل موضع الشريانَين الخارجَين من القلب. يتصل الشريان الرئوي بحجرة القلب السفلية اليسرى. بينما يتصل الأورطي بحجرة القلب السفلية اليمنى.
يؤدي تبدُّل الشريانين إلى حدوث تغيرات في تدفق الدم. فيتدفق الدم المفتقر إلى الأكسجين عادةً عبر الجانب الأيمن من القلب إلى الرئتين للحصول على الأكسجين. في حال التبدُّل اليميني لمواضع الشرايين الكبيرة، يتدفق الدم المفتقر إلى الأكسجين من الجانب الأيمن للقلب إلى الشريان الأورطي وسائر أجزاء الجسم. بينما يعود الدم المحمل بالأكسجين إلى الرئتين دون أن يُضخ إلى بقية أجزاء الجسم. وإذا لم يكن هناك أيضًا ثقب في القلب -مثل عيب الحاجز الأذيني- يسمح بامتزاج الدم، فلن يحصل الجسم على الدم الغني بالأكسجين، وهذه حالة خطيرة تهدد الحياة.
التبدُّل المُصحح خلقيًا لمواضع الشرايين الكبيرة
في هذا النوع الأقل شيوعًا، الذي يُعرف أيضًا بالتبدُّل اليساري لمواضع الشرايين الكبيرة، ينعكس موضع حجرتي القلب السفليتين.
- تكون حجرة القلب السفلية اليسرى (البطين الأيسر) في الجانب الأيمن من القلب. وتحصل على الدم من حجرة القلب العلوية اليمنى.
- تكون حجرة القلب السفلية اليمنى في الجانب الأيسر من القلب، وتحصل على الدم من حجرة القلب العلوية اليسرى.
ويستمر تدفق الدم عادةً بشكل سليم عبر القلب والجسم. ولكن مع مرور الوقت، قد يُصاب القلب بمشكلات مزمنة في ضخ الدم. وقد تحدث أيضًا تغيرات في الصمام ثلاثي الشُرَف لدى المصابين بالتبدُّل اليساري لمواضع الشرايين الكبيرة، ما يحول دون عمله بكفاءة.
عوامل الخطر
قد تشمل عوامل الخطورة المحتملة للإصابة بعيوب القلب الخلقية مثل تبدُّل مواضع الشرايين الكبيرة ما يلي:
- الحصبة الألمانية. قد تؤدي الإصابة بالحصبة الألمانية أثناء الحمل إلى حدوث تغيرات في نمو قلب الجنين. ويمكن إجراء تحليل الدم قبل الحمل للكشف عما إذا كانت لديكِ مناعة ضد الحصبة الألمانية أم لا. ويتوفر لقاح يمكنك الحصول عليه في حال لم تكوني قد تلقيت اللقاح.
- بعض الأدوية. قد يؤدي استخدام أدوية معينة أثناء الحمل إلى الإصابة بعيوب خلقية في القلب وحالات مرَضية أخرى تكون موجودة منذ الولادة. لذلك أخبري فريق الرعاية الصحية دائمًا بالأدوية التي تستخدمينها.
- تعاطي الكحوليات. يزيد تناول المشروبات الكحولية أثناء فترة الحمل من خطر إصابة الجنين بعيوب خلقية في القلب.
- التدخين. أقلعي عن التدخين إن كنتِ مدخنة. فالتدخين أثناء الحمل قد يكون ضارًا بالجنين.
- داء السكري. يمكن الحد من خطر إصابة الجنين بعيوب خلقية في القلب عن طريق التحكم الدقيق في مستوى السكر في الدم قبل الحمل وأثناءه. ويعرَف داء السكري الذي يصيب المرأة أثناء فترة الحمل بالسكري الحملي.
المضاعفات
تختلف المضاعفات باختلاف نوع تبدُّل مواضع الشرايين الكبيرة. قد تشمل المضاعفات المحتملة للتبدُّل الكامل لمواضع الشرايين الكبيرة:
- عدم وصول ما يكفي من الأكسجين إلى أنسجة الجسم. إذا لم تكن هناك درجة من الامتزاج بين الدم المحمل بالأكسجين والدم المفتقر إلى الأكسجين داخل القلب، فستؤدي هذه المضاعفات إلى الوفاة.
قد تشمل المضاعفات المحتملة للتبدُّل المُصحح خلقيًا -أو التبدُّل اليساري لمواضع الشرايين الكبيرة- ما يلي:
- إحصار القلب الكامل. قد يؤدي تبدُّل مواضع الشرايين الكبيرة إلى حدوث تغيير في آلية انتقال الإشارات الكهربية عبر القلب وحث القلب على النبض. وفي حال منع جميع الإشارات من الانتقال، يحدث إحصار كامل للقلب.
- مرض صمامات القلب. في التبدُّل اليساري لمواضع الشرايين الكبيرة، قد لا ينغلق الصمام الموجود بين حجرتي القلب العلوية والسفلية، وهو الصمام ثلاثي الشُرَف، بشكل كامل. ونتيجة لذلك، قد يتدفق الدم عكسيًا. وتُعرف هذه الحالة باسم ارتجاه الصمام ثُلاثي الشُرَف، وتجعل من الصعب على القلب ضخ الدم إلى الدماغ.
- فشل القلب. لا يتمكن القلب من ضخ ما يكفي من الدم لتلبية احتياجات الجسم. وقد يحدث فشل القلب بمرور الوقت في حالات التبدُّل اليساري لمواضع الشرايين الكبيرة، لأن حجرة القلب السفلية اليمنى تضخ الدم تحت ضغط أعلى من الطبيعي. وقد يؤدي هذا الإجهاد إلى ضعف عضلة حجرة القلب السفلية اليمنى.
العلاقة بين الحمل وتبادل مواضع الشرايين الكبيرة
إذا سبق أن أُصبتِ بحالة تبدُّل مواضع الشرايين الكبيرة وترغبين في الحمل، فاستشيري اختصاصي الرعاية الصحية أولاً. وقد يمكنكِ التمتع بحَمل صحي، لكن قد تتطلب الحالة رعاية طبية خاصة.
قد تسبب المضاعفات المرتبطة بحالة تبدُّل مواضع الشرايين الكبيرة، مثل تغيرات إشارات القلب، بعض المخاطر أثناء الحمل. ولهذا، يُوصى بتجنب الحمل للسيدات اللاتي يواجهن مضاعفات خطيرة ناتجة عن تبدُّل مواضع الشرايين الكبيرة، حتى إذا كُنّ قد خضعن لجراحة لتصحيح هذه الحالة في القلب.
الوقاية
قد لا يكون بالإمكان الوقاية من الإصابة بعيوب القلب الخلقية نظرًا إلى عدم معرفة السبب الفعلي للإصابة بأغلبها.
إذا كانت لديكِ سيرة مرَضية عائلية من الإصابة بمشكلات قلبية، يُنصح بالتحدث مع استشاري في علم الوراثة ومع اختصاصي الرعاية الصحية المُدرَّب في أمراض القلب الخلقية قبل التخطيط للحمل.
من المهم اتخاذ الخطوات اللازمة للتمتع بحمل صحي. واحرصي الحصول على الرعاية المناسبة السابقة للولادة. واحصلي على اللقاحات الموصى بها قبل الحمل. وابدأي بتناول الفيتامينات المتعددة المحتوية على حمض الفوليك. فقد ثبُت أن حمض الفوليك يمنع التغيرات الضارة في دماغ الجنين والحبل النخاعي. ويمكن أن يساعد أيضًا في الحد من احتمال الإصابة بعيوب خلقية في القلب.