نظرة عامة
تسرّع القلب فوق البطيني (SVT) أحد أنواع اضطراب نبض القلب، ويُسمى كذلك اضطراب النظم القلبي. وهو تسارع النبضات بشكل كبير وعدم انتظامها، ما يؤثر في الحجرتين العلويتين للقلب. ويُعرف تسرع القلب فوق البطيني أيضًا باسم تسرع القلب فوق البطيني الانتيابي.
ينبض القلب عادةً ما بين 60 و100 مرة في الدقيقة. وأثناء تسرّع القلب فوق البطيني، ينبض القلب نحو 150 إلى 220 مرة في الدقيقة. وأحيانًا ينبض بشكل أسرع أو أبطأ.
لا يحتاج معظم المصابين بتسرّع القلب فوق البطيني إلى علاج. لكن إذا أُوصي بالعلاج، فيمكن أن يشمل العلاج إجراءات أو حركات محددة أو أدوية أو إجراء جراحة للقلب أو استخدام جهاز للتحكم في ضربات القلب.
الأنواع
ينقسم تسرّع القلب فوق البطيني إلى ثلاث مجموعات رئيسية:
تشمل أنواع تسرّع القلب فوق البطيني الأخرى ما يأتي:
- تسرع القلب الجيبي بعودة الدخول (SNRT).
- تسرع القلب الجيبي غير المناسب (IST).
- تسرع القلب الأذيني متعدد البؤر (MAT).
- تسرع القلب الوصلي المنتبذ (JET).
- تسرع القلب الوصلي غير الانتيابي (NPJT).
الأعراض
يشمل العرَض الرئيسي لتسرّع القلب فوق البطيني (SVT) تسارع نبض القلب الشديد وقد يستمر لبضع دقائق أو حتى بضعة أيام. ينبض القلب 100 مرةٍ أو أكثر في الدقيقة. وعادةً ما ينبض القلب ما بين 150 إلى 220 مرة في الدقيقة خلال نوبة تسرّع القلب فوق البطيني. قد يحدث تسارع نبض القلب وينتهي بشكل مفاجئ.
قد تشمل أعراض تسرّع القلب فوق البطيني ما يأتي:
- شعور بعدم انتظام نبض القلب أو الرفرفة في الصدر وهو ما يُعرف بالخفقان.
- شعور بالخفقان في الرقبة.
- ألم في الصدر.
- الإغماء أو شبه الإغماء.
- الدُوار أو الدوخة.
- ضيق النفس.
- التعرق.
- الضعف أو الإرهاق الشديد.
بعض المصابين بتسرّع القلب فوق البطيني لا يلاحظون الأعراض.
قد يصعب تحديد أعراض تسرّع القلب فوق البطيني في الرضَّع والأطفال الصغار جدًا. ويمكن أن تشمل الأعراض التعرق وضعف التغذية وتغيرات في لون الجلد وسرعة النبض. إذا ظهر على رضيعك أو طفلك الصغير أي من هذه الأعراض، فيجب التحدث إلى اختصاصي الرعاية الصحية.
متى تجب زيارة الطبيب
لا يكون تسرّع القلب فوق البطيني عادة مهددًا للحياة ما لم توجد أضرار في القلب أو حالات مرضية قلبية أخرى. ولكن إذا كان تسرّع القلب فوق البطيني شديدًا، فقد يؤدي اضطراب نبض القلب إلى توقف مفاجئ لجميع وظائف القلب. ويُسمى بتوقف القلب المفاجئ.
اتصل باختصاصي الرعاية الصحية إذا أُصبت بتسارع نبض القلب الشديد للمرة الأولى، أو إذا استمر نبض القلب غير المنتظم لأكثر من بضع ثوانٍ.
فقد تكون أعراض تسرّع القلب فوق البطيني مرتبطة بحالة صحية خطيرة. اتصل برقم 911 (أو رقم الطوارئ المحلي في بلدك) إذا أُصبتَ بتسارع نبض قلب شديد يستمر لأكثر من دقائق قليلة، أو إذا حدث تسارع نبض قلب مصحوبًا بهذه الأعراض:
- ألم في الصدر.
- الدوخة.
- ضيق النفس.
- الضعف.
الأسباب
يحدث تسرّع القلب فوق البطيني بسبب الإشارات غير الطبيعية في القلب. تتحكم الإشارات الكهربائية داخل القلب في نبض القلب.
يحدث تسرّع القلب فوق البطيني نتيجة لتغيرات في إشارات القلب ما يسبب بدء نبض القلب بشكل مبكر جدًا في الحجرتين العلويتين للقلب. وعند حدوث ذلك، تزداد سرعة نبض القلب. ولا يستطيع القلب أن يمتلئ بالدم بالشكل الصحيح. يؤدي ذلك إلى إمكانية حدوث أعراض مثل الدُوار أو الدوخة.
كيف ينبض القلب؟
ضربات القلب الطبيعية
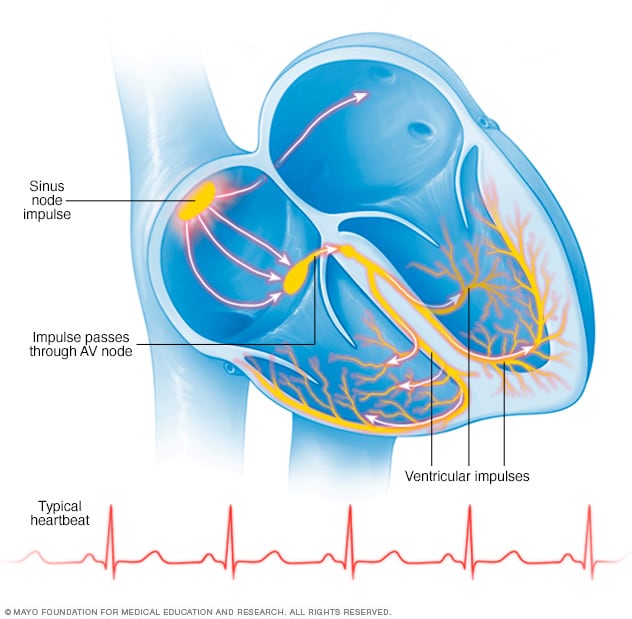
ضربات القلب الطبيعية
في حالة نظم القلب الطبيعي، ترسل مجموعة صغيرة من الخلايا الموجودة عند عقدة الجيب إشارة كهربية. وتنتقل هذه الإشارة بعد ذلك عبر الأذين إلى العقدة الأذينية البطينية وتمر إلى داخل البطينين، مما يؤدي إلى انقباضهما ومن ثم ضخ الدم.
تسرع القلب فوق البطيني
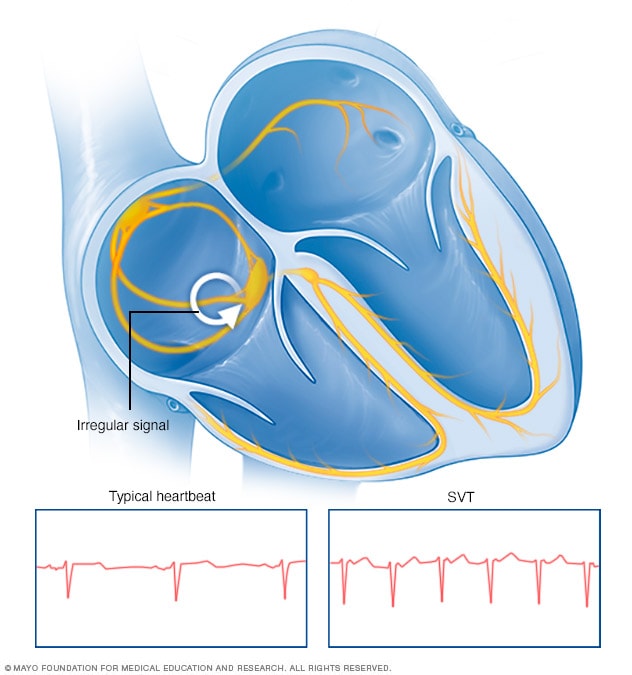
تسرع القلب فوق البطيني
تسرع القلب فوق البطيني هو حالة تتسارع فيها نبضات القلب أو تضطرب بصورة غير طبيعية. وتحدث عندما ترسل إشارات كهربية قلبية غير سليمة سلسلة من النبضات المبكرة في الحجرتين العلويتين للقلب.
لفهم سبب تسرّع القلب فوق البطيني (SVT)، قد يكون من المفيد معرفة كيفية عمل القلب بشكل طبيعي.
يحتوي القلب على أربع حجرات:
- تُسمى الحجرتان العلويتان أذينين.
- وتُسمى الحجرتان السفليتان بُطينين.
تحتوي حجرة القلب العلوية اليمنى على مجموعة من الخلايا تُسمى العقدة الجيبية. تُصدر العقدة الجيبية الإشارات التي تُطلِق كل نبضة من نبضات القلب.
تنتقل الإشارات عبر حجرتي القلب العلويتين. ثم تصل الإشارات إلى مجموعة من الخلايا، تُسمى العقدة الأذينية البطينية (AV) التي تتباطأ عندها تلك الإشارات عادةً. وتنتقل الإشارات بعدئذ إلى حجرتي القلب السفليتين.
عادةً ما تجري عملية الإشارات القلبية هذه بسلاسة في القلب السليم. ينبض القلب عادةً ما بين 60 إلى 100 مرة في الدقيقة عند الراحة. وأثناء تسرّع القلب البطيني، ينبض القلب أكثر من 100 مرة في الدقيقة. ويمكن أن ينبض القلب ما بين 150 و220 مرة في الدقيقة.
عوامل الخطر
تسرّع القلب فوق البطيني (SVT) أكثر أنواع اضطراب النظم القلبي شيوعًا بين الرضع والأطفال. وتصيب أيضًا هذه الحالة النساء بنسبة أكبر، وخاصة أثناء فترة الحمل.
تتضمن الحالات المرضية أو العلاجات التي قد تزيد من خطر تسرّع القلب فوق البطيني ما يأتي:
- أمراض الشريان التاجي وأمراض صمامات القلب وأمراض القلب الأخرى.
- فشل القلب.
- الإصابة بمشكلة في القلب منذ الولادة، أو ما يطلق عليه عيب خِلقي في القلب.
- الخضوع لجراحة سابقة في القلب.
- اضطراب النوم المعروف باسم انقطاع النفس الانسدادي النومي.
- مرض الغدة الدرقية.
- مرض السكري غير المسيطَر عليه.
- بعض الأدوية، بما في ذلك تلك المستخدمة لعلاج الربو والحساسية والزكام.
كما توجد عوامل أخرى قد تزيد من خطر الإصابة بتسرّع القلب فوق البطيني من بينها:
- التوتر العاطفي.
- تناول الكثير من الكافيين.
- الإفراط في تناول المشروبات الكحولية، الذي يُعرف بأنه تناول 14 مشروبًا أو أكثر أسبوعيًا للرجال وسبعة مشروبات أو أكثر أسبوعيًا للنساء.
- التدخين وتعاطي النيكوتين.
- الأدوية المنبهة، بما في ذلك الكوكايين والميثامفيتامين.
المضاعفات
عندما ينبض القلب بسرعة كبيرة، فمن المحتمل أنه لا يضخ قدرًا كافيًا من الدم إلى الجسم. نتيجة لذلك، لا تحصل الأعضاء والأنسجة على كمية كافية من الأكسجين.
مع مرور الوقت، قد تضعف نوبات تسرّع القلب فوق البطيني (SVT) المتكررة وغير المعالجة القلب وتسبب فشل القلب. وهذا ينطبق بشكل خاص على الأشخاص المصابين أيضًا بمشكلات صحية أخرى.
قد تسبب نوبة تسرّع القلب فوق البطيني الشديدة حدوث إغماء أو فقدان مفاجئ لكل أنشطة القلب، ويُسمى ذلك توقف القلب المفاجئ.
الوقاية
يمكن الوقاية من تسرّع القلب فوق البطيني، باتباع تغيرات نمط الحياة نفسها المستخدمة في علاجه. جرِّب النصائح الآتية.
- اتبّع نمط حياة مفيدًا لصحة القلب. اتبع نظامًا غذائيًا مغذيًا وتجنب التدخين ومارس الرياضة بانتظام وتجنب مسببات التوتر.
- قلِّل من تناوُل الكافيين. تجنب الكميات الكبيرة من الكافيين. بالنسبة إلى معظم المصابين بتسرّع القلب فوق البطيني، لا يؤدي تناوُل كميات معتدلة من الكافيين إلى حدوث أي من نوبات تسرّع القلب فوق البطيني.
- احتفظ بمفكرة أو سجل يومي لتسجيل مواعيد حدوث الأعراض. دوِّن الأعراض ومعدل سرعة القلب وما كنت تفعله وقت تسارع نبض القلب. يمكن أن تساعدك هذه المعلومات على تحديد العوامل التي تؤدي إلى تسارع نبض القلب الشديد.
- تناوَل الأدوية بعناية. فقد تحتوي بعض الأدوية -ومنها الأدوية التي تُصرف من دون وصفة طبية- على منبهات، من الممكن أن تؤدي إلى تسرّع القلب فوق البطيني.