نظرة عامة
متلازمة فترة QT الطويلة اضطراب في نظم القلب يمكن أن يؤدي إلى تسارُع نبضات القلب واختلالها. وقد تكون حالات اضطراب نبض القلب هذه مهددة للحياة. تؤثر متلازمة فترة QT الطويلة في الإشارات الكهربائية التي تنتقل عبر القلب وتجعله ينبض.
يُولد بعض الأشخاص بتغيُّر في الحمض النووي يؤدي إلى الإصابة بمتلازمة فترة QT الطويلة. ويُعرف ذلك بمتلازمة فترة QT الطويلة الخلقية. وقد تحدث أيضًا متلازمة فترة QT الطويلة في مرحلة عمرية لاحقة نتيجةً لبعض الحالات المرضية أو بعض الأدوية أو تغيرات في مستويات معادن الجسم. ويُعرف ذلك بمتلازمة فترة QT الطويلة المكتسَبة.
يمكن أن تسبب متلازمة فترة QT الطويلة حالات إغماء ونوبات صرع مفاجئة. وصغار السن المصابون بمتلازمة فترة QT الطويلة معرضون بشكل أكبر لخطر توقف القلب المفاجئ.
يشمل علاج متلازمة فترة QT الطويلة إدخال تغييرات على نمط الحياة، وأخذ أدوية للوقاية من وصول نبضات القلب إلى مستويات خطيرة. يلزم أحيانًا جهاز طبي أو جراحة.
المنتجات والخدمات
الأعراض
أكثر الأعراض شيوعًا لمتلازمة فترة QT الطويلة هو الإغماء، المعروف أيضًا باسم الغشي. وقد تحدث نوبات الإغماء الناتجة عن متلازمة فترة QT الطويلة بعد علامات تحذيرية بسيطة أو من دون أي مؤشرات على الإطلاق.
يحدث الإغماء عندما ينبض القلب بطريقة غير منتظمة لفترة قصيرة من الزمن. فربما تصاب بالإغماء عندما تكون متحمسًا أو غاضبًا أو خائفًا أو أثناء ممارسة الرياضة. إذا كنت مصابًا بمتلازمة فترة QT الطويلة، فيمكن للأشياء التي تفاجئك أن تؤدي إلى الإغماء، مثل رنين الهاتف المرتفع أو صوت المنبه.
قبل حدوث الإغماء، قد يشعر بعض الأشخاص المصابين بمتلازمة فترة QT الطويلة بأعراض مثل:
- تشوش الرؤية.
- الدُّوار.
- تسارع نبض القلب، وهو ما يُعرف بالخفقان.
- الضعف.
يمكن أن تسبب متلازمة فترة QT الطويلة أيضًا نوبات صرع لدى بعض الأشخاص.
قد تظهر الأعراض على الأطفال المولودين بمتلازمة فترة QT الطويلة خلال الأسابيع أو الأشهر الأولى من حياتهم. في بعض الأحيان، تبدأ الأعراض في مرحلة لاحقة من الطفولة. وتظهر الأعراض على معظم الأشخاص المولودين بمتلازمة فترة QT الطويلة بحلول سن الأربعين. وفي بعض الأحيان، تحدث أعراض متلازمة فترة QT الطويلة أثناء النوم.
لا يلاحظ بعض المصابين بمتلازمة فترة QT الطويلة أي أعراض. وقد يُكتشف الاضطراب أثناء إجراء اختبار تخطيط كهربية القلب. أو قد يُكتشف عند إجراء اختبارات وراثية لأسباب أخرى.
متى تزور الطبيب؟
حدد موعدًا طبيًا لإجراء فحص طبي إذا كنت مصابًا بالإغماء أو كنت تشعر بالخفقان أو تسارع نبضات القلب.
أخبر فريق الرعاية الصحية إذا كان أحد الوالدين أو الإخوة أو الأبناء مصابًا بمتلازمة فترة QT الطويلة. يمكن أن تسري متلازمة فترة QT الطويلة في العائلات، ما يعني أنها قد تكون اعتلالاً وراثيًا.
الأسباب
حجرات وصمامات القلب
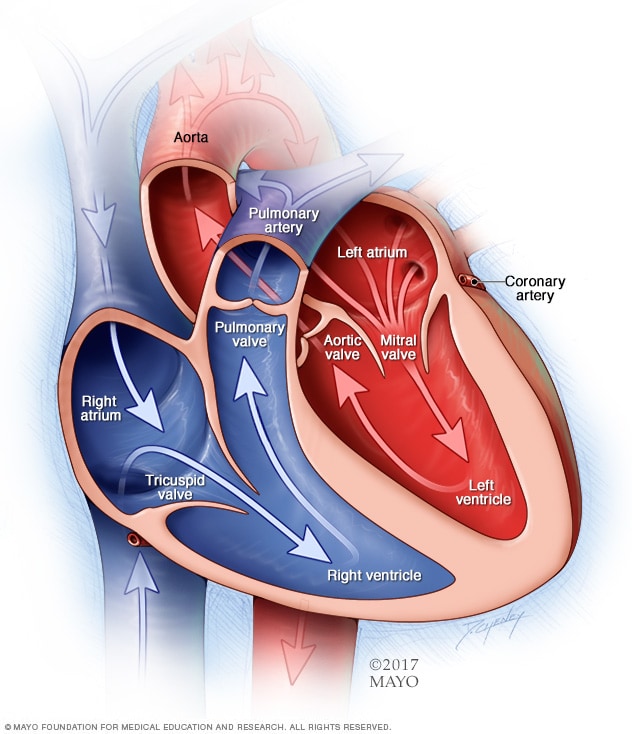
حجرات وصمامات القلب
يحتوي القلب الطبيعي على حجرتين علويتين وحجرتين سفليتين. وتستقبل الحجرتان العلويتان، وهما الأذينان الأيمن والأيسر، الدم الوارد. وتضخ الحجرتان السفليتان، البطينان الأيمن والأيسر اللذان يحتويان على عضلات أكثر، الدم خارج القلب. أما صمامات القلب فهي بوابات تقع على مداخل الحجرات. وتحافظ هذه الصمامات على تدفق الدم في الاتجاه الصحيح.
تحدث متلازمة فترة QT الطويلة (LQTS) بسبب تغيرات في نظام إعادة الشحن الكهربائي للقلب. ولا تؤثر في شكل القلب أو هيئته.
لفهم أسباب متلازمة فترة QT الطويلة، قد يساعدك التعرُّف على طريقة نبض القلب في الحالة الطبيعية.
يرسل القلب الدم إلى الجسم في العادة مع كل نبضة للقلب. وتنقبض حجرات القلب وتسترخي لضخ الدم. يتحكم النظام الكهربائي للقلب في هذا الانقباض المتناسق. فتنتقل الإشارات الكهربائية المعروفة بالنبضات من أعلى القلب إلى أسفله. وتَحث القلب على الانقباض والنبض في الوقت المناسب. وبعد كل نبضة قلب، يعيد النظام شحن نفسه استعدادًا لنبضة القلب التالية.
لكن في متلازمة فترة QT الطويلة، يستغرق النظام الكهربي للقلب وقتًا أطول من المعتاد للتعافي بين النبضات. ويطلق على هذا التأخير فترة QT الطويلة.
تنقسم متلازمة فترة QT الطويلة إلى مجموعتين غالبًا.
- متلازمة QT الطويلة الخلقية. لقد ولدت مصابًا بهذا النوع من متلازمة فترة QT الطويلة. تحدث الإصابة به بسبب تغيرات في الحمض النووي تنتقل عبر العائلات. وهذا يعني أنه اعتلال وراثي.
- متلازمة QT الطويلة المكتسبة. ويحدث هذا النوع من متلازمة فترة QT الطويلة بسبب حالات صحية أو أدوية أخرى. ويمكن الشفاء منها عادةً عند تحديد السبب المحدد ومعالجته.
أسباب الإصابة بمتلازمة فترة QT الطويلة الخلقية
ترتبط العديد من الجينات والتغيرات الجينية بمتلازمة فترة QT الطويلة.
يوجد نوعان من متلازمة فترة QT الطويلة الخلقية:
- متلازمة رومانو-وارد. يحدث هذا النوع الأكثر شيوعًا لدى الأشخاص الذين ورثوا متغيرًا جينيًّا واحدًا من أحد الأبوين. يُعرف تلقي جين متغير من أحد الأبوين بالنمط الوراثي السائد الصبغي.
- متلازمة جيرفيل ولانغ-نيلسون. يحدث هذا النوع النادر من متلازمة فترة QT الطويلة غالبًا في وقت مبكر من الحياة ويكون حادًا. يُصاب الأطفال الذين لديهم هذا النوع من متلازمة فترة QT الطويلة بالصمم أيضًا. في هذه المتلازمة، يرث الأطفال المتغيرات الجينية من كلا الوالدين. وهذا ما يُعرف بالنمط الوراثي الصبغي المتنحي.
أسباب الإصابة بمتلازمة QT المطوّلة المكتسبَة
يمكن أن يسبب دواء أو حالة صحية أخرى متلازمة فترة QT الطويلة المكتسبة.
إذا سبب أحد الأدوية حدوث متلازمة فترة QT الطويلة المكتسبة، فقد يُعرف المرض بمتلازمة فترة QT الطويلة الناتجة عن الأدوية.
يمكن لأكثر من 100 دواء أن يسبب فترات QT طويلة لدى الأشخاص الأصحاء.
وتشمل الأدوية التي يمكن أن تسبب حدوث متلازمة فترة QT الطويلة ما يأتي:
- بعض المضادات الحيوية، مثل الإريثروميسين (Eryc، وErythrocin، وغيرهما)، وأزيثروميسين (Zithromax) وغيرهما.
- بعض الأدوية المضادة للفطريات المُستخدَمة لعلاج عدوى الخمائر.
- مدرات البول، التي تجعل الجسم يتخلص من كمية كبيرة من البوتاسيوم أو المعادن الأخرى.
- أدوية نظم القلب التي تُعرف بمضادات اضطراب نظم القلب ويمكن أن تجعل فترة QT أطول.
- بعض الأدوية المُستخدَمة لعلاج حالات الصحة العقلية مثل القلق والاكتئاب.
- بعض الأدوية المُستخدَمة لعلاج اضطراب المعدة.
أخبر اختصاصي الرعاية الصحية دائمًا بجميع الأدوية التي تتناولها، بما في ذلك الأدوية التي تشتريها دون وصفة طبية.
تشمل الحالات الصحية التي يمكن أن تسبب متلازمة فترة QT الطويلة المكتسبة ما يأتي:
- انخفاض حرارة الجسم عن 95 درجة فهرنهايت (35 درجة مئوية)، وهي حالة تُسمى انخفاض الحرارة.
- انخفاض الكالسيوم، ويُعرف أيضًا بنقص كالسيوم الدم.
- انخفاض المغنيسيوم، ويُعرف أيضًا بنقص مغنسيوم الدم.
- انخفاض البوتاسيوم، ويُعرف أيضًا بنقص بوتاسيوم الدم.
- ورم في الغدة الكظرية لا يكون سرطانًا عادةً، ويُعرف بورم القواتم.
- سكتة دماغية أو نزف في الدماغ.
- قلة نشاط الغدة الدرقية، يُسمى كذلك قصور الدرقية.
عوامل الخطر
تشمل العوامل التي قد تزيد من خطر التعرض لمتلازمة فترة QT الطويلة ما يأتي:
- تاريخ مرضي مع توقف القلب.
- إصابة أحد الوالدين أو الإخوة أو الأبناء بمتلازمة فترة QT الطويلة.
- استخدام الأدوية المعروف أنها تُسبب متلازمة فترة QT الطويلة.
- الأشخاص الذين سُجِّلوا على أنهم إناث عند الولادة ويتناوَلون أدوية معينة للقلب.
- القيء أو الإسهال الشديدان، حيث يمكن أن يسببا حدوث تغييرات في معادن الجسم مثل البوتاسيوم.
- اضطرابات الشهية مثل فقدان الشهية العصبي، والتي تسبب أيضًا تغييرات في نسب معادن الجسم.
إذا كنت مصابة بمتلازمة فترة QT الطويلة وترغبين في الحمل، فأخبري اختصاصي الرعاية الصحية. سيفحصكِ فريق الرعاية بعناية أثناء الحمل للمساعدة في منع العوامل التي يمكن أن تؤدي إلى أعراض متلازمة فترة QT الطويلة.
المضاعفات
عادة، بعد نوبة متلازمة فترة QT الطويلة (LQTS)، يعود نظم القلب المنتظم. ولكن يمكن أن يحدث توقف القلب المفاجئ إذا لم يُصحح نظم القلب بسرعة. يمكن أن يعود نظم القلب إلى حالته الطبيعية من تلقاء نفسه. وفي بعض الأحيان، يكون العلاج ضروريًا لإعادة ضبط نظم القلب.
ويمكن أن تشمل مضاعفات متلازمة فترة QT الطويلة ما يأتي:
-
نقاط الالتواء. هذا هو معدل نبضات القلب السريع الذي يهدد الحياة. وتنبض الحجرتان السفليتان في القلب بشكل سريع ودون نظم. تقلّ كمية الدم التي يضخها القلب. ويؤدي نقص الدم الذي يصل إلى الدماغ إلى الإغماء المفاجئ، وغالبًا دون سابق إنذار.
إذا استمرت فترة QT لمدة طويلة، فقد تلي الإغماء نوبة صرع لكامل الجسم. وإذا لم يُصحح هذا النظم الخطير تلقائيًا، فسيتبع ذلك اضطراب النظم القلبي الذي يهدد الحياة ويُسمى الرجفان البُطيني.
- الرجفان البُطيني. يسبب هذا النوع من اضطرابات نبض القلب نبض حجرتي القلب السفليتين بسرعة كبيرة بحيث يرتجف القلب ويتوقف عن ضخ الدم. وما لم يُستخدَم الجهاز المُسمى مُزيل الرَّجَفان بسرعة لتصحيح نظم القلب، فقد يحدث ضرر في الدماغ والوفاة.
- توقف القلب المفاجئ. هو التوقف السريع وغير المتوقع لجميع أنشطة القلب. ترتبط متلازمة فترة QT الطويلة بتوقف القلب المفاجئ لدى الشباب الذين يبدون بصحة جيدة. وقد تكون متلازمة فترة QT الطويلة السبب الحقيقي لبعض الأحداث غير معروفة السبب لدى الأطفال والشباب مثل الإغماء غير معروف السبب أو الغرق أو نوبات الصرع.
يمكن أن يساعد العلاج الطبي المناسب وتغيير نمط الحياة على منع مضاعفات متلازمة فترة QT الطويلة.
الوقاية
لا توجد طريقة معروفة للوقاية من متلازمة فترة QT الطويلة الخلقية (LQTS). إذا كان أحد أفراد عائلتك مصابًا بمتلازمة فترة QT الطويلة، فاسأل اختصاصي الرعاية الصحية عما إذا كان الفحص الوراثي مناسبًا لك أم لا. ومع العلاج المناسب، يمكنك التحكم في نبضات القلب الخطيرة التي يمكن أن تؤدي إلى ظهور مضاعفات متلازمة فترة QT الطويلة ومنعها.
قد تساعدك الفحوصات الصحية المنتظمة والتواصل الجيد مع اختصاصي الرعاية الصحية أيضًا على الوقاية من الأسباب التي تؤدي إلى بعض أنواع متلازمة فترة QT الطويلة المكتسَبة. ومن المهم على نحو خاص الامتناع عن تناول الأدوية التي يمكن أن تؤثر في نظم القلب لديك وتسبب إطالة فترة QT.