Descripción general
Anatomía de la mama
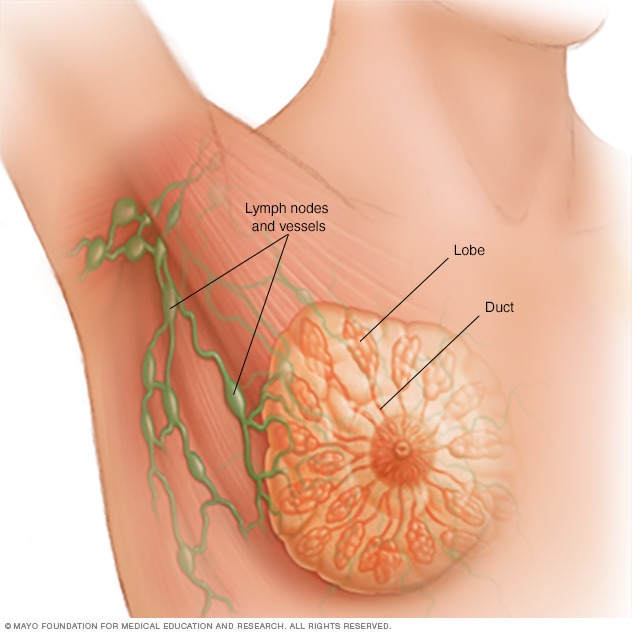
Anatomía de la mama
Cada mama contiene de 15 a 20 lóbulos de tejido glandular ubicados como los pétalos de una margarita. Los lóbulos se subdividen en lóbulos más pequeños que producen leche para amamantar. Los conductos, que son vías pequeñas de forma cilíndrica, llevan la leche a un reservorio que se encuentra justo debajo del pezón.
El cáncer de mama es un tipo de cáncer que comienza como una proliferación de células en el tejido mamario.
Después del cáncer de piel, el cáncer de mama es el tipo más común diagnosticado en mujeres en Estados Unidos. Sin embargo, este tipo de cáncer no solo se desarrolla en las mujeres. Todas las personas nacen con un poco de tejido mamario, por lo que cualquiera puede desarrollar cáncer de mama.
Las tasas de supervivencia del cáncer de mama están en aumento, y la cantidad de personas que fallecen a causa del cáncer de mama baja constantemente. En gran parte, esto se debe al amplio apoyo a la concientización sobre el cáncer de mama y la financiación de investigaciones relacionadas.
Los avances en los exámenes de detección del cáncer de mama les permiten a los profesionales de atención médica diagnosticar esta enfermedad más temprano, lo que aumenta las probabilidades de curarlo. Incluso cuando el cáncer de mama no se puede curar, existen muchos tratamientos para prolongar la vida. Los nuevos descubrimientos de las investigaciones sobre el cáncer de mama ayudan a los profesionales de atención médica a elegir los planes de tratamiento más eficaces.
Productos y servicios
Tipos
Síntomas
Cambios en los pezones
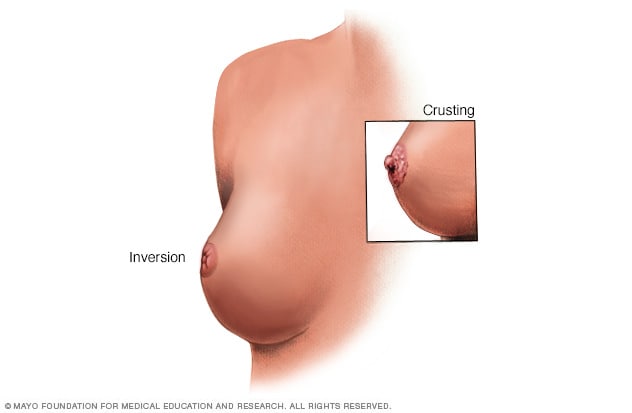
Cambios en los pezones
Los cambios en las mamas y los pezones pueden ser un signo de cáncer de mama. Programa una cita con un profesional de atención médica si notas algún cambio.
Los signos y síntomas del cáncer de mama pueden incluir los siguientes:
- Un bulto o área engrosada de la piel en la mama que se siente diferente del tejido que la rodea.
- Un pezón aplanado o hundido.
- Cambios en el color de la piel de la mama. En personas de piel blanca, la piel de la mama puede tener un color rosado o rojizo. En personas de piel morena o negra, la piel de la mama puede ser más oscura que la piel del pecho, o bien tener un color rojizo o morado.
- Cambio en el tamaño, la forma o el aspecto de una mama.
- Cambios en la piel sobre la mama, como piel con hoyuelos o con el aspecto de la cáscara de una naranja.
- Descamación, desprendimiento o formación de costras o escamas de la piel de la mama.
Cuándo consultar al médico
Si encuentras un bulto u observas otro cambio en tu mama, programa una cita con un médico o con otro profesional de atención médica. No esperes hasta el próximo mamograma para comprobar si el cambio observado es cáncer de mama. Informa cualquier cambio que notes en tus mamas, aunque un mamograma realizado recientemente haya mostrado que no tienes cáncer de mama.
Causas
Se desconoce la causa exacta de la mayoría de los tipos de cáncer de mama. Los investigadores han encontrado factores que aumentan el riesgo de tener cáncer de mama. Estos incluyen hormonas, el estilo de vida y factores ambientales. Sin embargo, no se sabe con exactitud por qué algunas personas que no presentan ningún factor de riesgo desarrollan cáncer y otras con factores de riesgo nunca lo desarrollan. Es posible que el cáncer de mama se desarrolle por una interacción compleja entre tu composición genética y tu entorno.
Los profesionales de atención médica saben que el cáncer de mama comienza cuando algo cambia el ADN de las células en el tejido mamario. El ADN de una célula contiene las instrucciones que le indican a esta qué debe hacer. En las células sanas, el ADN da las instrucciones para crecer y multiplicarse a un determinado ritmo. Las instrucciones también les indican a las células en qué momento deben morir. En el caso de las células cancerosas, los cambios en el ADN hacen que las instrucciones sean diferentes; por ejemplo, hacen que las células cancerosas se multipliquen a gran velocidad. De este modo, las células cancerosas siguen viviendo mientras que las células sanas mueren. Esto origina un exceso de células.
Las células cancerosas pueden formar una masa llamada tumor. El tumor puede crecer e invadir y destruir el tejido corporal sano. Con el tiempo, las células cancerosas pueden desprenderse y diseminarse a otras partes del cuerpo. Cuando el cáncer se disemina, se denomina cáncer metastásico.
A menudo, los cambios en el ADN que derivan en cáncer de mama se producen en las células que revisten los conductos mamarios. Estos conductos son vías diseñadas para transportar la leche al pezón. El cáncer de mama que comienza en los conductos se conoce como carcinoma ductal invasivo. El cáncer de mama también puede comenzar en las células de las glándulas mamarias. Estas glándulas, que reciben el nombre de lóbulos, están diseñadas para producir leche. El cáncer que se origina en los lóbulos se conoce como carcinoma lobulillar invasivo. Otras células en la mama pueden volverse cancerosas, aunque esto no es común.
Factores de riesgo
Algunos de los factores que pueden aumentar el riesgo de tener cáncer de mama son los siguientes:
- Antecedentes familiares de cáncer de mama. Si tu padre, madre, un hermano o una hermana, o un hijo o una hija tuvo cáncer de mama, el riesgo de que tengas cáncer de mama aumenta. El riesgo es más alto si tienes antecedentes familiares de cáncer de mama a temprana edad. También es más alto si varios familiares tienen cáncer de mama. Aun así, la mayoría de las personas diagnosticadas con cáncer de mama no tiene antecedentes familiares de la enfermedad.
- Antecedentes personales de cáncer de mama. Si tuviste cáncer en una mama, tienes más riesgo de desarrollar cáncer en la otra.
- Antecedentes personales de afecciones de las mamas. Determinadas afecciones de las mamas son marcadores de un riesgo más alto de desarrollar cáncer de mama. Estas afecciones incluyen carcinoma lobulillar in situ e hiperplasia atípica de la mama. Si te hicieron una biopsia de mama en la que se encontró alguna de estas afecciones, tienes un riesgo mayor de desarrollar cáncer de mama.
- Inicio de tu período menstrual a una edad temprana. Tener tu período por primera vez antes de los 12 años aumenta el riesgo de desarrollar cáncer de mama.
- Inicio de la menopausia a una edad avanzada. Tener la menopausia después de los 55 años aumenta el riesgo de desarrollar cáncer de mama.
- Ser mujer. Las mujeres son mucho más propensas que los hombres a desarrollar cáncer de mama. Todas las personas nacen con un poco de tejido mamario, por lo que cualquiera puede desarrollar cáncer de mama.
- Tejido mamario denso. El tejido mamario está compuesto por tejido graso y tejido denso. El tejido denso está formado por glándulas mamarias, conductos mamarios y tejido fibroso. Si tienes mamas densas, tienes más tejido denso que tejido graso. Tener mamas densas puede dificultar el diagnóstico de cáncer de mama en un mamograma. Si un mamograma muestra que tienes mamas densas, el riesgo de que desarrolles cáncer de mama es mayor. Habla con el equipo de atención médica acerca de otras pruebas que podrían hacerte, aparte de los mamogramas, para detectar el cáncer de mama.
- Consumo de alcohol. Consumir alcohol aumenta el riesgo de desarrollar cáncer de mama.
- Tener tu primer hijo a una edad avanzada. Dar a luz a tu primer hijo después de los 30 años puede aumentar el riesgo de desarrollar cáncer de mama.
- Nunca haber cursado un embarazo. Haber cursado un embarazo una vez o más disminuye el riesgo de desarrollar cáncer de mama, mientras que no haber cursado ninguno aumenta el riesgo.
- Edad avanzada. El riesgo de desarrollar cáncer de mama aumenta a medida que envejeces.
- Cambios hereditarios en el ADN que aumentan el riesgo de cáncer. Los hijos pueden heredar de los padres determinados cambios en el ADN que aumentan el riesgo de desarrollar cáncer de mama. Los cambios más conocidos se conocen como BRCA1 y BRCA2. Estos cambios pueden aumentar en gran medida el riesgo de que desarrolles cáncer de mama y otros tipos de cáncer, pero no todas las personas con estos cambios en el ADN padecen luego la enfermedad.
- Terapia hormonal en la menopausia. Tomar determinados medicamentos de terapia hormonal con el fin de controlar los síntomas de la menopausia puede aumentar el riesgo de desarrollar cáncer de mama. El riesgo se relaciona con los medicamentos de terapia hormonal que combinan estrógeno y progesterona. El riesgo disminuye cuando dejas de consumir estos medicamentos.
- Obesidad. Las personas con obesidad tienen un riesgo mayor de desarrollar cáncer de mama.
- Exposición a la radiación. Si te hicieron tratamientos con radiación en el pecho en la infancia o adolescencia, tu riesgo de desarrollar cáncer de mama es más alto.
Prevención
Medidas que puedes tomar para reducir el riesgo de tener cáncer de mama
Autoexamen de mama
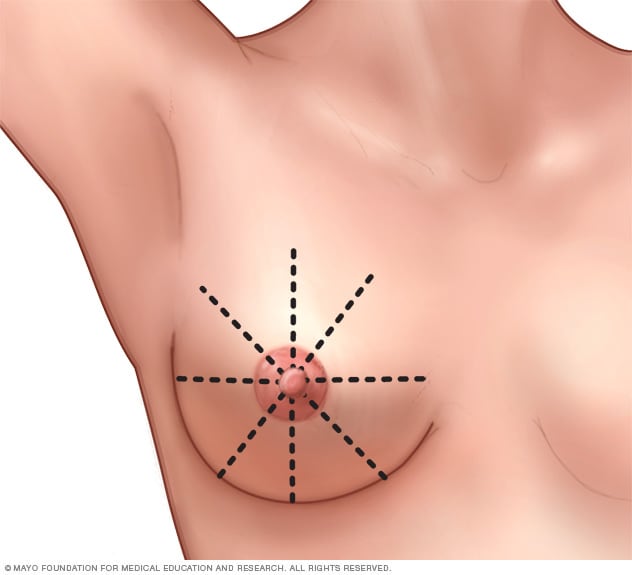
Autoexamen de mama
Para realizar un autoexamen de mamas para tomar conciencia, usa un acercamiento metódico que asegure que revises la mama entera. Por ejemplo, imagina que tus mamas se dividen en segmentos iguales, como porciones de un pastel, y desliza los dedos a lo largo de cada segmento hacia el centro, hacia el pezón.
Hacer cambios en tu vida diaria puede ayudar a reducir el riesgo de desarrollar cáncer de mama. Intenta hacer lo siguiente:
- Pregunta acerca de los exámenes de detección del cáncer de mama. Habla con el médico u otro profesional de atención médica sobre cuándo pueden comenzar a hacerte exámenes de detección del cáncer de mama. Pregunta acerca de los beneficios y los riesgos de los exámenes de detección. Juntos, pueden decidir cuáles son los exámenes de detección del cáncer de mama adecuados para ti.
-
Hazte autoexámenes para familiarizarte con tus mamas y conocer su estado. Puedes familiarizarte con tus mamas mediante el autoexamen, es decir, puedes inspeccionarlas ocasionalmente para conocer su estado. Si hay un cambio, un bulto o alguna anomalía nuevos en tus mamas, infórmaselo al profesional de atención médica de inmediato.
Conocer el estado de tus mamas no previene el cáncer de mama. Sin embargo, puede ayudarte a comprender el aspecto y la sensación al tacto de tus mamas. Esto podría aumentar las probabilidades de que notes algún cambio.
- Si bebes alcohol, hazlo con moderación. Si eliges beber alcohol, limita la cantidad que consumes a un solo trago por día. Para prevenir el cáncer de mama, no hay ninguna cantidad de alcohol que sea segura. Por ende, si te preocupa el riesgo de desarrollar cáncer de mama, puedes optar por no beber alcohol.
- Haz ejercicio la mayoría de los días de la semana. Ten como objetivo hacer 30 minutos de ejercicio casi todos los días de la semana. Si últimamente no has hecho actividad física, pregunta a un profesional de atención médica si puedes hacer ejercicio y comienza despacio.
-
Limita la terapia hormonal en la menopausia. La terapia hormonal combinada puede aumentar el riesgo de tener cáncer de mama. Habla con un profesional de atención médica acerca de los beneficios y los riesgos de esta terapia.
Algunas personas tienen síntomas durante la menopausia que causan malestar. Estas personas pueden determinar que los riesgos de la terapia hormonal son aceptables para sentir alivio. Para reducir el riesgo de cáncer de mama, utiliza la dosis de terapia hormonal más baja posible durante el período más corto posible.
- Mantén un peso saludable. Si tienes un peso saludable, mantenlo. Si necesitas perder peso, pregunta a un profesional de atención médica cómo hacerlo de manera saludable. Come menos calorías y aumenta de a poco la cantidad de ejercicio.
Medicamentos y operaciones para quienes presentan un alto riesgo de padecer cáncer de mama
Si presentas un alto riesgo de tener cáncer de mama, podrías considerar otras opciones para disminuir dicho riesgo. Puedes tener un alto riesgo si cuentas con antecedentes familiares de cáncer de mama. También, si tienes antecedentes de células precancerosas en el tejido mamario. Consulta sobre tu riesgo con el equipo de atención médica. Es probable que te brinden opciones para disminuirlo, como las siguientes:
-
Medicamentos preventivos. Utilizar medicamentos que bloquean el estrógeno puede disminuir el riesgo de tener cáncer de mama en aquellas personas que presentan un alto riesgo. Entre las opciones, se encuentran los medicamentos conocidos como moduladores selectivos de los receptores de estrógeno e inhibidores de la aromatasa. Estos también se utilizan como tratamiento de terapia hormonal contra el cáncer de mama.
Estos medicamentos pueden tener efectos secundarios. Por esta razón, solo se administran a aquellas personas que tienen un riesgo muy alto de sufrir cáncer de mama. Analiza los beneficios y los riesgos con el equipo de atención médica.
- Cirugía preventiva. Si presentas un riesgo muy alto de tener cáncer de mama, podrías considerar someterte a una cirugía para disminuir dicho riesgo. Una de las opciones puede ser la mastectomía profiláctica, que es la cirugía para extirpar las mamas. Otra es la ooforectomía profiláctica, que es la cirugía para extirpar los ovarios. Esta operación disminuye el riesgo de tener cáncer de mama y cáncer de ovario.
Más información