التشخيص
لتشخيص الجَنَف، قد يسأل اختصاصي الرعاية الصحية المعالج لطفلك عن سيرته المرَضية ومعدل نموه مؤخرًا. أثناء الفحص البدني، قد يطلب اختصاصي الرعاية الصحية أن يقف الطفل ثم ينحني إلى الأمام بثني الوَسَط مع إرخاء الذراعين. وهذا ليرى ما إذا كان جانب معين من القفص الصدري يبرز أكثر من الجانب الآخر.
قد يجري اختصاصي الرعاية الصحية أيضًا فحصًا للجهاز العصبي. يكشف هذا الفحص عمَّا يلي:
- ضعف العضلات.
- الخدر
- ردود الأفعال اللاإرادية (المنعكسات).
اختبارات التصوير الطبي
يمكن أن تؤكد فحوصات الأشعة السينية تشخيص الجَنَف وقياس درجة انحناء العمود الفقري. وعادةً يخضع الأطفال الذين لا يزالون في طور النمو لفحص بالأشعة السينية كل ستة أشهر لمعرفة ما إذا كان الانحناء يزداد سوءًا. قد يكون ذلك الإشعاع الناتج عن الأشعة السينية مصدر قلق.
لذا قد يقترح اختصاصي الرعاية الصحية استخدام نوع خاص من فحص الأشعة السينية تُستخدم فيه جرعات أقل بكثير من الإشعاع لتقليل هذا الخطر. وتقدم معظم المراكز الطبية المتخصصة في علاج الجَنَف هذا النوع من التصوير.
يُجري بعض الأطفال أشعة سينية على اليد لتقدير مقدار النمو الذي سيصلون إليه. وتُظهر الأشعة السينية لليد ما إذا كانت صفائح النمو مفتوحة ولا تزال في طور النمو.
وقد تكون هناك حاجة لإجراء تصوير بالرنين المغناطيسي إذا شك اختصاصي الرعاية الصحية في وجود حالة صحية كامنة تُسبب الجَنَف، مثل مشكلة في الحبل النخاعي. والتصوير بالرنين المغناطيسي لا يستخدم الإشعاع.
للمزيد من المعلومات
العلاج
يعتمد علاج الجنف على درجة الانحناء ومدى احتمال نمو الطفل أكثر من ذلك. وحتى الأطفال ذوو الانحناءات الطفيفة قد يحتاجون إلى فحوصات منتظمة لمراقبة تطور الانحناء مع النمو. أما المراهقون الأكبر سنًا الذين يعانون من انحناءات بسيطة، فعادةً لا يحتاجون إلى علاج.
في حين أن الانحناءات المتوسطة أو الكبيرة في العمود الفقري قد تتطلب علاجًا تقويميًا أو جراحيًا. وقد يعتمد ذلك على ما يلي:
- درجة نضج الهيكل العظمي للطفل. إذا توقفت عظام الطفل عن النمو، ينخفض خطر تفاقم الانحناء. وعليه، تكون للدعامات فعالية قصوى لدى الأطفال الذين لا تزال عظامهم في طور النمو النشط. ويمكن للطبيب تقييم درجة نضج العظام باستخدام الأشعة السينية على اليد.
- مقدار الانحناء. الانحناءات الكبيرة أكثر عرضة للتفاقم بمرور الوقت.
- المواليد الإناث. الإناث أكثر عرضة لتفاقم الانحناء مقارنة بالذكور.
الدعامات
دعامة جنف العمود الفقري
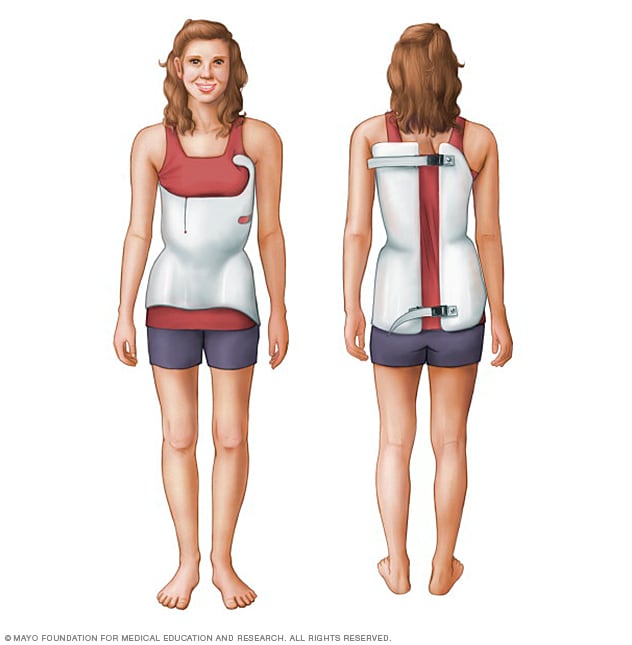
دعامة جنف العمود الفقري
صُممت هذه الدعامة النحيفة من مواد بلاستيكية. وتتشكل لتناسب الجسم.
قد يحتاج الأطفال المصابون بالجَنَف المتوسط والذين لا تزال عظامهم في مرحلة النمو إلى ارتداء دعامة. لا تُعالج الدعامة الجَنَف أو تصحح الانحناء في معظم الأحيان. لكنها قد تمنع الانحناء المتوسط من التفاقم.
النوع الأكثر شيوعًا من الدعامات مصنوع من البلاستيك. ويتكيف مع شكل الجسم. تُثبت هذه الدعامة تحت الإبطين وحول القفص الصدري وأسفل الظهر والوركين. ومن الصعب ملاحظتها تحت الملابس.
معظم الأطفال الذين يستخدمون الدعامة يرتدونها من 13 إلى 18 ساعة يوميًا. فكلما زادت مدة ارتداء الدعامة، زادت فعاليتها. يمكن للأطفال الذين يرتدون الدعامات المشاركة في معظم الأنشطة. وعند الحاجة، يمكن للأطفال خلع الدعامة للمشاركة في الألعاب الرياضية أو الأنشطة البدنية الأخرى.
بعض أنواع الدعامات مُصممة للارتداء أثناء الليل. وقد تكون مناسبة لأنواع معينة من الجَنَف.
قد لا يحتاج الأطفال الذين توقفت أجسامهم عن النمو إلى ارتداء الدعامة بعد ذلك. عادةً يتوقف الإناث عن النمو في سن 14 سنة. بينما يتوقف الذكور عن النمو في سن 16 سنة. لكن قد يختلف هذا العمر من شخص لآخر.
الجراحة
يمكن أن يزداد انحناء العمود الفقري سوءًا بمرور الوقت. ويحدث ذلك غالبًا لدى الأطفال الذين ما زالوا في طور النمو. بالنسبة إلى الانحناءات الكبيرة، قد يقترح اختصاصي الرعاية الصحية إجراء جراحة الجَنَف للمساعدة في تقويم الانحناء ومنع تفاقمه.
تشمل الخيارات الجراحية:
-
دمج الفقرات. في هذا الإجراء، يربط الجراحون من 6 إلى 12 عظمة من عظام العمود الفقري (الفقرات). وبعد الدمج، لا يمكن لتلك الفقرات التحرك من تلقاء نفسها. يضع الجرّاح قطعًا من العظم أو مادة شبيهة بالعظام بين الفقرات.
وتُجرى هذه الجراحة من خلال فتح شق في الجزء الخلفي من العمود الفقري. وتصبح المنطقة المدمجة من العمود الفقري التي جرى فيها علاج الجَنَف متيبسة. ويمكن لمعظم المرضى العودة إلى ممارسة الرياضة خلال 3 إلى 6 أشهر بعد الجراحة.
يضع الجرّاح قضبانًا معدنية ومسامير خاصة في الفقرات لتثبيت ذلك الجزء من العمود الفقري بشكل مستقيم وثابت. ويسمح ذلك بدمج العظم القديم مع المادة العظمية الجديدة.
- ربط الجسم الفقري. تُجرى هذه الجراحة من خلال فتح شقوق صغيرة. ويضع الجرّاحون مسامير بطول الحافة الخارجية لمنحنى العمود الفقري، ثم يُمررون وترًا قويًا عبر هذه المسامير. ويؤدي شد الوتر إلى استقامة العمود الفقري. ومع نمو الطفل، قد يستقيم العمود الفقري بشكل أكبر. ويتيح هذا الإجراء الطبي حركة العمود الفقري بشكل طبيعي.
-
قضبان النمو أو التمدد إذا تفاقم الجَنَف بسرعة في سن مبكرة، فيمكن للجراحين تثبيت قضيب أو قضيبين على طول العمود الفقري. وتتمدد هذه القضبان، فتزداد طولًا مع نمو الطفل.
بعض القضبان تتمدد من تلقاء نفسها. بينما توجد قضبان أخرى يمددها اختصاصي الرعاية الصحية كل 3 إلى 6 أشهر في العيادة باستخدام جهاز مغناطيسي يتحكم فيه عن بُعد. وهناك نوع قضبان آخر لا يُستخدم إلا نادرًا يحتاج إلى التمديد جراحيًا مرتين في السنة.
قد تشمل مضاعفات جراحة العمود الفقري العَدوى، أو تضرر الأعصاب في حالات نادرة. وقد يستمر العمود الفقري في الانحناء أعلى موضع الجراحة أو تحته.
للمزيد من المعلومات
للمزيد من المعلومات
التجارب السريرية
استكشِف دراسات مايو كلينك حول التطورات الجديدة في مجال العلاجات والتدخلات الطبية والاختبارات المستخدمة للوقاية من هذه الحالة الصحية وعلاجها وإدارتها.
نمط الحياة والعلاجات المنزلية
لا توجد أنشطة معروفة تُسبب الجنف أو تعالجه. ولا يستدعي الأمر عادةً تقييد الأنشطة اليومية لمعظم الأفراد المصابين بالجنف. فحمل حقيبة ظهر ثقيلة لا يسبب الجنف.
ومع ذلك، قد تُسهم ممارسة التمارين أو الألعاب الرياضية في تحسين الصحة العامة والسلامة. كما أن اتباع نظام غذائي صحي ومتوازن يحتوي على كمية كافية من الكالسيوم وفيتامين D يساعد في تحسين صحة العظام. بالإضافة إلى ذلك، قد يُفيد العلاج الطبيعي في تقوية عضلات الظهر، وتخفيف الآلام المصاحبة، وتحسين هيئة الجسم.
الطب البديل
لا تشير الدراسات إلى أن العلاجات التالية للجَنَف تفيد في إصلاح انحناء الظهر:
- إجراء يستخدم قوة متحكمًا فيها لتحريك المفصل خارج نطاق حركته، ويسمى هذا الإجراء تقويم العمود الفقري.
- الدعامات اللينة.
- التنبيه الكهربائي للعضلات.
- المكمّلات الغذائية.
التأقلم والدعم
قد يواجه المراهقون صعوبات في التكيف مع الجنف، إذ يمرون خلال هذه المرحلة العمرية بتغيرات جسدية متعددة وتحديات نفسية واجتماعية معقدة. وقد يؤدي تشخيص الإصابة بالجنف إلى تفاقم حالة القلق والضغط النفسي لديهم.
إن وجود أصدقاء مهتمين قد يساعد الطفلَ أو المراهقَ على التكيف مع الجنف أو العلاج التقويمي أو الجراحي. لذا شجع طفلك على التحدث إلى أصدقائه أو طلب الدعم منهم.
كما يمكن الاستفادة من الانضمام إلى مجموعات الدعم المخصصة للآباء والأطفال المصابين بالجنف. توفر هذه المجموعات بيئة داعمة تتيح للأعضاء تبادل الخبرات والنصائح العملية، وإقامة شبكة تواصل مع أُسر أخرى تواجه تحديات مماثلة لتلك التي تواجهها أنت وطفلك.
الاستعداد لموعدك
يمكن أن يُجري فريق الرعاية الصحية المتابع لحالة الطفل فحوصًا للتحقق من الإصابة بالجَنَف أثناء إحدى زيارات الفحص الروتيني لصحة الطفل. وتُجري عدة مدارس برامج فحص لاكتشاف حالات الجَنَف. قد يُظهر الفحص البدني قبل الانضمام إلى إحدى الرياضات الإصابة بالجَنَف.
إذا أخبرك أحد الأشخاص أن طفلك قد يكون مصابًا بالجَنَف، فمن المهم مراجعة الطبيب لتأكيد التشخيص أو نفيه. وقد يحيلك الطبيب إلى اختصاصي في علاج الأطفال المصابين بالجَنَف، الذي يُعرف بجرّاح تقويم العظام للأطفال.
ما يمكنك فعله
قبل الموعد المحدد، يمكنك إعداد قائمة تشمل ما يلي:
- تفاصيل أي أعراض تظهر على طفلك، ووقت بدء ظهورها.
- السيرة المرَضية لطفلك.
- السيرة المرَضية لعائلتك.
- الأسئلة التي ترغب في طرحها على فريق الرعاية الصحية.
ما الذي تتوقعه من طبيبك
قد يطرح عليك فريق الرعاية الصحية بعض الأسئلة مثل:
- هل تُسبب أعراض طفلك ألمًا؟
- هل طفلك مصاب بمشكلات في التنفس؟
- هل سبق أن تلقى أحد أفراد العائلة علاجًا للجنف؟
- هل زاد نمو طفلك بسرعة خلال الأشهر الستة الماضية؟
- هل بدأت دورة الحيض لدى طفلتك؟ متى بدأ ظهور الأعراض؟