نظرة عامة
الداء البطني
الداء البطني
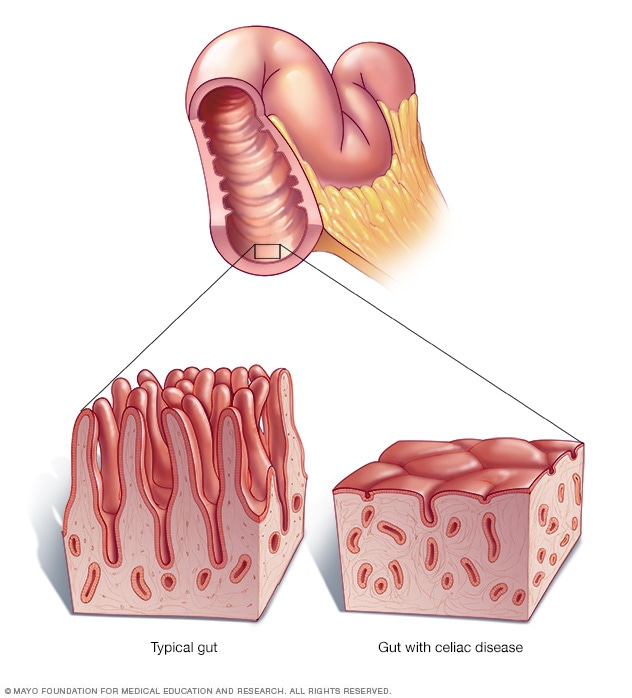
الأمعاء الدقيقة مبطنة بنتوءات صغيرة تشبه الشعيرات تسمى الزغابات، وتمتص هذه الزغابات السكريات والدهون والبروتينات والفيتامينات والمعادن وغيرها من العناصر الغذائية الأخرى من الطعام الذي تتناوله. ويؤدي تعرض المصابين بالداء البطني للغلوتين إلى تضرر الزغابات، ما يجعل الجسم غير قادر على امتصاص العناصر الغذائية الضرورية للصحة والنمو.
الداء البطني مرض مناعي ذاتي يتفاعل فيه جهاز المناعة مع الغلوتين، ما قد يؤدي أحيانًا إلى إلحاق الضرر بالأمعاء الدقيقة. والغلوتين بروتين موجود في الأطعمة التي تحتوي على القمح أو الشعير أو الجاودار.
إذا كنت مصابًا بالداء البطني، فإن تناوُل الغلوتين يُسبب حدوث استجابة مناعية لبروتين الغلوتين في الأمعاء الدقيقة. ويمكن أن تؤدي هذه الاستجابة بمرور الوقت إلى حدوث ضرر ببطانة الأمعاء الدقيقة ومنعها من امتصاص العناصر المغذية. وتُعرف هذه الحالة بسوء الامتصاص.
ويسبب الضرر المعوي غالبًا أعراضًا، مثل الإسهال أو التعب أو فقدان الوزن أو الانتفاخ أو فقر الدم. ويمكن أن يؤدي أيضًا إلى مضاعفات خطيرة في حال عدم علاجه أو السيطرة عليه. كما يمكن أن يُؤثِّر سوء الامتصاص لدى الأطفال على نموهم وتطوُّرهم، فضلًا عن تسببه في ظهور أعراض مَعدية مَعوية.
لا يوجد علاج شافٍ محدد للداء البطني، ولكن يُمكن أن يساعد اتباع نظام غذائي صارم خالٍ من الغلوتين في علاج الأعراض وتعافي الأمعاء لدى معظم الأشخاص.
الأعراض
قد تتفاوت أعراض الداء البطني تفاوتًا كبيرًا. وقد تختلف لدى الأطفال عنها لدى البالغين. تشمل الأعراض الهضمية لدى البالغين ما يلي:
- الإسهال.
- الإرهاق.
- نقصان الوزن.
- الانتفاخ والغازات.
- ألم البطن.
- الغثيان والقيء.
- الإمساك.
ومع ذلك، يتعرض أغلب البالغين المصابين بالداء البطني لأعراض غير مرتبطة بالجهاز الهضمي، ومن بينها:
- فقر الدم، وغالبًا يكون ناتجًا عن نقص الحديد بسبب سوء امتصاصه في الجسم.
- فقدان كثافة العظام -المُسمى هشاشة العظام- أو لين العظام.
- طفح جلدي مثير للحكة ومسبب للبثور، يُسمى التهاب الجلد الهربسي الشكل.
- قُرَح الفم.
- الصداع والإرهاق.
- إصابة الجهاز العصبي، بما في ذلك تنميل ووخز في القدمين واليدين، والإصابة بمشكلات محتملة في التوازن، وضعف الإدراك.
- آلام المفاصل.
- تدهور وظائف الطحال، المسمى قصور الطحال.
- ارتفاع إنزيمات الكبد.
الأطفال
يكون الأطفال المصابون بالداء البطني أكثر عرضة لمشكلات هضمية مقارنة بالبالغين، وتشمل تلك المشكلات:
- الغثيان والقيء.
- الإسهال المزمن.
- انتفاخ البطن.
- الإمساك.
- الغازات.
- براز شاحب كريه الرائحة.
قد يُسبب عدم القدرة على امتصاص العناصر المغذية ما يلي:
- قصور النمو لدى الرُّضع.
- تلف مينا الأسنان.
- نقصان الوزن.
- فقر الدم.
- سهولة الاستثارة.
- قِصر القامة.
- تأخُّر البلوغ.
- أعراض عصبية؛ من بينها اضطراب نقص الانتباه مع فرط النشاط، وصعوبات التعلُّم، ونوبات الصداع، ونقص التناسُق العضلي ونوبات الصرع.
التهاب الجلد البثوري
يُمكن أن يسبب عدم تحمل الغلوتين هذا المرض الجلدي المصحوب بحكة جلدية وبثور. ويظهر الطفح الجلدي عادةً على المرفقين أو الركبتين أو الجذع أو فروة الرأس أو الألْيَتَيْن. يرتبط هذا الاضطراب غالبًا بتغيرات في بطانة الأمعاء الدقيقة مثله مثل الداء البطني. ومع ذلك، قد لا يسبب التهاب الجلد الهربسي الشكل أعراضًا هضمية.
يعالج اختصاصيو الرعاية الصحية هذه الحالة باتباع نظام غذائي خالٍ من الغلوتين، أو باستخدام الأدوية، أو كليهما للسيطرة على الطفح الجلدي.
متى تزور الطبيب؟
من الضروري استشارة الطبيب إذا أصبت بإسهال أو عسر هضم لفترة تزيد على أسبوعين. وكذلك تجب استشارة طبيب الأطفال إذا كان طفلك:
- شاحبًا.
- سريع الانفعال.
- لديه مشكلات في النمو.
- لديه بطنه منتفخ.
- لديه براز متكتل كريه الرائحة.
احرص على استشارة الطبيب قبل البدء في اتباع نظام غذائي خالٍ من الغلوتين. فإذا توقفت عن تناول الغلوتين أو حتى قللت من مقدار استهلاكه قبل إجراء فحص الداء البطني، فمن الممكن أن تتغير نتائج الفحص.
يكون الداء البطني متوارثًا بين أفراد العائلة عادةً. فإذا كان أحد أفراد العائلة مصابًا بهذا الداء، فاستشر الطبيب لمعرفة ما إذا كنت بحاجة إلى الخضوع للفحص. كذلك استفسر من الطبيب بشأن إجراء هذا الفحص إن كانت لديك أو لدى غيرك من أفراد العائلة أي عوامل خطورة مرتبطة بالإصابة بالداء البطني، مثل داء السكري من النوع الأول.
الأسباب
يمكن أن تسهم جينات الشخص، إلى جانب تناول الطعام الذي يحتوي على الغلوتين وعوامل أخرى، في الإصابة بالداء البطني. ومع ذلك، فإن السبب الدقيق غير معروف. قد تسهم ممارسات إرضاع الأطفال وعدوى الجهاز الهضمي وبكتيريا الأمعاء أيضًا في الإصابة بهذا الداء، لكن لم تثبُت هذه الأسباب. في بعض الأحيان، ينشط الداء البطني بعد الخضوع لجراحة أو بعد الحمل أو الولادة أو الإصابة بعدوى فيروسية أو بسبب الضغط النفسي الشديد.
عندما يتفاعل الجهاز المناعي للجسم بشكل مفرط مع الغلوتين الموجود بالطعام فإن هذا التفاعل يتلف النتوءات الشعرية الصغيرة، التي تسمي الزغابات، التي تبطّن الأمعاء الدقيقة. تمتص الزغابات الفيتامينات والمعادن والعناصر المغذية الأخرى من الطعام الذي تأكله. وفي حال تضرر الزغابات، فلن تحصل على ما يكفيك من العناصر المغذية، بغض النظر عن مقدار ما تتناوله.
عوامل الخطر
الداء البطني أكثر شيوعًا عادةً لدى الأشخاص الذين لديهم:
- أفراد في عائلتهم مصابون بالداء البطني أو التهاب الجلد الهربسي الشكل.
- داء السكري من النوع الأول.
- متلازمة داون أو متلازمة ويليام أو متلازمة تيرنر.
- مرض الغدة الدرقية المناعي الذاتي.
- التهاب القولون المجهري.
- داء أديسون.
المضاعفات
قد يؤدي الداء البطني المتروك دون علاج إلى ما يلي:
- سوء التغذية. يحدث ذلك عندما لا تتمكن أمعائك الدقيقة من امتصاص كميات كافية من العناصر المغذية. يمكن أن يؤدي سوء التغذية إلى الإصابة بفقر الدم وفقدان الوزن. ويمكن أن يسبب سوء التغذية عند الأطفال بطء النمو وقصر القامة.
- وهن العظام. يمكن أن يؤدي سوء امتصاص الكالسيوم وفيتامين D لدى الأطفال إلى ضعف العظام، (لين العظام أو الكساح). أما عند البالغين، فقد تسبب هذه المشكلة فقدان كثافة العظام (قلة العظم أو هشاشة العظام).
- ضعف الخصوبة والإجهاض التلقائي. قد يُسهم سوء امتصاص الكالسيوم وفيتامين D في حدوث مشكلات الإنجاب.
- عدم تحمل اللاكتوز. يمكن أن يُسبب تلف الأمعاء الدقيقة ألمًا في البطن وإسهالاً بعد تناول أو شرب مشتقات الحليب التي تحتوي على اللاكتوز. وبمجرد شفاء الأمعاء، قد تصبح قادرًا على تحمل تناول مشتقات الحليب مرة أخرى.
- السرطان. الأشخاص المصابون بالداء البطني ممن لا يتبعون نظامًا غذائيًا خاليًا من الغلوتين معرضون بدرجة أكبر للإصابة بأنواع عديدة من السرطان، ومنها اللمفومة المعوية وسرطان الأمعاء الدقيقة.
- أمراض الجهاز العصبي. قد يُصاب بعض الأشخاص المصابين بالداء البطني بحالات مرَضية أخرى، مثل نوبات صرع أو مرض عصبي يؤثر في اليدين والقدمين (الاعتلال العصبي الطرفي).
الداء البطني غير المستجيب
لا تحدث لدى بعض المصابين بالداء البطني استجابة لما يعتبرونه نظامًا غذائيًا خاليًا من الغلوتين. غالبًا تحدث الإصابة بالداء البطني غير المستجيب بسبب احتواء النظام الغذائي على الغلوتين. لذا يُمكن أن يُساعدكَ العمل مع اختصاصي النُّظم الغذائية في تعلُّم كيفية تجنُّب الغلوتين بجميع أشكاله.
قد يصاب مرضى الداء البطني غير المستجيب بما يلي:
- فرط نمو البكتيريا في الأمعاء الدقيقة.
- التهاب القولون المجهري.
- ضعف وظائف البنكرياس، ويُعرف بقصور البنكرياس.
- متلازمة القولون المتهيج.
- صعوبة في هضم السكر الموجود في مشتقات الحليب (اللاكتوز) أو سكر المائدة (السكروز) أو أحد أنواع السكر الموجودة في عسل النحل والفواكه (الفركتوز).
- لا يستجيب الداء البطني المستعصي في واقع الأمر للنظام الغذائي الخالي من الغلوتين.
الداء البطني المستعصي
في حالات نادرة، لا تستجيب الإصابة المعوية الناتجة عن الداء البطني لاتباع نظام غذائي صارم خالٍ من الغلوتين. ويعرف ذلك بالداء البطني المستعصي. في حال استمرار الأعراض لديك بعد اتباع نظام غذائي خالٍ من الغلوتين لمدة 6 أشهر إلى عام، تجب استشارة فريق الرعاية الصحية لمعرفة ما إذا كان يلزم إجراء فحوصات أخرى للكشف عن أسباب هذه الأعراض.