نظرة عامة
بكتيريا المطثية العسيرة بكتيريا تسبب عَدوى في القولون، وهو أطول جزء من الأمعاء الغليظة. ويمكن أن تتراوح الأعراض بين الإصابة بإسهال وحتى حدوث ضرر بالقولون يهدد الحياة. وتُعرف هذه البكتيريا اختصارًا عادةً باسم C. difficile أو C. diff.
غالبًا تحدث الإصابة بالمطثية العسيرة بعد استخدام أدوية المضادات الحيوية. وتصيب في الغالب البالغين الأكبر سنًا المقيمين في المستشفيات أو في أماكن الرعاية طويلة الأجل. قد تحدث الإصابة بعَدوى المطثية العسيرة أيضًا للأشخاص غير المقيمين في المستشفيات أو أماكن الرعاية. وتصيب بعض سلالات البكتيريا التي يمكن أن تسبب عَدوى خطيرة الشباب على الأرجح.
كانت البكتيريا تُعرف باسم كلوستريديوم ديفيسيل.
المنتجات والخدمات
الأعراض
تبدأ الأعراض غالبًا خلال مدة من 5 إلى 10 أيام بعد بدء تلقي المضاد الحيوي. إلا أنها يمكن أن تظهر فورًا في اليوم الأول أو خلال فترة تصل إلى ثلاثة أشهر من تلقيه.
حالات العدوى من الخفيفة إلى المعتدلة
تتضمن أكثر الأعراض شيوعًا لعدوى المطثية العسيرة البسيطة والمتوسطة الآتي:
- إسهال مائي ثلاث مرات أو أكثر في اليوم لأكثر من يوم واحد.
- تقلصات خفيفة في البطن مصحوبة بإيلام (مضض).
عدوى شديدة
كثيرًا ما يتعرض المصابون بعدوى المطثية العسيرة الشديدة لفقدان الكثير من سوائل الجسم، وهي حالة تُعرف بالجفاف. وقد يحتاجون إلى تلقي علاج للجفاف في المستشفى. يمكن أن تؤدي عدوى المطثية العسيرة إلى التهاب القولون. وتُشكل أحيانًا بقعًا من الأنسجة التي يمكن أن تنزف أو تُفرز صديدًا. ومن أعراض العدوى الشديدة:
- الإسهال المائي من 10 إلى 15 مرة في اليوم.
- تقلصات وآلام قد تكون شديدة في البطن.
- زيادة سرعة القلب.
- فقدان السوائل، ويُسمى الجفاف.
- الحُمّى.
- الغثيان.
- زيادة عدد خلايا الدم البيضاء.
- الفشل الكلوي.
- فقدان الشهية.
- انتفاخ البطن.
- نقصان الوزن.
- البراز المصحوب بالصديد أو الدم.
يمكن أن تؤدي عدوى المطثية العسيرة الشديدة والمفاجئة إلى التهاب القولون وتضخمه، الذي يُعرف بتضخم القولون السُّمّي. وقد يسبب ذلك حالة تُسمى الإنتان تؤدي فيها استجابة الجسم للعدوى إلى إتلاف أنسجته. يدخل الأشخاص الذين يعانون من تضخم القولون السمّي أو الإنتان إلى وحدة العناية المركزة في المستشفى. إلا أن تضخم القولون السمّي والإنتان ليسا شائعين في عدوى المطثية العسيرة.
متى تزور الطبيب
يُصاب بعض الأشخاص بليونة البراز أثناء العلاج بالمضادات الحيوية أو بعد فترة قصيرة من العلاج بها. وقد يكون السبب وراء ذلك عدوى المطثية العسيرة. حدد موعدًا طبيًا، في حال ظهور الأعراض الآتية:
- براز سائل لثلاث مرات أو أكثر في اليوم.
- استمرار الأعراض لأكثر من يومين.
- الإصابة بحمى جديدة.
- تقلصات أو ألم شديد في البطن.
- دم في البراز.
الأسباب
القولون والمستقيم
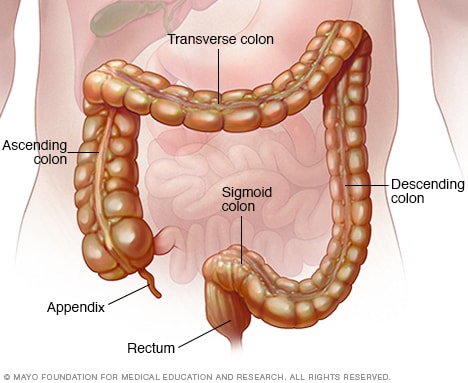
القولون والمستقيم
القولون، ويُطلَق عليه أيضًا اسم الأمعاء الغليظة، عضو طويل يشبه الأنبوب موجود في البطن. يحمل القولون الفضلات ليطردها خارج الجسم. ويشكل المستقيم آخر عدة سنتيمترات من الأمعاء الغليظة.
تدخل المطثية العسيرة الجسم عبر الفم. وتستطيع البدء في التكاثر في الأمعاء الدقيقة. عندما تصل إلى جزء الأمعاء الغليظة، المعروف بالقولون، يمكن أن تفرز البكتيريا سمومًا تلحق الضرر بالأنسجة. وتدمر هذه السموم الخلايا وتتسبب في الإصابة بالإسهال.
لا تكون هذه البكتيريا نشطة خارج القولون. ويمكنها العيش لفترات طويلة في الأماكن الآتية:
- البراز البشري أو الحيواني.
- الأسطح الداخلية للغرف.
- الأيدي الملوثة.
- التربة.
- الماء.
- الطعام، بما في ذلك اللحوم.
عندما تسلك البكتيريا طريقها مرة أخرى داخل الجهاز الهضمي للإنسان، فإنها تنشط مجددًا وتسبب الإصابة بالعدوى. ونظرًا إلى أن المطثية العسيرة يمكنها العيش خارج الجسم، فإنها تنتشر بسهولة. ويساعد عدم غسل الأيدي أو عدم الاهتمام بالنظافة على سهولة انتشارها.
يحمل بعض الأشخاص بكتيريا المطثية العسيرة في أمعائهم ولكنهم لا يصابون بالمرض بسببها مطلقًا. وهؤلاء الأشخاص حاملون للبكتيريا، ويمكنهم نشر العدوى دون أن يتعرضوا للإصابة بالمرض.
عوامل الخطر
أُصيب الأشخاص الذين لم يكن لديهم أي عوامل خطورة معروفة بالمطثية العسيرة. ومع ذلك توجد بعض العوامل التي تزيد من خطر التعرض للإصابة.
تناوُل المضادات الحيوية أو أدوية أخرى
تعيش في الأمعاء مجموعة كبيرة من البكتيريا. والكثير منها يساعد على حماية الجسد من العَدوى. كثيرًا ما تدمر المضادات الحيوية التي تعالج العدوي بعضَ البكتيريا النافعة في الجسم إلى جانب القضاء على البكتيريا المسببة للعدوى.
وعند عدم وجود البكتيريا النافعة بكمية كافية للسيطرة على المطثية العسيرة، يمكن أن تنمو نموًا سريعًا خارجًا عن السيطرة. يمكن أن يسبب أي مضاد حيوي الإصابة بعدوى المطثية العسيرة. ولكن من المضادات الحيوية التي تؤدي عادة إلى الإصابة بعدوى المطثية العسيرة:
- الكليندامايسين.
- مركبات السيفالوسبورين.
- البنسيلين.
- الفلوروكينولونات.
تناول أحد مثبطات مضخة البروتون، وهو نوع من الأدوية المستخدمة لتقليل حمض المعدة، يمكنه أن يزيد أيضًا من احتمالات الإصابة بعدوى المطثية العسيرة.
الإقامة في أماكن الرعاية الصحية
تحدث معظم حالات عدوى المطثية العسيرة لدى الأشخاص المقيمين في أماكن الرعاية الصحية أو أقاموا فيها في وقت قريب. وتتضمن أماكن الرعاية الصحية المستشفيات ودور رعاية المسنين ومرافق الرعاية طويلة الأمد. فهذه الأماكن تنتشر فيها الجراثيم بسهولة ويشيع استخدام المضادات الحيوية بين المقيمين بها وتتعرض صحتهم لخطر الإصابة بالعَدوى. تنتشر المطثية العسيرة في المستشفيات ودور رعاية المسنين عن طريق:
- الأيدي.
- مقابض العربات.
- حواجز الأسرّة.
- الطاولات المجاورة للأسرّة.
- المراحيض والأحواض.
- السماعات الطبية أو مقاييس الحرارة أو غيرها من الأدوات الطبية.
- الهواتف.
- أجهزة التحكم عن بُعد.
الإصابة بمرض خطير أو إجراء عملية طبية
تزيد حالات أو إجراءات طبية معينة من احتمالات الإصابة بعَدوى المطثية العسيرة ومنها:
- مرض الأمعاء الالتهابي.
- ضعف الجهاز المناعي بسبب الإصابة بحالة طبية أو تلقي علاج مثل العلاج الكيميائي.
- مرض الكلى المزمن.
- الإجراءات في السبيل الهضمي.
- الجراحات الأخرى في منطقة المعدة.
عوامل الخطر الأخرى
تقدم السن أحد عوامل الخطر. في إحدى الدراسات، كان خطر الإصابة بعدوى المطثية العسيرة أكبر 10 أضعاف بالنسبة إلى الأشخاص الذين تبلغ أعمارهم 65 عامًا أو أكبر مقارنة بالأشخاص الأصغر سنًا.
تزيد الإصابة بعدوى المطثية العسيرة احتمالية التعرض للعدوى مرة أخرى. كما يزداد خطر الإصابة مع كل عَدوى.
المضاعفات
تشمل مضاعفات عَدوى المطثية العسيرة ما يلي:
- فقدان السوائل (الجفاف). يمكن أن يؤدي الإسهال الشديد إلى فقدان كبير للسوائل والمعادن التي تُسمى الكهارل. ويواجه الجسم صعوبة في أداء وظائفه كما ينبغي. ويؤدي ذلك إلى هبوط مستويات ضغط الدم لدرجة الخطورة.
- الفشل الكلوي. في بعض الحالات، قد يحدث الجفاف بسرعة كبيرة بحيث تتوقف الكلى عن العمل، والذي يُعرَف بالفشل الكلوي.
تضخم القولون السمّي. في هذه الحالة النادرة، لا يستطيع القولون التخلص من الغاز والبراز. وهذا يؤدي إلى تضخمه، والذي يُعرف بتضخم القولون. وإذا لم يُعالج، يمكن أن ينفجر القولون.
وقد تدخل البكتيريا مجرى الدم. ربما يكون تضخم القولون السمّي مميتًا. لذا يحتاج إلى جراحة طارئة.
- ثقب في الأمعاء الغليظة، المعروف بانثقاب الأمعاء. تنتج هذه الحالة النادرة عن وجود ضرر في بطانة القولون أو تحدث بعد الإصابة بتضخم القولون السمّي. وقد تؤدي البكتيريا المتسربة من القولون إلى المنطقة المجوفة في منتصف الجسم، والتي تُسمى تجويف البطن إلى عَدوى مهددة للحياة تُسمى التهاب الصفاق.
- الوفاة. يمكن للعَدوى بالمطثية العسيرة الخطيرة أن تصبح مميتة بسرعة إذا لم تُعالَج على الفور. أما حالات العدوى الخفيفة إلى المتوسطة فنادرًا ما تسبب الوفاة.
الوقاية
تجنب تناوُل المضادات الحيوية إن لم تكن بحاجة إليها، من أجل الوقاية من الإصابة بالمطثية العسيرة. في بعض الأحيان، قد تُصرف المضادات الحيوية بوصفة طبية لعلاج حالات لا تسببها البكتيريا، مثل الأمراض الفيروسية. حيث إن المضادات الحيوية لا تفيد في علاج حالات العَدوى التي تسببها الفيروسات.
ولكن إذا استدعت حالتك تناول مضاد حيوي، فاسأل عن إمكانية الحصول على وصفة طبية لصرف أحد الأدوية التي تؤخذ لفترة قصيرة أو مضاد حيوي محدود المجال. وذلك لأن المضادات الحيوية محدودة المجال تستهدف عددًا محدودًا من أنواع البكتيريا. ومن المستبعد إلى حد كبير أن تؤثر في البكتيريا النافعة.
للمساعدة على منع انتشار عَدوى المطثية العسيرة، تتبع المستشفيات وغيرها من مرافق الرعاية الصحية قواعد صارمة لمكافحة حالات العَدوى. إذا كان لديك شخص عزيز في أحد المستشفيات أو دور رعاية المُسنين، فينبغي لك اتباع القواعد. ولا تتردد في طرح الأسئلة إذا لاحظت عدم اتباع مقدمي الرعاية أو غيرهم للقواعد.
تشمل التدابير اللازمة للوقاية من المطثية العسيرة:
غسل اليدين. يجب على العاملين في مجال الرعاية الصحية المحافظة على نظافة اليدين قبل علاج كل شخص يتلقى الرعاية وبعده. وفي حال تفشي عدوى المطثية العسيرة، يُفضل استخدام الصابون والماء الدافئ لتنظيف اليدين. حيث لا تقضي المطهرات الكحولية لليدين على أبواغ عدوى المطثية العسيرة.
يجب على زوار مرافق الرعاية الصحية أيضًا غسل أيديهم بالصابون والماء الدافئ قبل وبعد مغادرة الغرفة أو استخدام الحمام.
- احتياطات العدوى بالملامسة. يُخصَّص للمريض الذين يدخل المستشفى بعدوى المطثية العسيرة غرفة بمفرده، أو يتشارك غرفة مع مريض آخر مصاب بالمرض نفسه. ويرتدي موظفو المستشفى والزوار القفازات التي تستعمل لمرة واحدة، وأردية العزل أثناء وجودهم داخل غرفة المريض.
- التنظيف الشامل. في مرافق الرعاية الصحية، يجب تطهير جميع الأسطح بعناية باستخدام منتج يحتوي على الكلور المبيِّض. يمكن أن تبقى أبواغ عدوى المطثية العسيرة على قيد الحياة بعد استخدام منتجات التنظيف التي لا تحتوي على مُبيضات.