Descripción general
Clostridioides difficile es una bacteria que causa una infección del colon, la parte más larga del intestino grueso. Los síntomas pueden incluir desde diarrea hasta daños en el colon potencialmente mortales. La bacteria suele denominarse C. difficile o C. diff.
La enfermedad por C. difficile suele aparecer después del uso de antibióticos. Afecta sobre todo a personas mayores en hospitales o en centros de cuidado a largo plazo. Las personas que no se encuentran en entornos de atención médica u hospitales también pueden contraer la infección por C. difficile. Algunas cepas de la bacteria que pueden causar infecciones graves son más propensas a afectar a personas jóvenes.
La bacteria solía llamarse Clostridium difficile.
Productos y servicios
Síntomas
Los síntomas suelen aparecer entre cinco y diez días después de empezar a tomar un antibiótico. Pero los síntomas pueden aparecer desde el primer día o hasta tres meses después.
Infección leve a moderada
Los síntomas más comunes de la infección por C. difficile de leve a moderada son:
- Diarrea acuosa tres o más veces al día durante más de un día.
- Leves calambres en el vientre y sensibilidad.
Infección grave
Las personas que padecen una infección grave por C. difficile tienden a perder demasiado fluido corporal, una afección denominada deshidratación. Podrían necesitar tratamiento en un hospital por deshidratación. La infección por C. difficile puede ocasionar la inflamación del colon. A veces puede formar parches de tejido en carne viva que pueden sangrar o producir pus. Los síntomas de una infección grave incluyen:
- Diarrea acuosa de 10 a 15 veces al día.
- Calambres y dolor en el vientre, que pueden ser intensos.
- Frecuencia cardíaca acelerada.
- Pérdida de líquidos, llamada deshidratación.
- Fiebre.
- Náuseas.
- Aumento del recuento de glóbulos blancos.
- Insuficiencia renal.
- Pérdida de apetito.
- Abdomen hinchado.
- Pérdida de peso.
- Sangre o pus en las heces.
La infección por C. difficile grave y repentina puede ocasionar la inflamación y el aumento de tamaño del colon, lo que se denomina megacolon tóxico. Además, puede causar una afección denominada septicemia, en la que la respuesta del organismo a una infección daña sus propios tejidos. Las personas que padecen megacolon tóxico o septicemia ingresan en una unidad de cuidados intensivos del hospital. Pero el megacolon tóxico y la septicemia no son frecuentes en una infección por C. difficile.
Cuándo consultar con el médico
Algunas personas tienen heces blandas durante o poco después de la terapia antibiótica. Puede deberse a una infección por C. difficile. Pide cita con el médico si tienes:
- Tres o más deposiciones acuosas al día.
- Síntomas que duran más de dos días.
- Una nueva fiebre.
- Dolor abdominal intenso o calambres.
- Presencia de sangre en las heces.
Causas
Colon y recto
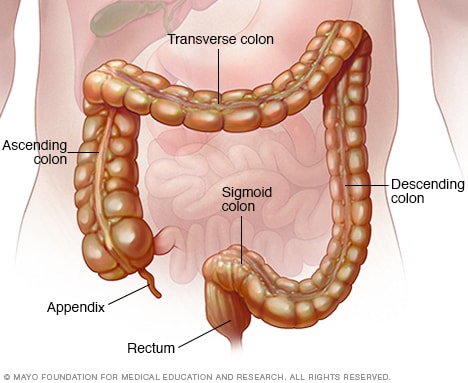
Colon y recto
El colon, también llamado intestino grueso, es un órgano largo y en forma de conducto en el abdomen. El colon transporta los desechos para eliminarlos del cuerpo. El recto conforma los últimos centímetros del intestino grueso.
La bacteria C. difficile entra en el organismo a través de la boca. Pueden empezar a reproducirse en el intestino delgado. Cuando llegan a la parte del intestino grueso, llamada colon, las bacterias pueden liberar toxinas que dañan los tejidos. Estas toxinas destruyen las células y causan diarrea acuosa.
Fuera del colon, las bacterias no están activas. Pueden vivir mucho tiempo en lugares como:
- Heces humanas o de animales.
- Superficies de una habitación.
- Manos sin lavar.
- Suelo.
- Agua.
- Alimentos, incluida la carne.
Cuando las bacterias vuelven a introducirse en el sistema digestivo de una persona, se activan de nuevo y causan infecciones. Dado que C. difficile puede vivir fuera del organismo, la bacteria se propaga con facilidad. No lavarse las manos ni limpiarse bien facilita la propagación de las bacterias.
Algunas personas son portadoras de la bacteria C. difficile en sus intestinos, pero nunca enferman a causa de ella. Estas personas son portadoras de la bacteria. Pueden propagar infecciones sin estar enfermos.
Factores de riesgo
Personas sin factores de riesgo conocidos han enfermado por C. difficile. Pero ciertos factores aumentan el riesgo.
Tomar antibióticos u otros medicamentos
Los intestinos albergan una gran variedad de bacterias. Muchas de ellas ayudan a proteger el organismo de las infecciones. Los antibióticos que tratan una infección tienden a destruir algunas de las bacterias beneficiosas del organismo, así como las bacterias causantes de la infección.
Sin suficientes bacterias útiles para mantenerlo bajo control, C. difficile puede crecer rápidamente sin control. Cualquier antibiótico puede causar una infección por C. difficile. Pero los antibióticos que con más frecuencia derivan en la infección por C. difficile son:
- Clindamicina.
- Cefalosporinas.
- Penicilinas.
- Fluoroquinolones.
Tomar un inhibidor de la bomba de protones, un tipo de medicamento utilizado para reducir la acidez estomacal, también puede aumentar el riesgo de infección por C. difficile.
Permanencia en un centro de salud
La mayoría de las infecciones por C. difficile se producen en personas que están o han estado recientemente en centros de salud. Pueden ser hospitales, asilos de ancianos y convalecientes y centros de cuidado a largo plazo. Son lugares donde los gérmenes se propagan con facilidad, el uso de antibióticos es habitual y la salud de las personas las expone a un alto riesgo de contraer una infección. En hospitales y asilos de ancianos y convalecientes, la C. difficile se propaga en:
- Manos.
- Asas de los carros.
- Barandillas.
- Mesas de noche.
- Inodoros y lavabos.
- Estetoscopios, termómetros u otros instrumentos médicos.
- Teléfonos.
- Mandos a distancia.
Tener una enfermedad grave o un procedimiento médico
Ciertas enfermedades o procedimientos médicos pueden aumentar el riesgo de contraer una infección por C. difficile, que incluyen:
- Enfermedad inflamatoria intestinal.
- Sistema inmunitario debilitado debido a una afección médica o a un tratamiento como la quimioterapia.
- Enfermedad renal crónica.
- Procedimientos en el tubo digestivo.
- Otras intervenciones quirúrgicas en la zona del estómago.
Otros factores de riesgo
La edad avanzada es un factor de riesgo. En un estudio, el riesgo de infectarse por C. difficile era 10 veces mayor en las personas de 65 años o más que en las más jóvenes.
Tener una infección por C. difficile aumenta la probabilidad de tener otra. El riesgo aumenta con cada infección.
Complicaciones
Entre las complicaciones de la infección por C. difficile, se incluyen las siguientes:
- Pérdida de líquidos, llamada deshidratación. La diarrea grave puede derivar en una pérdida importante de líquidos y minerales denominados electrolitos. Esto impide que el cuerpo funcione como debería. Puede hacer que la presión arterial baje tanto que resulte peligroso.
- Insuficiencia renal. En algunos casos, la deshidratación puede producirse tan rápidamente que los riñones dejan de funcionar, lo que se denomina insuficiencia renal.
Megacolon tóxico. En esta afección poco frecuente, el colon no puede expulsar gases ni heces. Esto hace que se expanda, lo que se denomina megacolon. Si no se trata, el colon puede reventar.
Las bacterias también pueden entrar en el torrente sanguíneo. Un megacolon tóxico puede ser mortal. Necesita cirugía de urgencia.
- Orificio en el intestino grueso, llamado perforación de los intestinos. Esta afección poco frecuente es consecuencia de daños en el revestimiento del colon o se produce después de un megacolon tóxico. El vertido de bacterias del colon al espacio hueco del centro del cuerpo, denominado cavidad abdominal, puede derivar en una infección potencialmente mortal, lo que se conoce como peritonitis.
- Muerte. Una infección grave por C. difficile puede convertirse rápidamente en mortal si no se trata a tiempo. En raras ocasiones, puede producirse la muerte en caso de infección leve o moderada.
Prevención
Para protegerte de la C. difficile, no tomes antibióticos a menos que los necesites. A veces, puede que te receten antibióticos para tratar afecciones no causadas por bacterias, como enfermedades víricas. Los antibióticos no ayudan en las infecciones causadas por virus.
Si necesitas un antibiótico, pregunta si te pueden recetar un medicamento que tomes durante menos tiempo o que sea un antibiótico de espectro reducido. Los antibióticos de espectro reducido se dirigen a un número limitado de tipos de bacterias. Es menos probable que afecten las bacterias sanas.
Para ayudar a prevenir la propagación de C. difficile, los hospitales y otros centros de salud siguen normas estrictas para controlar las infecciones. Si tienes un ser querido en un hospital o en un asilo de ancianos, sigue las normas. Haz preguntas si ves que los cuidadores u otras personas no respetan las normas.
Las medidas para prevenir la C. difficile incluyen:
Lavado de manos. Los trabajadores de atención médica deben asegurarse de que sus manos están limpias antes y después de tratar a cada persona a su cargo. En caso de brote de C. difficile, es mejor utilizar agua caliente y jabón para limpiarse las manos. Los desinfectantes de manos a base de alcohol no destruyen las esporas de C. difficile.
Los visitantes de los centros de atención médica también deben lavarse las manos con agua caliente y jabón antes y después de salir de las habitaciones o ir al baño.
- Precauciones respecto del contacto. Las personas hospitalizadas por infección con C. difficile tienen una habitación privada o comparten habitación con alguien que tiene la misma enfermedad. El personal del hospital y los visitantes llevan guantes desechables y batas de aislamiento mientras están en la habitación.
- Limpieza a fondo. En cualquier centro de salud, todas las superficies deben desinfectarse cuidadosamente con un producto que contenga lejía de cloro. Las esporas de C. difficile pueden sobrevivir a los productos de limpieza que no contienen lejía.
Dec. 28, 2023