التشخيص
يشمل التشخيص الإجراءات التي يعتمدها اختصاصي الرعاية الصحية لتحديد ما إذا كنت مصابًا بضخامة النهايات. يستفسر اختصاصي الرعاية الصحية عن سيرتك المَرضية ويُجري لك فحصًا بدنيًا. وقد يتطلب التشخيص إجراء الاختبارات والتحاليل الآتية:
-
قياس مستوى عامل النمو الشبيه بالأنسولين-1 (IGF-1). يقيس اختبار الدم مستوى عامل النمو الشبيه بالأنسولين-1 (IGF-1) في الدم. وقد يدل ارتفاع مستوى عامل النمو الشبيه بالأنسولين-1 على زيادة في مستوى هرمون النمو أيضًا. عامل النمو الشبيه بالأنسولين-1 هرمونٌ يُفرز في الكبد استجابة لهرمون النمو. إن ارتفاع هذا العامل مؤشر مهم لتشخيص مرض ضخامة النهايات. لكن قد يرتفع أيضًا بسبب حالات أخرى مثل السكري، أو أمراض الكبد أو الكلى، أو الحمل.
وبسبب ذلك، عادة ما يؤكد اختصاصيو الرعاية الصحية التشخيص بعد إجراء اختبار ثانٍ، مثل اختبار تحمل الغلوكوز الفموي (OGTT)، إضافة إلى إجراء تصوير بالرنين المغناطيسي للغدة النخامية للتحقق من وجود ورم.
يساعد هذا في تأكيد تشخيص مرض ضخامة النهايات. يقيس هذا الاختبار مستوى هرمون النمو قبل وبعد تناول الغلوكوز وهو نوع من السكر المذاب في الماء. عادة ما يؤدي تناول الغلوكوز إلى انخفاض مستوى هرمون النمو وذلك لدى الأشخاص غير المصابين بضخامة النهايات. أما في حالات ضخامة النهايات، قد يظل مستوى هرمون النمو مرتفعًا.
- التصوير بالرنين المغناطيسي والاختبارات التصويرية الأخرى. التصوير بالرنين المغناطيسي للغدة النخامية هو الاختبار التصويري الرئيسي لمرض ضخامة النهايات. حيث يُظهر مكان ورم الغدة النخامية وحجمه. وفي حال عدم العثور على ورم الغدة النخامية، قد يطلب اختصاصي الرعاية الصحية إجراء فحوصات أخرى للكشف عن الأورام في أماكن أخرى من الجسم. وقد تُستخدم الأشعة السينية لليدين والقدمين أيضًا للتحقق من التغيرات في نمو العظام الناتجة عن فرط هرمون النمو.
للمزيد من المعلومات
العلاج
لا تكون ضخامة النهايات قابلة للعلاج دومًا، لكن في أغلب الأحيان يمكن أن يتحكم العلاج في المرض. يكمن الهدف من العلاج في تخفيف الأعراض، ومنع المضاعفات، واستعادة مستويات هرمون النمو (GH) وعامل النمو الشبيه بالأنسولين 1 (IGF-1) إلى المستويات الصحية. يمكن أن يؤدي إبقاء مستويات الهرمونات هذه تحت السيطرة إلى تحسين جودة الحياة وتقليل المخاطر الصحية على المدى الطويل.
تشمل خيارات علاج ضخامة النهايات ما يلي:
- جراحة ورم الغدة النخامية لاستئصال الورم الذي يسبب الأعراض. عادة ما يكون ذلك العلاج الأول عندما يكون تضخم النهايات ناتجًا عن ورم الغدة النخامية.
- الأدوية التي تقلل هرمون النمو أو تمنع آثاره. يمكن استخدامها إذا لم تُعيد الجراحة مستويات الهرمون إلى النطاق الصحي.
- العلاج الإشعاعي لاستهداف الورم وتقليل إنتاج الهرمون. قد يوصى به إذا لم تكن الجراحة ممكنة، أو إذا لم يكن بإمكانها استئصال الورم بالكامل أو إذا كانت الأدوية لا تجدي نفعًا.
يحتاج بعض المرضى إلى الجمع بين أكثر من نوع من هذه العلاجات. ستعتمد خطة العلاج غالبًا على عوامل مثل حجم الورم ومكانه، وشدة الأعراض والعمر والحالة الصحية العامة.
يمكن للعلاج تحسين بعض السمات الجسدية، مثل تورم الأنسجة الرخوة أو التغيرات في الجلد. ومع ذلك، لا يمكن عكس تضخم العظام.
إذا كنت مصابًا أيضًا بحالات صحية أخرى تتعلق بضخامة النهايات، مثل داء السكري، أو انقطاع النفس النومي، أو أمراض القلب، فقد تحتاج إلى علاجات إضافية للتحكم فيها.
جراحة ورم الغدة النخامية أو إجراءات أخرى
جراحة تنظير قاعدة الجمجمة الوتدي عبر الأنف
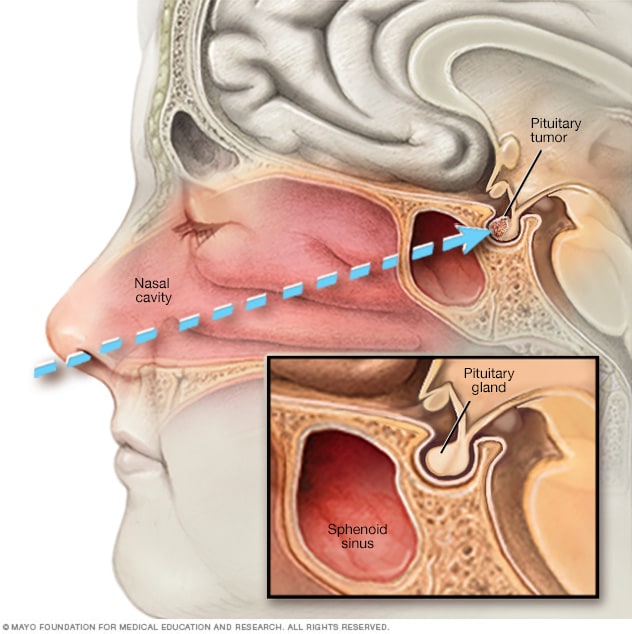
جراحة تنظير قاعدة الجمجمة الوتدي عبر الأنف
في جراحة التنظير الداخلي بالطريق الوتدي عبر الأنف، يُدخل الجرَّاح أداة جراحية عبر الأنف وبمحاذاة الحاجز الأنفي بهدف الوصول إلى ورم الغدة النخامية.
يشمل العلاج الجراحي الرئيسي لضخامة النهايات الجراحة بطريق الوتدي. في هذا الإجراء، يستأصل جرّاح الأعصاب ورم الغدة النخامية عبر الأنف من خلال تجويف خلف الممرات الأنفية، يسمى الجيب الوتدي. يتجنب هذا الإجراء الحاجة إلى فتح الجمجمة، وهي الطريقة الأكثر شيوعًا التي يستخدمها الجرّاحون لعلاج ضخامة النهايات. إذا لم يكن الورم المسبب للأعراض موجودًا في الغدة النخامية، فقد يوصي الجرَّاح بإجراء جراحي آخر لاستئصاله.
عادة ما يسهم استئصال الورم في إعادة مستوى هرمون النمو إلى طبيعته، لا سيما إذا كان الورم صغير الحجم. وإذا كان الورم يضغط على الأنسجة المحيطة بالغدة النخامية، فإنّ استئصاله يساعد في التخفيف من الصداع والتغيرات التي تحدث في الرؤية.
في بعض الحالات قد لا يتمكن الجرَّاح من استئصال الورم بالكامل، خصوصًا عند نموه بالقرب من أعصاب أو أوعية دموية مهمة. في هذه الحالة، قد تبقى مستويات هرمون النمو مرتفعة حتى بعد الجراحة. قد يستدعي الأمر إجراء جراحة أخرى أو استخدام أدوية أو الخضوع لعلاج إشعاعي.
الأدوية
قد تساعد الأدوية المستخدمة لعلاج ضخامة النهايات في خفض مستويات هرمون النمو وعامل النمو الشبيه بالأنسولين-1 (IGF-1). قد تمنع بعض الأدوية تأثير هذه الهرمونات. وقد يوصي اختصاصي الرعاية الصحية بتناوُل دواء أو أكثر من الأدوية التالية:
- مضاهئات السوماتوستاتين. السوماتوستاتين هرمون دماغي طبيعي يقلل إنتاج هرمون النمو. تهدف أدوية أوكتريوتيد (Mycapssa وSandostatin) ولانريوتيد (Somatuline Depot) إلى خفض مستويات هرمون النمو وعامل النمو الشبيه بالأنسولين-1 وقد تساعد في تقليص حجم الورم أيضًا. عند تناوُل أحد هذين الدواءين، تُرسَل إشارات إلى الغدة النخامية توجهها إلى إفراز كمية أقل من هرمون النمو. يُؤخذ Mycapssa على شكل كبسولة عن طريق الفم مرتين يوميًا. وتُعطى الأدوية الأخرى في صورة حقن شهريًا. وافقت إدارة الغذاء والدواء الأمريكية، في سبتمبر 2025، على نوع جديد من السوماتوستاتين يسمى بالتوسوتين (Palsonify) لعلاج ضخامة النهايات. وهو كبسولة تؤخذ عن طريق الفم مرة واحدة يوميًا. على عكس أوكتريوتيد أو لانريوتيد، الأدوية الببتيدية؛ حيث إنَّ بالتوسوتين ليس ببتيدًا. وهذا يعني أنه لا يتكون من الأحماض الأمينية كما في البروتينات. بدلاً من ذلك، فإنه جزيء صغير يهدف إلى محاكاة تأثير هرمون السوماتوستاتين، وله بنية كيميائية تجعله أسهل في الامتصاص وقادرًا على البقاء في مجرى الدم لفترة أطول من الأدوية الببتيدية. تكون أدوية السوماتوستاتين الخيار العلاجي الأول لعلاج ضخامة النهايات في حال فشل الجراحة في تحسين الأعراض.
- المواد المساعدة للدوبامين. كابيرجولين وبروموكريبتين (Cycloset وParlodel) أدوية تؤخذ عن طريق الفم يمكن أن تساعد في خفض مستويات هرمون النمو عامل النمو الشبيه بالأنسولين-1، لا سيما عندما تكون مستويات هذه الهرمونات مرتفعة قليلاً. كما تساعد أيضًا في تقليص حجم الورم. نظرًا إلى أن الجرعات العالية غالبًا ما تكون ضرورية، فقد تُحدِث آثارًا جانبية مثل الغثيان أو الشعور بالتعب أو الدوخة أو مشكلات في النوم أو تغيرات في المزاج.
- مناهض مستقبِل هرمون النمو. يُثبِّط دواء بيجفيسومانت (Somavert) تأثير هرمون النمو في أنسجة الجسم، ما يؤدي إلى خفض مستويات عامل النمو الشبيه بالأنسولين-1. لكنه لا يسهم في تقليص حجم الورم أو خفض مستويات هرمون النمو. يُعطَى بيجفيسومانت عن طريق الحقن يوميًا ويمكن استخدامه في حال عدم تحقيق الأدوية الأخرى فعالية كافية. نظرًا إلى إمكانية تأثير دواء بيجفيسومانت في الكبد، يجب إجراء اختبارات الدم بشكل دوري لمتابعة وظيفة الكبد.
طرق العلاج
عادة ما يُستخدم العلاج الإشعاعي لعلاج مرض ضخامة النهايات بعد الجراحة لتدمير خلايا الورم المتبقية. ويعمل كذلك على خفض مستويات هرمون النمو تدريجيًا، لكن قد يستغرق الأمر أشهرًا أو أعوامًا قبل ملاحظة التحسن.
يمكن للإشعاع أيضًا خفض مستويات هرمونات الغدة النخامية الأخرى، وليس هرمون النمو فقط. إذا تعرضت للإشعاع، فستحتاج إلى متابعة مدى الحياة لمراقبة مستويات الهرمونات ووظيفة الغدة النخامية.
تتضمن أنواع العلاج الإشعاعي ما يلي:
- الجراحة الإشعاعية التجسيمية. يستخدم هذا النهج التصوير ثلاثي الأبعاد لتوصيل جرعة عالية من الإشعاع بدقة إلى الورم مع الحد من تعرض الأنسجة السليمة للإشعاع. وعادة ما يُعطى في جرعة واحدة. قد تعود مستويات هرمون النمو إلى المعدل الصحي خلال عدة أعوام. تُعرف التقنية الأكثر شيوعًا باسم سكين جاما. لا تنطوي تقنية الجراحة الإشعاعية هذه على استخدام سكين جراحي.
- العلاج بالإشعاع البروتوني. يُستخدم في هذا النوع من الإشعاع جسيمات دقيقة تُسمى البروتونات تستهدف الورم. وقد يسبب تضرر الغدة النخامية والأنسجة المحيطة بها بمعدل أقل مقارنة بالجراحة الإشعاعية التقليدية.
- العلاج الإشعاعي التقليدي. يتضمن هذا النوع من الإشعاع تلقي جرعات صغيرة من الإشعاع على مدار أربعة إلى ستة أسابيع. وينطوي على خطورة أعلى لتضرر الغدة النخامية مقارنةً بالعلاج بحُزَم الإشعاع البروتوني والجراحة الإشعاعية التجسيمية. يستغرق ظهور التأثير الكامل للعلاج عشرة أعوام أو أكثر.
مآل المرض ومتوسط العمر المتوقع
ما متوسط العمر المتوقع للأشخاص المصابين بمرض ضخامة النهايات؟
في الماضي، كان متوسط العمر المتوقع للأشخاص المصابين بمرض ضخامة النهايات غير المعالج أقصر بسبب المضاعفات مثل أمراض القلب والسكري وانقطاع النفس النومي والسرطان. أما الآن، بفضل التشخيصات المبكرة والعلاجات الأفضل، فأصبح متوسط العمر المتوقع مع العلاج قريب من متوسط العمر المتوقع للأشخاص غير المصابين بالمرض. يمكن للعديد من الأشخاص المصابين بضخامة النهايات أن يعيشوا عمرًا طبيعيًا في حال انخفاض هرمون النمو ومستويات عامل النمو الشبيه بالأنسولين-1 لديهم، والحفاظ عليها ضمن المعدلات الطبيعية من خلال العلاج.
ما مآل مرض ضخامة النهايات؟
يعتمد مآل مرض ضخامة النهايات على التشخيص المبكر للحالة ومدى قدرة العلاج على التحكم في مستويات الهرمونات. قد تؤدي الجراحة المستخدمة لاستئصال أورام الغدة النخامية الصغيرة كليًا إلى علاج ضخامة النهايات. بينما يصعب استئصال الأورام الكبيرة كليًا. ومع ذلك يمكن للأدوية والعلاج الإشعاعي خفض مستويات هرمون النمو وهرمون عامل النمو الشبيه بالأنسولين-1 إلى المعدلات الآمنة.
حتى بعد العلاج، قد لا تزول بعض التغيرات الجسدية بالكامل، مثل نمو عظام الفك أو اليدين أو القدمين. لكن السيطرة على مستويات الهرمونات تحسن الأعراض وتقلل خطر التعرض لمضاعفات خطيرة. ومن ثَمَّ المتابعة المنتظمة مهمة للحفاظ على مستويات الهرمونات تحت السيطرة ومراقبة أي مؤشرات لعودة نمو الورم.
للمزيد من المعلومات
الاستعداد لموعدك
من المحتمل أن تلتقي أولاً باختصاصي الرعاية الصحية الأوّلية. أو قد تُحال فورًا إلى طبيب يسمى اختصاصي الغدد الصماء متمرس في تشخيص الحالات المرتبطة بالهرمونات وعلاجها.
من المستحسن أن تستعد جيدًا لموعدك الطبي. إليك بعض المعلومات لمساعدتك على الاستعداد ومعرفة ما يمكن توقعه من اختصاصي الرعاية الصحية.
ما يمكنك فعله
- استفسر عن أي قيود قبل الموعد الطبي. عند حجز الموعد الطبي، اسأل عما إذا كان هناك ما يجب عليك فعله استعدادًا للاختبارات. فقد تؤمر، على سبيل المثال، بالامتناع عن الطعام عددًا معينًا من الساعات قبل الخضوع لأحد الاختبارات. ويُسمى ذلك الصيام.
- دوِّن الأعراض التي أصابتك. سجِّل أي شيء يسبب لك الانزعاج أو القلق. وقد يشمل ذلك الصداع، أو تغيرات الرؤية، أو الشعور بالانزعاج في يديك. واكتب كل الأعراض، بما فيها الأعراض التي قد تبدو غير مرتبطة بالسبب الذي حجزت من أجله الموعد الطبي.
- دوِّن المعلومات الشخصية الرئيسية، بما في ذلك أي تغييرات طرأت على حياتك الجنسية أو دَورة الحيض بالنسبة إلى النساء.
- أعِدَّ قائمة بكل الأدوية أو الفيتامينات أو المكملات الغذائية التي تتناولها، مع ذكر جرعاتها.
- أحضر معك صورًا قديمة يمكن أن يستخدمها اختصاصي الرعاية الصحية للمقارنة بينها وبين مظهرك الحالي. من المرجح أن يهتم اختصاصي الرعاية الصحية بمقارنة صورك منذ عشرة أعوام حتى الوقت الحاضر.
- اصطحب معك أحد أفراد العائلة أو الأصدقاء، إن أمكن. فقد يتذكَّر من يرافقك شيئًا قد فاتك أو نسيته.
- دوِّن الأسئلة التي تريد طرحها على اختصاصي الرعاية الصحية.
يساعد إعداد قائمة بالأسئلة على تحقيق أقصى استفادة من الوقت الذي تقضيه مع اختصاصي الرعاية الصحية. وفي ما يأتي بعض الأسئلة الأساسية التي ينبغي طرحها على الطبيب بخصوص ضخامة النهايات:
- ما السبب الأرجح للأعراض التي أشعر بها؟ هل هناك أسباب محتملة أخرى؟
- ما الفحوصات المطلوبة؟ وهل يجب عليَّ استشارة اختصاصي؟
- ما العلاجات المتوفرة لهذه الحالة؟ ما نهج العلاج الذي توصي به؟
- ما مدة العلاج التي أحتاج إليها حتى تتحسن الأعراض؟ وهل يمكن أن يساعدني العلاج على استعادة مظهري وشعوري السابقَين لظهور أعراض ضخامة النهايات؟
- هل أنا مُعرَّض لمضاعفات مزمنة بسبب هذه الحالة؟
- لديَّ مشكلات صحية أخرى. كيف يمكنني التعامل مع هذه المشكلات الصحية معًا بأفضل طريقة ممكنة؟
- هل هناك كتيبات أو مطبوعات أخرى يمكنني أخذها معي؟ ما المواقع الإلكترونية التي توصي بمتابعتها؟
لا تتردد في طرح أي أسئلة أخرى لديك.
ما الذي تتوقعه من طبيبك
من المرجح أن يطرح عليك اختصاصي الرعاية الصحية أسئلة مثل:
- ما الأعراض التي تشعر بها؟ ومتى بدأت؟
- هل لاحظت أي تغيُّرات في المظهر؟
- إلى أي درجة تعتقد أن الملامح قد تغيرت مع مرور الوقت؟ هل لديك صور قديمة يمكنني استخدامها للمقارنة؟
- هل لاحظت تغيرات في النوم أو العلاقة الزوجية؟ هل تُصاب بنوبات صداع أو آلام في المفاصل أو تغيرات في الرؤية أو تتعرق أكثر من المعتاد؟
- هل توجد أي عوامل تعتقد أنها تحسِّن الأعراض أو تسبب تفاقمها؟
- هل لا يزال مقاس الأحذية والخواتم القديمة يناسبك؟ إذا لم يكن يناسبك، فإلى أي درجة تغير مقاسها مع مرور الوقت؟
- هل خضعت من قبل لاختبار مسحي للكشف عن سرطان القولون؟