概述
经蝶窦入路(有时也称为经蝶窦手术)是一种切除垂体及颅底附近区域肿瘤的医疗程序。垂体是一个豌豆大小的小腺体,位于鼻后颅骨内,负责调节体内激素水平。
垂体中可能长出小型非癌性肿瘤,也称为良性肿瘤。极少数情况下,这些肿瘤也可能为癌性,也称为恶性肿瘤。经蝶窦手术需要经鼻腔进入其后方空间(称为蝶窦),从而触达垂体。
经蝶窦手术属于微创治疗手术。这意味着外科医生不需要切开颅骨即可触达垂体瘤。与接受传统脑部手术相比,经蝶窦手术通常并发症更少,住院时间更短。在经蝶窦手术中,外科医生使用非常小的器械,经鼻腔通道和蝶窦进入大脑下方,从而触达肿瘤。
经蝶窦手术也可称为内镜经鼻蝶手术、内镜垂体手术或经蝶窦垂体切除术。垂体切除术是指切除垂体肿瘤或部分垂体。
目的
内镜经鼻蝶手术
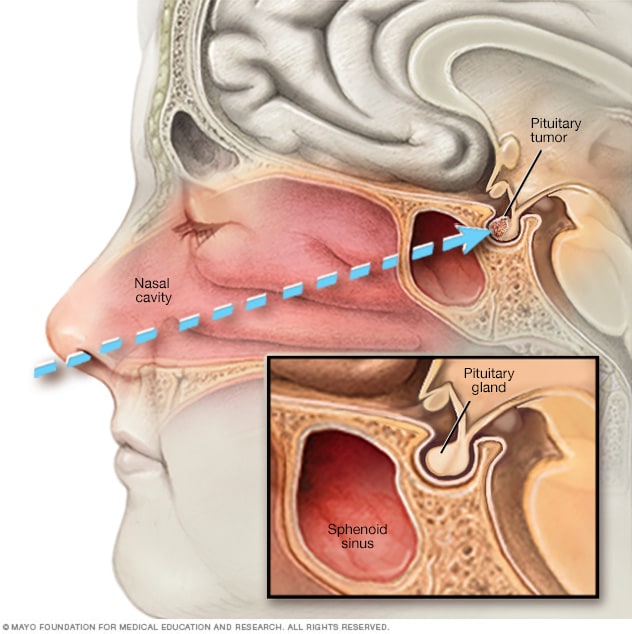
内镜经鼻蝶手术
进行内镜经鼻蝶手术时,医生把一种手术器具经鼻孔放入鼻腔,沿着鼻中隔探入,接近垂体瘤。
经蝶窦手术通常用于切除垂体肿瘤。虽然垂体瘤有很多种类型,但经蝶窦手术最常切除的类型是垂体腺瘤。这些非癌性(也称为良性)肿瘤会过量分泌某些激素。这可能导致月经不规律、体重增长、性功能障碍和生长异常等问题。垂体腺瘤还可能因过量分泌某种激素而引发甲状腺功能亢进症、库欣病和其他激素相关疾病。
经蝶窦手术可用于切除功能性和非功能性肿瘤。功能性肿瘤会向体内释放激素,而非功能性肿瘤则不会释放任何激素或释放的激素量不足以引起症状。
不会分泌过量激素的肿瘤被称为非功能性腺瘤(NFA)。大型垂体腺瘤如果引起症状,则可能需要手术切除。也可能需要进行手术来帮助垂体恢复正常功能。小于 10 毫米(0.4 英寸)的小型垂体腺瘤,除非引起担忧或引发症状,否则可能无需切除。可以通过定期影像学检查(例如 MRI 或 CT)进行监测。
经蝶窦手术也可以用于切除垂体周围部位其他类型的生长物。其中可能包括:
- 颅咽管瘤,一类可能导致视力问题的良性肿瘤。
- 拉特克囊肿,一类可能压迫垂体或眼神经的良性液囊。
- 脑膜瘤,一类可能长在脑膜中的肿瘤。
- 脊索瘤,一类罕见的癌性骨肿瘤,生长于颅底,并可能扩散至垂体周围区域。
- 软骨肉瘤,一类与脊索瘤类似的骨肿瘤。
- 催乳素瘤,一类导致催乳素水平升高的良性肿瘤。
经蝶窦手术的主要治疗目标是恢复垂体的健康功能、切除肿瘤并防止肿瘤复发。经蝶窦手术还可能用于:
- 治疗垂体肿瘤或临近组织肿瘤所引起的症状。这些症状可能包括头痛和视力问题。
- 控制激素分泌。
- 阻止肿瘤生长并预防对垂体、视神经和大脑临近部位造成损害。
- 获取少量肿瘤组织样本(即活检),以诊断肿瘤类型并帮助制定治疗方案。
- 切除部分肿瘤(如果切除整个肿瘤可能造成损伤)。即使切除部分肿瘤也有助于其他疗法更好地发挥作用。
- 治疗垂体卒中(一种垂体瘤突发大出血或肿瘤内血流受阻的急症)。
- 治疗肢端肥大症(一种由生长激素分泌过量引起的状况,通常因垂体瘤所致)。
风险
经蝶窦手术对大多数患者来说通常风险较低。但和所有医疗程序一样,也存在一些潜在风险。其中可能包括:
- 脑脊液漏。 这是最常见的并发症。术后,脑脊液可能会从鼻腔漏出。有时,需要再次手术来止住漏液。
- 精氨酸血管升压素缺乏症(AVD)。 AVD 以前被称为中枢性尿崩症,如果垂体在经蝶窦手术中受损,则可能出现这种并发症。发生 AVD 是由于 ADH 激素不足,身体水分流失过多所致。它会引起尿频和和极度口渴感。有时会影响睡眠。AVD 可能是暂时性,也可能是永久性,但可以通过药物治疗。
- 垂体功能减退症。 如果垂体受损,另一个可能的并发症是激素分泌减少。垂体可能完全停止分泌激素,也可能分泌水平低于正常。这可能需要终身激素治疗来纠正。
- 出血。 如果手术过程中血管受损,可能发生出血。这种出血可能很严重,而如果颈动脉受损,则可能导致卒中。该并发症非常罕见,通常可以由外科医生妥善处理。即使发生出血,卒中的风险也极低。
- 感染。 最常见的感染风险是包覆脑和脊髓的膜发生感染,称为脑膜炎。如果您出现脑脊液漏或在手术时存在鼻窦感染,则更有可能发生这种情况。尽管鼻腔内存在一些细菌,但经鼻腔入路的经蝶窦手术感染风险较低。
- 视力问题。 如果视神经受损,您可能丧失部分或全部视力,或出现视力模糊。这种并发症非常少见。
- 鼻窦问题。 可能的并发症包括鼻窦感染(即鼻窦炎)、鼻塞和嗅觉丧失。
- 电解质失衡。 这种情况是由体内电解质(各种矿物质)水平过高或过低引起。电解质(包括钠、钾和钙)有助于维持肌肉功能。电解质还能调节体内水分含量。
如何进行准备
医疗护理专业人员可能会与您讨论经蝶窦手术的准备工作。您可能需要配合医疗护理团队完成的事项包括:
- 体格检查和病史采集。
- 眼科检查,以检查视力问题。
- 血液检测,以检查感染情况、测量激素水平并大致了解您的整体健康状况。
- 影像学检查,例如 MRI 或 CT 扫描,以帮助医疗护理团队制定手术计划。
如果医疗护理专业人员发现任何可能干扰您手术的因素,例如激素水平异常,您可能需要在术前采取措施进行控制。
甲状腺功能低下(即甲状腺功能减退症)患者可能需要在术前使用药物来控制该状况。
饮食和用药
医疗护理专业人员会告知您是否需要在术前停用或更改任何常规药物。
您可能需要在术前一晚严格禁食禁饮。可能还需要在术前几周戒烟戒酒。请向医疗护理团队询问具体指示。
经蝶窦手术后,您需要让他人开车从医院接您回家。您可能需要有人在家陪伴您一段时间,直到康复。
可能出现的情况
经蝶窦手术前
您可能需要在手术日期前进行影像学检查(例如 MRI 或 CT),帮助外科医生确定肿瘤位置并制定手术计划。
经蝶窦手术通常需要全身麻醉。这意味着将使用药物让您在手术过程中进入类似睡眠的状态,以使您感受不到任何疼痛。
医护团队可能使用一种溶液清洁您的鼻腔内部,帮助预防感染。
经蝶窦手术中
经蝶窦手术一般持续两到四个小时。医护团队通常包括一名神经外科医生和一名耳鼻咽喉(ENT)外科医生。在整个手术过程中,您的心率、血压和血氧水平均会被监测。
您将仰卧在手术台上,头部放在头枕上。手术过程中,您的头部可能需要略微抬高。根据肿瘤所在部位,您的体位可能会略有不同,您的身体也可能需要以某种方式倾斜。
内镜经蝶窦手术使用一根装有摄像头和光源的细管(内镜)从鼻孔穿入。如果只在一侧鼻孔进行手术,则称为单鼻孔或单侧手术。如果同时在两侧鼻孔进行手术,则称为双鼻孔手术。内镜还会穿过蝶窦(即位于鼻后方的一个空腔)。由于内镜经由鼻孔到达蝶窦,因此有时这也被称为经鼻入路。
在某些情况下,外科医生会在分隔两侧鼻孔的组织和软骨壁(鼻中隔)上做一个小切口,然后剥离黏膜层以到达蝶窦。这被称为黏膜下入路。
外科医生使用微型器械切除一小块骨头(即蝶鞍)。然后,切开覆盖大脑的坚韧膜层(即硬脑膜)以触达垂体。接着切除肿瘤。通常分小块进行切除,而不是一次性切除整个肿瘤。
外科医生可能会使用您身体其他部位的一小块组织或脂肪来填充该部位,并用手术胶粘剂封闭。这也有助于预防脑脊液漏。
内镜经蝶窦手术是最常见的经蝶窦手术类型。有时,经蝶窦手术在显微镜下进行,使用显微镜而不是内镜来为外科医生提供引导。您接受哪种手术可能取决于多种因素,包括外科医生的经验。
经蝶窦手术后
经蝶窦手术完成后,您将在恢复室中醒来。在您恢复并开始苏醒的过程中,医疗护理团队将继续监测您的呼吸、心率和其他生命体征。
大多数患者在经蝶窦手术后需要住院。通常住院时间为一至三天,但大多数患者只需住院一晚。在您住院期间,医疗护理团队将继续监测您的激素水平,以确保垂体功能如期恢复,并且激素和电解质水平处于健康范围内。
大多数人在经蝶窦手术后不会出现严重疼痛。有些人会感到头痛或轻微鼻塞。术后,您的鼻腔可能会流出一些分泌物。分泌物可能较为浓稠,也可能带血。您可以使用绷带来帮助吸收分泌物。医疗护理专业人员可能建议您用生理盐水冲洗鼻腔。
手术后,您不会看到任何瘢痕、缝线或切口。
经蝶窦手术后的限制规定
术后一段时间内,您可能需要采取以下特殊预防措施:
- 不要提举任何超过 4.5 公斤(10 磅)的重物。
- 不要进行剧烈运动,例如提举重物或跑步。
- 不要用力擤鼻涕。
- 不要挖鼻孔。
- 每日饮水量应控制在 1.5 升(1.6 夸脱)以下。
- 任何时候都要努力避免用力,排便时尤其需要注意。
- 减少弯腰次数,因为弯腰会增加头部压力。
医疗护理专业人员可能建议您多喝水并服用大便软化剂,以帮助避免排便时用力。大多数人可以在术后六周内恢复正常活动。请咨询医务人员,了解您何时可以恢复日常工作、锻炼及其他日常活动。
结果
经蝶窦手术后,您可能需要接受其他治疗(例如放射疗法)以杀死任何残留的肿瘤细胞。
您可能需要定期进行血液检测以检查激素水平。这是为了确保您的垂体功能正常且激素水平处于健康范围。
您在接受经蝶窦手术前存在的任何肿瘤相关症状(例如视力丧失、激素功能障碍或头痛)都应有所改善。
经蝶窦手术的预后取决于肿瘤的类型、大小和生长部位,以及手术时机。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
Dec. 31, 2025