概述
肢端肥大症患者

肢端肥大症患者
肢端肥大症的症状包括面部和手部增大。面部变化可能包括眉骨和下颌骨更加突出,以及鼻子和嘴唇变大。
肢端肥大症是成人中的一种罕见激素状况,会导致某些骨骼、器官和其他组织变大。这些变化是由脑中一个被称为垂体的小腺体分泌过多生长激素(GH)所致。GH 水平过高会使另一种被称为胰岛素样生长因子-1(IGF-1)的激素水平升高。这通常是由非癌性(又称良性)垂体瘤引起的。
当体内生长激素过多时,骨骼就会变大。如果发生在儿童时期,会导致身高增加,属于巨人症这一状况。成人患肢端肥大症,不会引起身高变化。而是导致手、足和面部的骨骼变大。其他变化可能包括关节疼痛、皮肤增厚以及下颌或鼻子变大之类的面部变化。
这些变化是在多年内缓慢发生。因此,肢端肥大症患者及其亲人可能不会立即注意到这些症状。或许需要很长时间才能看到变化。而医务人员可能也很难在早期发现和治疗这种状况。
肢端肥大症是一种罕见的激素状况。每 10 万人中只有不到 15 人患有肢端肥大症。每年,每 100 万人中约有 3 至 5 人被诊断为患有肢端肥大症。由于该状况发展缓慢且诊断常常延迟,真实病例数可能会稍高一些。
如果不进行治疗,肢端肥大症可能会引起其他严重且有时危及生命的并发症。但手术、药物和放射等治疗可以降低并发症风险,并改善肢端肥大症的多种症状。通过治疗,许多肢端肥大症患者可以健康生活,预期寿命接近无肢端肥大症的人群。
症状
肢端肥大症的症状可能会改变某些身体部位的外观。常见的外观变化可能包括:
- 耳朵和嘴唇变厚。
- 鼻子变宽。
- 手脚变大。
- 眉骨或下颌突出。
- 牙齿之间出现缝隙。
- 舌头变大。
- 肋廓扩张可能导致胸部外观呈圆形。
肢端肥大症的皮肤变化可能包括痤疮、皮赘、皮肤变厚或油腻以及皮下肿胀。
大多数情况下,肢端肥大症患者不会汇集可能出现的所有身体变化。而且,由于这些变化发生缓慢,可能需要好几年才被发现。
肢端肥大症对身体有何影响?
除了可见的变化外,过多的 GH 和 IGF-1 还会影响许多器官和系统。具体影响包括:
- 牙齿健康。 肢端肥大症可导致颌骨异常增大和牙齿间隙增大。人们可能注意到牙齿之间出现缝隙、咬合发生变化或牙齿排列不齐。舌头也可能增大,导致言语和呼吸问题。定期牙齿医疗护理对于控制这些口腔变化非常重要。
- 生殖与性健康。 过多的生长激素会影响生殖健康。对于男性,肢端肥大症可能导致勃起功能障碍、性欲减退和睾酮水平低下。软组织也可能发生增大,但性功能问题通常是由激素水平失衡造成,而不是物理性增大。
- 声音改变。 声带和咽喉组织增厚会随着时间的推移使声音变得更低沉或嘶哑。有些人还会注意到打鼾或言语变化。
肢端肥大症的早期症状可能很轻微,例如戒指或鞋码发生变化。随着状况进展,其他常见症状可能包括:
- 视力问题,包括周边视力丧失。
- 出汗增多和体味异常明显。
- 疲劳和精力不足。
- 头痛。
- 关节疼痛。
- 睡眠问题,包括睡眠呼吸暂停。
肢端肥大症与其他状况有何不同?
肢端肥大症是成人的一种罕见激素状况,发生在生长激素(GH)和胰岛素样生长因子-1(IGF-1)过多的情况下。肢端肥大症通常由非癌性(又称良性)垂体瘤引起。若不加治疗,会导致手部、足部和面部特征器官的增大,还会导致关节疼痛和严重并发症。其他几种状况可能看起来与肢端肥大症相似,但病因和症状有所不同。
肢端肥大症与巨人症
- 巨人症的原因是青春期前骨骼仍处于生长阶段时,生长激素分泌过多。
- 患有巨人症的儿童身材异常高大,手臂和腿部非常长。
- 肢端肥大症发生在青春期后生长板闭合时。它会导致手、足和面部骨骼发生变化,但不会导致身高过高。
肢端肥大症与库欣病的比较
- 库欣病由皮质醇过多引起。皮质醇是另一种垂体激素。额外的皮质醇会改变脂肪的储存位置。
- 症状包括面部和躯干发胖、因脂肪再分布导致背部隆起、容易出现瘀伤和糖尿病。
- 肢端肥大症由过多的 GH 和 IGF-1 激素引起,会导致骨骼和组织过度生长,而不是脂肪再分布。
肢端肥大症与马方综合征
- 马方综合征是一种影响结缔组织的遗传性状况。
- 马方综合征患者身材高瘦,手臂、腿部和手指较长,并伴有心脏或眼部状况。
- 肢端肥大症在年龄较大时发病,不会导致马方综合征那样的细长体型。
肢端肥大症与佩吉特病
- 佩吉特病是一种骨骼以异常方式分解和再生,导致骨骼变得脆弱和畸形的状况。
- 它可导致颅骨增大、腿部弯曲或骨痛。
- 与佩吉特病不同,肢端肥大症还会引起软组织肿胀、手足肿大以及糖尿病、高血压、高胆固醇和睡眠呼吸暂停等代谢并发症。
肢端肥大症与软骨发育不全
- 软骨发育不全是侏儒症的最常见形式。它是由影响骨骼生长的基因改变引起的。
- 软骨发育不全患者身材矮小,手臂和腿部较短,但躯干大小正常。
- 肢端肥大症不会导致身材矮小。而是在正常发育完成后导致特征部位的增大。
肢端肥大症与韦弗综合征
- 韦弗综合征是一种非常罕见的先天性状况,会导致快速生长、骨龄超前和发育延迟。韦弗综合征的原因是一种由父母遗传给孩子的基因变化。
- 患有韦弗综合征的婴幼儿和儿童比同龄人的身材更为高大。
- 肢端肥大症在成年期发病,并非由基因改变引起。
何时就诊
如果您认为自己有肢端肥大症的症状,请进行健康检查。该状况通常进展缓慢,即使家庭成员可能也需要很长时间才能注意到所发生的身体变化。但是,能让医务人员尽早发现该状况仍至关重要。治疗可以帮助预防伴随肢端肥大症发生的严重健康状况。
病因
垂体腺和下丘脑
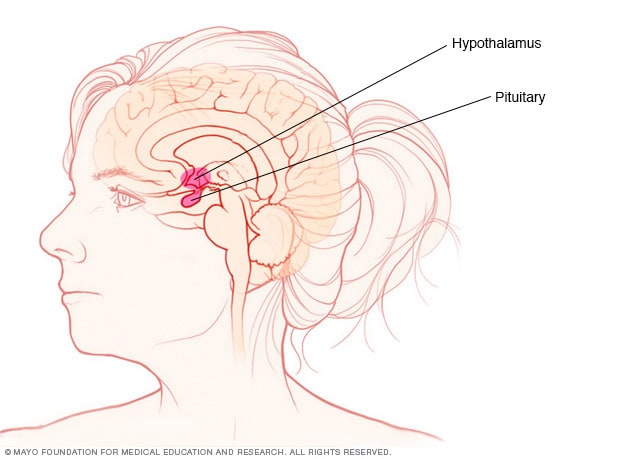
垂体腺和下丘脑
垂体腺和下丘脑位于大脑内,控制激素的产生。
肢端肥大症的最常见病因是垂体中出现非癌性肿瘤(即腺瘤)。腺瘤会在很长一段时间内分泌过多的生长激素。
生长激素过多会导致肢端肥大症的诸多症状。肢端肥大症的某些症状(例如头痛和视力受损)是由肿瘤压迫附近脑组织所致。
在极少数情况下,身体其他部位的肿瘤也可能引发肢端肥大症。包括肺部或胰腺肿瘤。有时这些肿瘤会分泌生长激素。也可能分泌一种被称为生长激素释放激素的激素。这种激素会向垂体发出信号,促使其分泌更多的生长激素。
垂体位于脑底部,处于鼻梁后方。它分泌生长激素和其他激素。生长激素在调控身体发育方面发挥重要作用。
垂体释放生长激素进入血液。这会促使肝脏分泌一种被称为胰岛素样生长因子-1(IGF-1)的激素。IGF-1 是促使骨骼和其他组织生长的因素。生长激素过多会导致 IGF-1 过量。从而引发肢端肥大症的症状和并发症。
垂体瘤与肢端肥大症之间有何关系?
肢端肥大症几乎总是由垂体腺瘤引起,这是一种长在垂体中的非癌性肿瘤。垂体腺瘤是垂体瘤的最常见类型。垂体腺瘤和其他肿瘤均属颅底肿瘤。
垂体包含不同类型的激素分泌细胞,包括促生长激素细胞。促生长激素细胞分泌生长激素(GH)。由促生长激素细胞形成的肿瘤,会释放过多的 GH。过量 GH 令肝脏产生更多的胰岛素样生长因子 1(IGF-1)。这会导致肢端肥大症患者出现身体变化,例如手足和面部特征器官的增大。只有促生长激素细胞腺瘤(有时被称为 GH 分泌型腺瘤)才会导致肢端肥大症。
其他类型的垂体腺瘤来源于不同的激素分泌细胞,但不会导致肢端肥大症:
- 催乳素细胞腺瘤分泌催乳素,可能导致不规则月经和难以怀孕等问题。
- 促肾上腺皮质激素腺瘤分泌促肾上腺皮质激素(ACTH)。ACTH 过多会令肾上腺释放过量皮质醇,可能导致库欣病。
- 促甲状腺激素细胞腺瘤分泌促甲状腺激素(TSH),可能导致甲状腺功能亢进症。
- 促性腺激素细胞腺瘤通常不会分泌过量激素。但随着生长,促性腺激素细胞腺瘤可能压迫附近组织,导致头痛、视力问题、精力不足或性健康和生殖健康变化等症状。
风险因素
肢端肥大症的主要已知风险因素是一种罕见的遗传性状况,被称为多发性内分泌腺瘤病 1 型(MEN1)。在 MEN1 患者中,肿瘤可在甲状旁腺、胰腺和垂体形成。这些肿瘤会分泌额外的激素。甲状旁腺素过多会使骨骼变脆弱并导致肾结石。胰腺肿瘤可能会分泌胰岛素并导致低血糖。如果垂体瘤产生过多的生长激素,则可能导致肢端肥大症。
在极少数情况下,肢端肥大症也可能在家族中遗传。这种情况可能发生在家族性孤立性垂体腺瘤(FIPA)等状况中,这会增加患垂体瘤的概率。
除了这些罕见的遗传性综合征外,大多数肢端肥大症患者没有已知的风险因素。
并发症
如果不进行治疗,肢端肥大症可能导致并发症,包括:
心脏和心血管并发症
癌症及可能导致癌症的状况
- 某些癌症的风险较高,包括前列腺癌、乳腺癌、结肠癌、甲状腺癌和胃癌。
- 结肠内膜上有称为息肉的生长物。如果不治疗,这些生长物可能会导致结肠癌。
性健康、生殖健康和妊娠问题
代谢问题
骨骼、关节和神经状况
其他并发症
尽早治疗肢端肥大症可以防止这些并发症的发生或加重。如果不进行治疗,肢端肥大症及其并发症可能会缩短预期寿命。
Dec. 31, 2025