诊断
卒中常见问题解答 神经科医生、医学博士、公共卫生硕士 Robert D. Brown Jr. 解答有关卒中的最常见问题。
大家好,我是妙佑医疗国际的神经科专家 Robert Brown 医生,在此解答大家对卒中可能存有的一些重要问题。
通过“F.A.S.T.”口诀,可以记住卒中的症状以及当您或亲友出现这些症状时该如何处理。F 代表面部无力,A 代表手臂无力,S 代表言语不清,T 代表时间。出现这些症状时,应立即拨打 911 或当地急救电话。有时,卒中症状可能是暂时的,仅持续几分钟或几小时,这种情况称为短暂性脑缺血发作。即使是暂时的症状,也不应忽视。在出现这些症状后几天到几周内,卒中风险会显著升高,因此应当寻求紧急评估,查明出现症状的原因并确定预防未来卒中的最佳方案。
动脉瘤是脑部动脉上向外凸起的小型囊状或浆果状结构。脑动脉瘤的发病率约为 2% 至 3%,大部分患者不会出现任何症状。但在少数情况下,动脉瘤可能会破裂,导致大脑内部和周围出血,这种出血性卒中称为蛛网膜下腔出血。出现这种出血症状的患者通常会突发剧烈头痛,与此前经历过的任何头痛症状都不同,此时应立即就医。
卒中发生后,脑细胞很快受到影响。缺血性脑卒中,又称脑梗死,是最常见的卒中类型,是由于脑部某个区域供血不足,导致脑细胞因缺乏氧气和其他营养而开始坏死。有时可以通过紧急治疗来恢复血液流动。卒中症状出现后越早治疗,治疗效果越好。
大多数卒中都可以预防。就卒中而言,提前预防比事后治疗有效得多。卒中的风险因素可分为我们无法改变的不可干预因素和我们可以改变的可干预因素。不可干预风险因素包括年龄、种族、性别和卒中家族史。可干预风险因素包括高血压、高胆固醇、吸烟、糖尿病、阻塞性睡眠呼吸暂停、缺乏规律运动、肥胖症、酗酒、娱乐性用药以及某些类型的心脏病。
由于卒中可能影响大脑的任何部位,因此卒中引起的症状不尽相同。有些卒中仅引起轻微症状,有些则要严重得多,对患者的言语功能、力量、吞咽功能、行走功能和视力都造成严重影响。卒中患者通常在卒中发生后不久就开始接受康复治疗,包括物理疗法、作业疗法和言语治疗。卒中康复期可持续数月至一年,甚至更久。卒中康复是一个非常缓慢的渐进过程。但请勿放弃。庆祝每周、每月取得的进展。
如果您有任何卒中风险因素,请配合医疗团队进行控制。如果出现卒中症状,请寻求急救护理。与医疗团队合作,安排适当的评估,查明卒中发生的原因,并制定相应的策略,防止未来再次发生卒中。遵医嘱用药。医疗团队还会制定治疗方案,帮助修复卒中可能引起的任何损伤,以便您在发生卒中后能够完全恢复正常生活状态。感谢您花时间观看,祝您健康!
在卒中发病期间,一旦您到达医院后,情况会迅速发生变化。急救团队会努力分辨您发生的是哪种类型的卒中。抵达医院后,您可能会接受 CT 扫描或其他影像学检查。医疗护理专业人员还需要排除其他可能导致症状的原因,如脑肿瘤或药物反应。
 卒中会诊
卒中会诊
妙佑医疗国际卒中会诊
检查
因卒中而受损的脑组织 CT 扫描
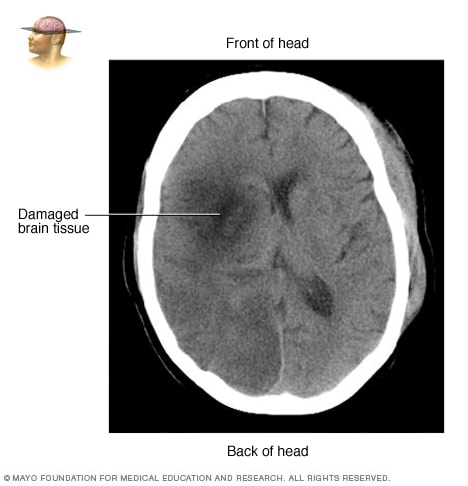
因卒中而受损的脑组织 CT 扫描
CT 扫描显示因卒中而受损的脑组织
脑血管造影
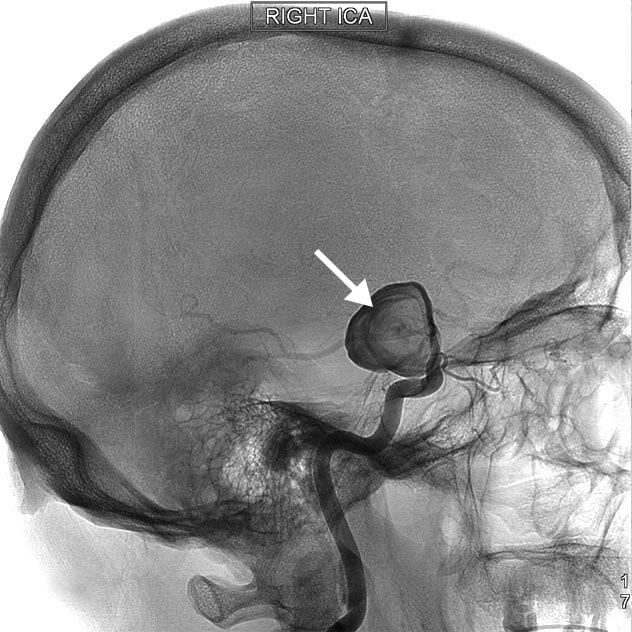
您可能需要进行以下检查:
- 体格检查。医疗护理专业人员会对您进行一些检查,包括心脏听诊和血压测量。还会进行神经系统检查,以观察潜在卒中对神经系统造成的影响。
- 血液检查。您可能需要进行检查以确定血液凝结速度,以及您的血糖是否过高或过低。您还可能需要检查是否存在感染。
- 计算机体层成像(CT)扫描。CT 扫描使用一系列 X 线生成脑部的详细图像。CT 扫描可以显示脑出血、缺血性脑卒中、肿瘤或其他状况。医护人员可能会将造影剂注射到您的血流中,以更详细地查看颈部和脑部的血管。这种类型的检查称为计算机体层成像血管造影。
- 磁共振成像(MRI)。MRI 使用强无线电波和磁场来创建脑部的详细视图。这项检查可检测缺血性脑卒中和脑出血导致的脑组织损伤。有时,医护人员可能会将造影剂注入血管来观察动脉和静脉,并增强血流观察效果。这种检查称为磁共振血管造影或磁共振静脉造影术。
- 颈动脉超声。这项检查利用声波生成颈部的颈动脉内壁的详细图像。颈动脉超声能够显示颈动脉中的脂肪沉积(称为斑块)和血流情况。
- 脑血管造影。这项检查不太常用,但能生成脑部和颈部动脉的详细视图。检查时,医生会从一个小切口(通常位于腹股沟)插入一根细长的软管(称为导管)。该导管沿主要动脉穿行进入颈部的颈动脉或椎动脉。然后,将造影剂注入血管,使动脉在 X 线成像下显影。
- 超声心动图。超声心动图使用声波生成心脏的详细图像,可借助超声心动图寻找心脏血凝块的来源,这些血凝块可能进入大脑并导致卒中。
治疗
急救治疗取决于您是出现缺血性脑卒中还是出血性脑卒中。发生缺血性脑卒中意味着脑内血管出现堵塞或变窄。出血性脑卒中则是脑内出血。
缺血性脑卒中
要治疗缺血性卒中,必须迅速恢复大脑的血流。具体措施可能包括:
-
紧急 IV 给药。必须在症状开始出现后的 4.5 小时内 IV 给予可分解血凝块的药物。药物越早使用越好。迅速治疗不仅可以提高患者的生存机会,还可以减少并发症。
IV 注射重组组织型纤溶酶原激活剂(TPA)是缺血性脑卒中的黄金标准疗法。两类 TPA 为阿替普酶(Activase)和替奈普酶(TNKase)。通常是在三个小时内经手臂静脉注射 TPA。某些情况下,可在卒中症状出现后的 4.5 小时内注射 TPA。
该药物通过溶解引起卒中的血凝块来恢复血液流动。通过快速消除引起卒中的源头,该药物可以帮助患者更充分地从卒中状态康复。您的医疗护理专业人员将考虑特定的风险(例如潜在的脑出血),以确定 TPA 是否适合您。
- 紧急血管内手术。医疗护理专业人员有时会直接在阻塞的血管内治疗缺血性脑卒中。已表明血管内疗法可改善预后,并减少缺血性脑卒中后的长期失能。必须尽快执行以下手术:
- 将药物直接输送到脑。该程序需要将一根细长的管子(称为导管)插入腹股沟部位的动脉中。导管沿着动脉到达脑部,直接向发生卒中的部位释放 TPA。这种治疗的时间窗相比注射 TPA 更长一些,但仍存在局限性。
- 使用支架取栓器去除血凝块。可以使用一种连接到导管的装置,直接去除脑内被阻塞血管中的血凝块。该程序对使用 TPA 无法完全溶解较大血凝块的患者尤其有益。该程序通常与 TPA 注射疗法结合使用。
得益于更先进的影像学技术,可考虑进行这些手术的时间窗已经扩大。借助 CT 或 MRI 进行的灌注成像检查可帮助确定患者是否可以从血管内疗法中受益。
其他医疗程序
医疗护理专业人员可能会建议您接受手术来疏通因斑块而变窄的动脉。这类手术的目的是降低您再次发生卒中或短暂性脑缺血发作的风险。手术方案各不相同,但包括:
- 颈动脉内膜切除术。颈动脉是沿颈部两侧走行的血管,为大脑供应血液。该手术可去除阻塞颈动脉的斑块,并可降低患缺血性脑卒中的风险。颈动脉内膜切除术也有风险,尤其是对伴有心脏病或其他医疗状况的患者而言。
- 血管成形术和支架置入术。在血管成形术中,外科医生通过腹股沟动脉将一根导管穿入颈动脉。然后让球囊充盈,扩张变窄的动脉。之后可以插入支架以支撑开放的动脉。
出血性卒中
出血性卒中的紧急治疗方案主要是控制出血并减少因积液过多造成的脑内压力。
紧急措施。
如果您服用血液稀释药物来预防血凝块,则您可能会接受治疗来抵消血液稀释剂的作用。这些治疗方法包括药物或输注血液制品。药物还能降低脑内压力、降低血压、预防血管痉挛以及预防癫痫发作。
手术
如果出血面积较大,可能会进行手术清除血液,从而缓解脑内压力。手术还可用于修复与出血性卒中相关的血管损伤。
如果卒中是由于动脉瘤、动静脉畸形(AVM)或其他血管状况导致的,则医疗护理专业人员可能会建议您接受下列手术之一。
- 手术夹闭。外科医生在动脉瘤底部放置一个微小的夹子,以阻止血液流向动脉瘤。动脉瘤是在血管薄弱部位形成的隆起。夹子可以防止动脉瘤破裂。夹子也可以防止新近破裂的动脉瘤再次出血。
- 弹簧圈栓塞术,也称为血管内栓塞术。将一根导管插入腹股沟的动脉,并引导至脑部。外科医生通过这根导管将小弹簧圈放入动脉瘤内进行填充。这样可阻止血液流入动脉瘤并让血液凝结。
- 手术切除缠结在一起的薄壁血管(即 AVM)。如果 AVM 较小而且位于易于接触的脑内区域,外科医生可能将其切除。这样可消除破裂的风险,并降低出血性卒中的风险。但如果 AVM 位于脑深处或体积较大,则可能无法手术切除。如果手术会影响脑功能,也可能无法切除。
- 立体定向放射外科治疗。这项手术使用多束高度聚焦的辐射束来修复血管畸形。立体定向放射外科治疗是一种先进的治疗方法,不像其他手术那样具有侵袭性。
卒中恢复与康复
大脑半球连接
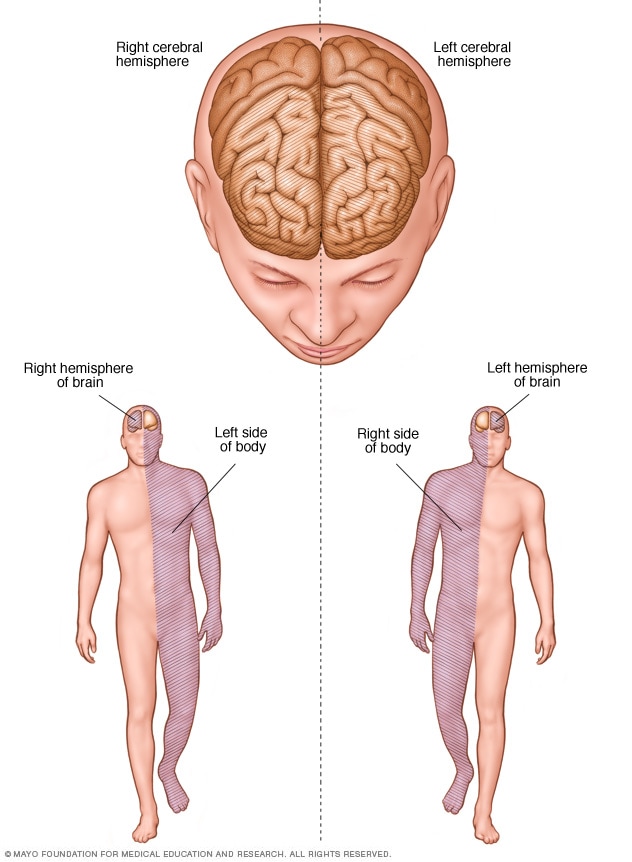
紧急治疗后,将对您进行至少一天的密切监测。之后,卒中护理的重点是尽可能帮助您恢复各项身体机能,以能够恢复独立生活。卒中的影响取决于所累及的脑区域和组织受损程度。
如果卒中损伤了右脑,则可能累及身体左侧的运动和感觉功能。如果卒中损伤了左脑,则可能累及身体右侧的运动和感觉功能。左脑损伤也可能导致言语和语言障碍。
多数发生卒中的患者会参加康复项目。医疗护理专业人员可为您推荐合适的治疗项目。具体而言,会根据您的年龄、整体健康状况和卒中导致的失能程度来为您推荐项目。同时还会考虑您的生活方式、兴趣、优先事项,以及您是否有家人或照护者可为您提供帮助。
出院前可能会开始康复治疗。出院后,您可以在同一家医院的康复科继续参加康复项目。也可以到其他康复科或专业护理机构接受门诊康复治疗。您还可以在家中进行康复治疗。
每个人发生卒中后的恢复情况各不相同。根据您的具体状况,治疗团队可能包括:
- 接受过脑部状况培训的医生,即神经科医生。
- 康复科医生,即康复医师。
- 康复科护士。
- 营养师。
- 物理治疗师。
- 职业治疗师。
- 娱乐治疗师。
- 言语病理学医生。
- 社工或医疗个案经理。
- 心理医生或精神科医生。
- 神职人员。

言语治疗通常是卒中康复的一部分。
治疗结局
对卒中患者进行治疗评估的一个方法是检查患者及时接受适当有效治疗措施的百分比。
下图显示了妙佑医疗国际卒中患者接受所有适当治疗措施的百分比。
卒中核心措施
参见相关图表。
颈动脉内膜切除术死亡率
查看相关图表。
颈动脉支架手术死亡率
查看相关图表。
卒中综合治疗措施
见相关图片。
综合性卒中 - 入院接受皮肤穿刺的中位时间
查看相关图表。
综合性卒中 - 静脉注射组织型纤溶酶原激活剂(t-PA)治疗的及时性
请参阅相关图表。
有关更多信息和资料,请访问 美国老年和残障健康保险 (Medicare) 医院比较。
For additional information about quality at Mayo Clinic visit Quality Measures.
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
妥善处理与支持
卒中是一种能够改变生活的事件,它会影响您的情绪健康以及各项躯体功能。一些人可能会感到沮丧或抑郁。卒中可导致情绪变化以及性欲降低。
保持自尊、保持与他人的联系以及保持对世界的兴趣都是有助于恢复健康的重要部分。以下几种策略可能对您和您的照护者有所帮助,包括:
- 不要对自己太苛刻。身体和情绪的恢复是一项艰巨的工作,需要时间。庆祝自己的进步。给自己一些休息时间。
- 加入互助小组。与从卒中中康复的其他人见面可以让您有机会走出家门,与他人分享经验。您还可以交换信息,认识新的朋友。
- 告诉亲友您的需求。他们可能想要帮忙,但不知道该怎么做。请让他们知道如何才能帮到您。您可以请他们给您带一顿餐食,并留下跟您一起吃饭聊天。您也可以请他们和您一起参加社交活动或宗教活动。
沟通问题
发生卒中后,患者可能会出现言语和语言方面的困难。以下这些建议有助于您和照护者解决沟通问题:
- 练习。每天至少交谈一次。这可以帮您了解最适合您的方法。交谈还能让您找到参与感,并且可以让您重建信心。
- 放轻松,慢慢来。在不紧不慢的放松状态下聊天,是最轻松愉快的。一些曾发生过卒中的人发现,晚饭后是谈话的好时机。
- 用自己的方式交谈。在卒中的恢复过程中,可能需要使用较少词汇。可以依靠手势或利用语调进行交流。
- 使用道具和沟通辅助工具。您可能会发现使用提示卡来交流很有帮助。提示卡可以包括一些常用的词语。或者也可以包括好友和家人的照片、您最喜欢的电视节目、浴室或其他愿望和需求。
准备您的预约
进展性卒中通常在医院被诊断出来。发生卒中后,对您立刻采取的护理将专注于减轻脑损伤。如果您尚未发生卒中,只是担心今后的风险,可在下次就诊时咨询医疗护理专业人员。
医生可能做些什么
在急诊室,可能由急诊医学专科医生或是在脑部医疗状况方面训练有素的医生(即神经内科医生)为您看诊。护士和医疗救护技术员也很可能会参与您的护理。
急救小组的首要任务是稳定您的症状和整体医疗状况。然后,团队将确定您是否发生卒中。医疗护理专业人员会尽力查明卒中的原因,以确定合适的治疗方法。
如果您在约诊时寻求医疗建议,医疗护理专业人员会考虑您发生卒中和心脏病的风险因素。医疗护理专业人员会为您提供关于如何降低风险的建议,其中可能包括生活方式策略、戒烟或不使用违禁药物。医疗护理专业人员也可能会考虑您是否需要使用药物来控制高血压、胆固醇及其他卒中风险因素。
Dec. 13, 2024