Diagnósticos
Para diagnosticar el cordoma, un profesional de atención médica hace un examen físico y pregunta acerca del historial médico. Normalmente, esto incluye estudios por imágenes y una muestra de tejido para analizar.
Estudios por imágenes, como una tomografía computarizada o una resonancia magnética
Los estudios por imágenes consisten en tomar imágenes del cuerpo. Pueden indicar la ubicación y el tamaño del cáncer. Las tomografías computarizadas son el estudio más útil para observar los cambios en los huesos. Las resonancias magnéticas son mejores para visualizar los tumores y los tejidos que los rodean.
- Tomografías computarizadas. Las tomografías computarizadas son útiles para mostrar los cambios en los huesos, como huecos o zonas debilitadas. En una tomografía computarizada, los cordomas suelen verse como áreas claras u oscuras con hueso dañado a su alrededor. Una tomografía computarizada también puede mostrar si el tumor se ha diseminado, por ejemplo, cerca de los huesos del cráneo y del cuello. En algunos casos, se utiliza un tinte especial llamado sustancia de contraste para realizar la tomografía computarizada. El tinte brilla en las imágenes y permite visualizar mejor las áreas que se exploran.
- Imágenes de resonancia magnética. Las imágenes de resonancia magnética son mejores para mostrar los tumores y los vasos sanguíneos que los rodean. Las resonancias magnéticas pueden mostrar si el tumor tiene diferentes secciones y cómo afecta los tejidos alrededor de la columna vertebral. Los cordomas suelen aparecer como zonas brillantes con áreas más oscuras en su interior.
Biopsia
Una biopsia es un procedimiento que consiste en extraer una muestra de tejido para analizarla en un laboratorio. Es fundamental realizar una biopsia para confirmar si lo que se observa en las imágenes es un cordoma. Esto se debe a que, en los estudios por imágenes, el cordoma puede parecerse a otras afecciones que requieren tratamientos diferentes. En el caso del cordoma, la muestra de tejido se puede recolectar de las siguientes maneras:
- Inserción de una aguja en la piel. Durante una biopsia con aguja, un profesional de atención médica introduce una aguja fina en la piel y la guía hacia el cáncer. El profesional de atención médica utiliza la aguja para recolectar pequeñas muestras de tejido. En algunos casos, no es posible realizar una biopsia antes de la cirugía, como ocurre con ciertos cordomas ubicados en la base del cráneo.
- Extracción de una muestra durante una cirugía. Durante una biopsia quirúrgica, un cirujano hace una incisión, que es un corte, en la piel para acceder al cáncer. El cirujano también extirpa un fragmento del tumor para analizarlo.
Para decidir cómo se debe hacer la biopsia, es necesario que el equipo de atención médica planifique todo con cuidado. El equipo de atención médica debe hacer la biopsia de una manera que permita una cirugía futura para extirpar el cáncer. Por esta razón, es mejor acudir a un centro médico que atienda a muchas personas con cordoma.
Para confirmar que se trata de un cordoma, el equipo de atención médica busca signos patológicos del cordoma. Entre ellos, se pueden incluir los siguientes:
- Células fisalíforas, que son células que, por dentro, tienen una apariencia similar a la de las burbujas
- Una proteína especial llamada braquiuria, que es común en las células del cordoma
- Otras proteínas, como S100, vimentinas y pancitoqueratinas
Pruebas genéticas
Las pruebas genéticas no forman parte de la rutina de diagnóstico del cordoma. Pero en ocasiones se recomiendan pruebas genéticas para familias con antecedentes médicos de cordoma o para niños y adultos jóvenes con cordoma.
Tratamientos
El tratamiento del cordoma depende del tamaño y de la ubicación del cáncer, así como de si ha invadido nervios u otros tejidos.
- La cirugía suele ser el primer paso y un tratamiento importante para el cordoma. Si un tumor se puede extirpar por completo, ofrece la mejor oportunidad de cura.
- La radioterapia suele realizarse después de la cirugía para destruir cualquier célula cancerosa que haya quedado. A veces se utiliza la radioterapia antes de la cirugía para reducir el tamaño del tumor y facilitar su extirpación. En ocasiones, la radioterapia puede utilizarse sola, si no es posible extirpar el tumor mediante cirugía.
- Se pueden utilizar medicamentos de terapia dirigida para la metástasis, que es el cáncer que se diseminó por el cuerpo, o para una recurrencia, que es el cáncer que vuelve después del tratamiento inicial.
En algunos casos, el cordoma se puede curar. Sin embargo, puede ser difícil de tratar. Es difícil extirparlo por completo porque aparece muy cerca del cerebro y la columna vertebral. Además, es resistente a la radioterapia y la quimioterapia convencionales. A veces, el cordoma reaparece. Esto se llama recurrencia. Cuando eso ocurre, el tratamiento puede ayudar a controlar el cáncer a lo largo del tiempo, en lugar de curarlo.
Cirugía
Cirugía de la base del cráneo endoscópica
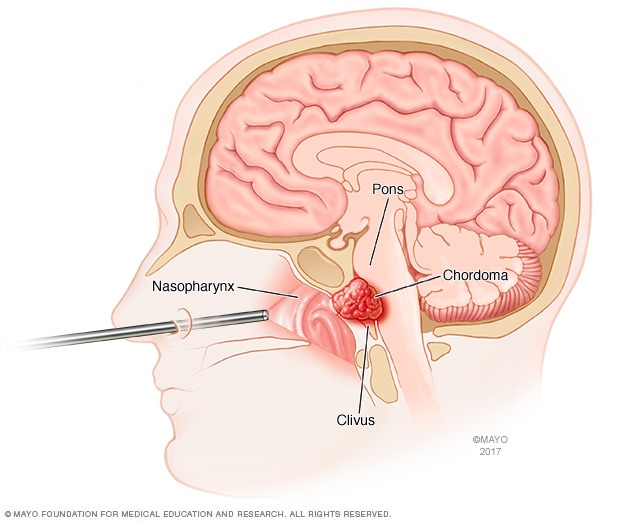
Cirugía de la base del cráneo endoscópica
La cirugía endoscópica de la base del cráneo utiliza un dispositivo largo y fino denominado endoscopio para acceder a la base del cráneo. El endoscopio entra por la nariz. Un cirujano introduce instrumentos a través del endoscopio para realizar la cirugía. Esta ilustración muestra un endoscopio que atraviesa la nariz para tratar un cordoma, que es un tipo de cáncer óseo que suele producirse en la base del cráneo.
En la cirugía para el cordoma, los cirujanos tratan de extirpar la mayor parte posible del tumor de una sola vez. Cuando se realiza en la columna vertebral móvil o el sacro, se la conoce como resección en bloque. Cuando un cordoma se puede extirpar completamente de una sola vez, el procedimiento reduce la probabilidad de que las células cancerosas se diseminen y que el cáncer reaparezca.
No obstante, puede ser difícil extirpar todo el cordoma. Esto se debe a que los cordomas crecen alrededor de estructuras importantes, como el cerebro, la médula espinal, los nervios y los vasos sanguíneos. Los cirujanos intentan extirpar el cáncer sin dañar las estructuras sanas. También es difícil llegar de forma segura a algunas partes de la base del cráneo.
Cuando no es posible extirpar completamente un cordoma, los cirujanos intentan extirpar la mayor parte posible.
Los tipos de cirugía pueden variar según la ubicación del tumor:
- Cirugía para el cordoma en la base del cráneo. A veces, los cirujanos pueden operar desde la nariz para acceder al cordoma en la base del cráneo. Este tipo de cirugía se llama cirugía endoscópica de la base del cráneo. Se utiliza un endoscopio, que es una sonda larga y delgada. El endoscopio se inserta a través de la nariz para acceder al cáncer. Se pueden pasar instrumentos especiales a través del endoscopio para extirpar el cáncer. En algunos casos, se requiere una cirugía tradicional. Durante la cirugía tradicional, el cirujano utiliza instrumentos quirúrgicos que se introducen a través de una incisión, que es un corte grande, en la parte posterior de la cabeza o el cuello. También se pueden utilizar otros métodos.
- Cirugía para el cordoma de la columna vertebral móvil y del sacro. El objetivo de la cirugía para el cordoma en las áreas de la columna vertebral por debajo de la base del cráneo es extirpar la mayor parte posible del tumor. También podrían extirparse otros huesos y tejidos que lo rodean. Si el tumor está en el sacro, en la parte inferior de la columna vertebral, es posible que se extirpe todo el sacro. Esto se conoce como sacrectomía. Esta cirugía puede realizarse mediante una incisión en el abdomen o en la espalda.
En ocasiones poco frecuentes, los cirujanos pueden sugerir otra cirugía para estabilizar el área donde antes estaba el cáncer.
Las complicaciones de la cirugía para el cordoma incluyen los riesgos de cualquier cirugía, como infección, coágulos sanguíneos y sangrado. También pueden surgir complicaciones si se dañan los nervios durante la cirugía. Las posibles complicaciones incluyen las siguientes:
- Visión doble
- Cambios intestinales o en la vejiga
- Pérdida de la función sexual
- Entumecimiento o pérdida de sensación
- Problemas para caminar o sentarse
- Pérdida de líquido cefalorraquídeo, que es el líquido que rodea el cerebro y la médula espinal
Radiación
La radioterapia trata el cáncer con haces de energía potente. La energía puede provenir de rayos X, fotones, protones u otras fuentes.
Durante la radioterapia, permaneces acostado sobre una camilla mientras una máquina se mueve a tu alrededor. Esta máquina dirige la radiación a puntos específicos del cuerpo.
En el pasado, los cordomas eran resistentes a la radiación estándar, que debía administrarse en dosis lo suficientemente bajas como para no dañar la médula espinal ni el tejido cerebral que los rodean. Las radioterapias más recientes pueden ayudar mediante la administración de una dosis más alta de radiación directamente al tumor, al tiempo que protegen el cerebro, la médula espinal y los nervios que los rodean. Los ejemplos de opciones de radiación incluyen los siguientes:
El tipo de radioterapia utilizado puede variar según la ubicación del cáncer y de las opciones con las que cuente el centro donde se realiza la cirugía.
Entre los efectos secundarios de la radioterapia se pueden incluir los siguientes:
- Cansancio
- Hinchazón en la piel, irritación u otros cambios
- Dolor de cabeza
- Cambios hormonales, como hipopituitarismo
- Cambios o daño cerebral
- Cambios en la audición y la visión
- Dificultad para tragar
También existe un riesgo leve de que la radioterapia pueda causar otro tipo de cáncer más adelante. Esto se conoce como cáncer secundario.
Medicamentos de terapia dirigida
Por lo general, el cordoma no se reduce con la quimioterapia estándar. Sin embargo, la terapia dirigida contra el cáncer es un tratamiento en el que se utilizan medicamentos para atacar sustancias químicas específicas dentro de las células cancerosas. Mediante el bloqueo de estas sustancias químicas, los tratamientos dirigidos pueden eliminar las células cancerosas.
La terapia dirigida se utiliza a veces como parte de un ensayo clínico. O bien se usa fuera de indicación aprobada para tratar el cordoma metastásico, que es un cordoma que se disemina a otras zonas del cuerpo. El término uso fuera de indicación aprobada significa que la Administración de Alimentos y Medicamentos de los Estados Unidos ha aprobado el fármaco para tratar una afección diferente. La terapia dirigida también se puede utilizar para tratar el cordoma recurrente, que significa que recurre después del tratamiento.
Algunos ejemplos de terapia dirigida que podrían utilizarse en primer lugar contra el cordoma incluyen los siguientes:
- Imatinib
- Dasatinib
- Sunitinib
A veces, podrían utilizarse otros fármacos. Estos pueden comprender los siguientes:
- Imatinib administrado con un fármaco de quimioterapia o con sirolimus
- Erlotinib
- Lapatinib
- Sorafenib
Los efectos secundarios de la terapia dirigida pueden incluir los siguientes:
- Cansancio
- Malestar estomacal
- Sarpullido
- Diarrea
- Hinchazón
- Cambios en la tiroides y los riñones
Tratamientos en estudio
Los científicos siguen realizando investigaciones de posibles nuevos tratamientos para el cordoma. Entre ellos, se incluyen los siguientes:
- Inhibidores de los puntos de control. Son un tipo de fármaco que ayuda al sistema inmunitario a detectar y atacar las células cancerosas.
- Terapias dirigidas contra la braquiuria. Los cordomas casi siempre producen la proteína braquiuria. Por ello, en la actualidad se evalúan vacunas y nuevos fármacos dirigidos contra la braquiuria.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estrategias de afrontamiento y apoyo
Con el tiempo, encontrarás algo que te ayude a sobrellevar la incertidumbre y la preocupación de un diagnóstico de cáncer. Hasta ese momento, los siguientes consejos podrían ayudarte:
Obtén toda la información necesaria sobre el cordoma para tomar decisiones sobre la atención médica.
Pregunta al equipo de atención médica sobre el cáncer, incluidos los resultados de las pruebas, las opciones de tratamiento y, si lo deseas, tu pronóstico. Cuanto más te informes sobre el cordoma, más confianza tendrás para tomar decisiones acerca del tratamiento.
Además, los dispositivos y equipos de asistencia pueden ayudarte con algunos problemas de movimiento. Y, si tienes dolor por el cáncer, existen tratamientos que pueden aliviarlo. Tus opciones pueden depender de la causa del dolor por el cáncer y la intensidad del dolor que sientes.
Mantén cerca a tus amigos, familiares o a tu comunidad
Tus amigos, familiares o recursos comunitarios pueden brindarte el apoyo práctico que necesites. Por ejemplo, pueden ayudarte con el cuidado de tu casa si estás en el hospital.
Busca a alguien con quien hablar
Busca a una persona que esté dispuesta a escucharte sobre tus esperanzas y temores. Puede ser un familiar o un amigo. También podrían ser útiles el interés y la comprensión de un consejero, un trabajador social médico, un miembro de la iglesia o un grupo de apoyo para personas con cáncer.
Consulta al equipo de atención médica si en tu área hay grupos de apoyo. Otras fuentes de información son el Instituto Nacional del Cáncer, la Sociedad Americana contra el Cáncer, la Fundación Cordoma y el grupo de apoyo en línea para personas con sarcoma de Mayo Clinic Connect. La Fundación Cordoma también ofrece un directorio de especialistas en cordoma.
Preparación para la consulta
Programa una cita con un médico u otro profesional de atención médica si tienes algún síntoma que te preocupa. Si el profesional de atención médica cree que podrías tener cordoma, es posible que te remita a un especialista.
Debido a que las citas médicas pueden ser breves, es aconsejable ir preparado. A continuación, encontrarás información que te ayudará a preparar.
Lo que puedes hacer
- Ten en cuenta todo lo que necesitas hacer con anterioridad. Cuando programes la cita, asegúrate de preguntar si debes hacer algo con anticipación, por ejemplo, restringir tu alimentación.
- Anota los síntomas que tengas, incluidos aquellos que quizás no parezcan estar relacionados con el motivo de la cita.
- Anota información personal crucial, incluidas las situaciones de gran estrés o los cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas y los suplementos que estás tomando, y las dosis.
- Pídele a un familiar o amigo que te acompañe. Puede ser difícil recordar toda la información que se proporciona durante una cita. La persona que te acompañe puede recordar algún detalle que tú hayas pasado por alto u olvidado.
- Anota las preguntas que quieras hacerle al equipo de atención médica.
Tu tiempo con el equipo de atención médica es limitado; por eso, preparar una lista de preguntas puede ser útil para aprovecharlo al máximo. Clasifica las preguntas de las más importantes a las menos importantes, en caso de que se acabe el tiempo. Estas son algunas preguntas básicas que puedes hacer sobre el cordoma:
- ¿Tengo cordoma?
- ¿En qué etapa está el cordoma que tengo?
- ¿Se diseminó el cordoma a otras partes del cuerpo?
- ¿Deberán hacerme más pruebas?
- ¿Cuáles son las opciones de tratamiento?
- ¿Cuánto aumenta cada tratamiento las probabilidades de curarme o prolongar la vida?
- ¿Cuáles son los posibles efectos secundarios de cada tratamiento?
- ¿De qué forma afectará mi vida diaria cada tratamiento?
- ¿Qué opción de tratamiento considera que es la más adecuada?
- ¿Qué le recomendaría a un amigo o familiar en mi situación?
- ¿Debería consultar con un especialista?
- ¿Tiene folletos u otros materiales impresos que pueda llevarme? ¿Qué sitios web me recomienda?
- ¿Qué determinará si debo programar una cita de seguimiento?
No dudes en hacer otras preguntas.
Qué esperar del médico
Prepárate para responder preguntas, como las siguientes:
- ¿Cuándo comenzaron los síntomas?
- ¿Han sido síntomas continuos u ocasionales?
- ¿Cuál es la intensidad de los síntomas?
- ¿Hay algo que parezca mejorar los síntomas?
- ¿Hay algo que parezca empeorarlos?
Oct. 17, 2025