诊断
为诊断脊索瘤,医疗护理专业人员可能会进行体格检查并询问您的健康史。其他检查和医疗程序可能包括影像学检查和采集组织样本进行实验室检测。
影像学检查
进行影像学检查,生成身体图像。这可以显示癌变部位的大小及位置。脊索瘤的影像学检查可能包括 CT 扫描和 MRI。
活检
活检是一项采集组织样本并在实验室中进行检测的医疗程序。检测样本,以确定是否为癌症。其他检查可提供更多有关癌细胞的信息。医疗护理团队会使用此信息为您制定治疗方案。
在确定应当如何进行活检时,医疗护理团队需要仔细制定计划。医护团队需要以不会影响未来癌症切除手术的方式进行活检。因此,最好前往接诊过许多脊索瘤患者的医疗中心寻求治疗。
Genetic testing
Genetic tests are not a routine part of chordoma diagnosis. But sometimes genetic tests are suggested for families with a history of chordoma or for children and young adults with chordoma.
治疗
脊索瘤治疗取决于癌症大小和位置以及是否入侵神经或其他组织。可选治疗方案可能包括手术、放射疗法和靶向治疗。
治疗骶椎脊索瘤
内镜颅底手术
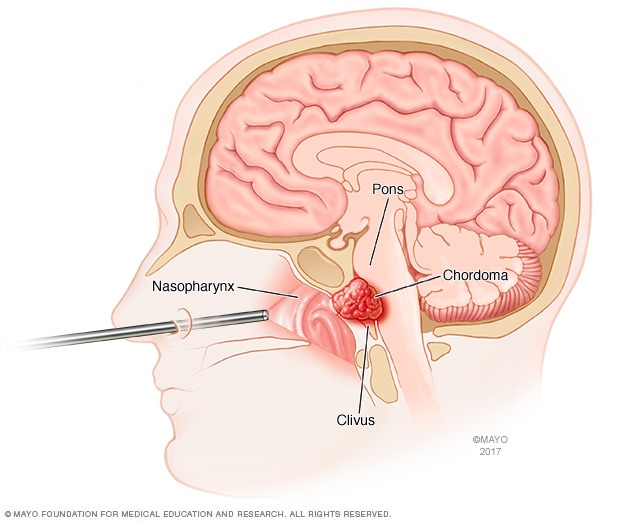
内镜颅底手术
内镜颅底手术使用一种被称为内镜的细长管进入颅底。内镜通过鼻子进入。外科医生通过内镜放入工具进行手术。本图显示使用内镜经鼻治疗脊索瘤,脊索瘤是一种通常发生于颅底的骨癌。
如果脊索瘤累及脊柱下半部分(骶骨),则治疗方案可能包括:
- 手术。 骶椎脊索瘤手术的目的是切除整个癌症及其周边部分健康组织。手术可能很难实施,因为癌症靠近关键结构,如神经和血管。当不能完全切除癌症时,外科医生可能会尝试尽可能多地切除。
-
放射疗法。 放射疗法利用高能量束治疗癌症。能量可能来自 X 线、质子或其他来源。在放射疗法期间,您需要躺在治疗床上,同时有一台机器在您身体周围移动。机器向身体上的精确点位发送放射线。
放射疗法可在术前用于缩小癌症,使其更易切除。也可在术后用于杀死残留的癌细胞。如果不能手术,可能建议采用放射疗法。
某些类型的放射疗法可让医疗护理团队更精准地靶向治疗区域。这样可以降低损伤癌症周围健康组织的风险,也可让医疗团队进行更高剂量的照射。可实现这些目标的放射疗法类型包括质子疗法和立体定向体部放射治疗。
- 靶向治疗。 癌症靶向治疗是一种利用药物攻击癌细胞中特定化学物质的治疗方法。通过阻断这些化学物质,靶向治疗可杀死癌细胞。靶向治疗有时用于治疗已扩散至身体其他部位或治疗后复发的脊索瘤。
颅骨脊索瘤的治疗
如果脊索瘤累及脊柱与颅骨(颅底)的连接部位,治疗方案可能包括:
-
手术。 治疗通常先做手术,在不损害周围健康组织的情况下,尽可能多地切除癌症组织。外科医生谨慎操作,避免造成新的问题,例如脑或脊髓的损伤。如果癌症组织靠近重要结构,可能无法完全切除。
外科医生有时可经鼻入路切除颅底脊索瘤。这种手术称为内镜颅底手术。使用一根被称为内镜的细长管。将内镜经鼻腔插入至癌变部位。可以用内镜送入专用工具,切除癌变部位。
-
放射疗法。 放射疗法利用高能量束治疗癌症。通常建议在颅骨脊索瘤手术后采用放射疗法,以杀死可能残留的任何癌细胞。如果不能手术,可能建议采用放射疗法。
某些类型的放射疗法可让医疗护理团队更精准地靶向治疗区域。这样可以降低损伤癌症周围健康组织的风险,也可让医疗团队进行更高剂量的照射。可实现这些目标的放射疗法类型包括质子疗法和立体定向放射外科治疗。
- 靶向治疗。 癌症靶向治疗是一种利用药物攻击癌细胞中特定化学物质的治疗方法。通过阻断这些化学物质,靶向治疗可杀死癌细胞。靶向治疗有时用于治疗已扩散至身体其他部位或治疗后复发的脊索瘤。
Targeted therapy medicines
Chordoma usually does not shrink with standard chemotherapy. But targeted therapy for cancer is a treatment that uses medicines to attack specific chemicals in cancer cells. By blocking these chemicals, targeted treatments can cause cancer cells to die.
Targeted therapy is sometimes used as part of a clinical trial. Or it's used off-label to treat chordoma that spreads to other areas of the body, called metastatic chordoma. Off-label means the drug has been approved by the Food and Drug Administration to treat a different condition. Targeted therapy also may be used to treat chordoma that comes back after treatment, called a recurrence.
Some examples of targeted therapy that might be used first for chordoma include:
- Imatinib.
- Dasatinib.
- Sunitinib.
Sometimes, other drugs might be used. These could include:
- Imatinib given with a chemotherapy drug or with sirolimus.
- Erlotinib.
- Lapatinib
- Sorafenib.
Side effects of targeted therapy may include:
- Tiredness.
- Upset stomach.
- Rash.
- Diarrhea.
- Swelling.
- Thyroid and kidney changes.
Treatments being studied
Scientists continue to research possible new treatments for chordoma. Some of those include:
- Checkpoint inhibitors. These are a type of drug that helps the immune system find and attack cancer cells.
- Brachyury-targeted therapies. Chordomas almost always make brachyury protein. So vaccines and new drugs that target brachyury are being tested.
妥善处理与支持
随着时间的推移,您会找到合适的方法,帮您应对癌症诊断带来的不确定性和担忧。在此之前,以下措施可能有帮助:
充分了解脊索瘤以便作出治疗决策
向医疗护理团队询问您所患癌症的信息,包括检查结果、治疗方案以及预后(如果您想知道)。您对脊索瘤了解得越全面,作出治疗决策时可能就越有信心。
与朋友和家人保持亲密关系
保持牢固的亲密关系有助于您应对脊索瘤。朋友和家人能够提供您可能需要的实际支持,例如在您住院期间帮助您打理家务。在您感觉自己被癌症压垮时,他们还可以给予您情感支持。
与人交谈
寻找愿意听您诉说希望和担忧的倾听者。这可能是您的朋友或家人。咨询师、医务社工、神职人员或者癌症互助组的关心和理解,可能也会对您有所帮助。
向医疗护理团队咨询有关您所在地区的互助组的信息。其他信息来源包括美国国家癌症研究所和美国癌症协会。
准备您的预约
如有任何症状令您担心,请与医生或其他医疗护理专业人员约诊。如果医疗护理专业人员怀疑您患有脊索瘤,可能会将您转诊至专科医生,
由于就诊时间有限,因此最好提前做好准备。以下信息可以帮您做好准备。
您能做些什么
- 了解需要提前做的任何准备。 约诊时,请务必咨询是否需要提前做任何准备,例如限制饮食。
- 写下您目前具有的症状,包括看似与您约诊的原因无关的症状。
- 写下重要个人信息,包括重大压力或近期生活变化。
- 列出您正在使用的所有药物、维生素和补充剂及其剂量。
- 请家人或朋友陪同。 可能很难记住就诊时提供的所有信息。陪同者可能会记住您遗漏或遗忘的内容。
- 写下要向医疗护理团队咨询的问题。
由于向医疗护理团队咨询的时间有限,因此准备好问题清单有助于充分利用就诊时间。请按照重要程度从高到低的顺序列出问题,以免时间不够。对于脊索瘤,要咨询的一些基本问题包括:
- 我是否患有脊索瘤?
- 脊索瘤处于哪个分期?
- 脊索瘤是否已经扩散到身体其他部位?
- 我是否需要做更多检查?
- 有哪些可选的治疗方案?
- 每种治疗方法分别能多大程度上增加治愈几率或延长寿命?
- 每种治疗方法都有哪些潜在的副作用?
- 每种治疗方法对我的日常生活有何影响?
- 有没有一种治疗方案您认为最适合我?
- 就我这种情况,您对我的朋友或家人有什么建议?
- 我是否应该去看专科医生?
- 有没有我可以带走的手册或其他印刷材料? 您推荐哪些网站?
- 哪些因素决定我是否应该制定复诊计划?
如果还有其他问题,请随时提出。
医生可能会做什么
请准备好回答相关问题,例如:
- 您何时开始出现症状?
- 您的症状是持续存在,还是偶尔出现?
- 您的症状有多严重?
- 有没有什么因素似乎会改善您的症状?
- 有没有什么因素似乎会加重您的症状?
Oct. 17, 2025