التشخيص
قد يكون من الصعب العثور على سبب الإصابة بمرض الرئة الخلالي، وفي بعض الأحيان لا يمكن العثور على السبب. تندرج العديد من الحالات في فئة مرض الرئة الخلالي. بالإضافة إلى ذلك، يمكن أن تظهر أعراض مجموعة كبيرة من الحالات الطبية على أنها مرض الرئة الخلالي. يجب على اختصاصيي الرعاية الصحية استبعاد هذه الحالات قبل إجراء التشخيص.
قد تكون بعض الاختبارات التالية ضرورية.
الفحوصات المخبرية
- اختبارات الدم. قد تكشف بعض فحوصات الدم عن وجود البروتينات، والأجسام المضادة، والعوامل الأخرى للأمراض ذاتية المناعة أو الاستجابات الالتهابية للتعرض البيئي، مثل تلك التي نجمت عن فطريات العفن أو بروتين الطيور.
اختبارات التصوير الطبي
- التصوير المقطعي المحوسب، ويُعرف أيضًا بفحص CT. إن الاختبار التصويري مفتاح تشخيص مرض الرئة الخلالي. ويكون في بعض الأحيان الاختبار الأول في التشخيص. تلتقط أجهزة التصوير المقطعي المحوسب صورًا ثلاثية الأبعاد للهياكل الداخلية. يمكن أن يكون التصوير المقطعي المحوسب عالي الدقة مفيدًا بشكل خاص في معرفة مدى تضرر الرئة. ويمكنه إظهار تفاصيل التليف، ما يساعد على تضييق نطاق التشخيص وتوجيه قرارات العلاج.
- مخطط صدى القلب. يستخدم مخطَّط صدى القلب الموجات الصوتية لمعاينة القلب. ويمكن أن يلتقط صورًا ثابتة لأجزاء من القلب، بالإضافة إلى مقاطع فيديو توضح كيفية عمل القلب. يمكن لهذا الاختبار قياس مقدار الضغط في الجانب الأيمن من القلب.
اختبارات الوظائف الرئوية
مقياس التنفس
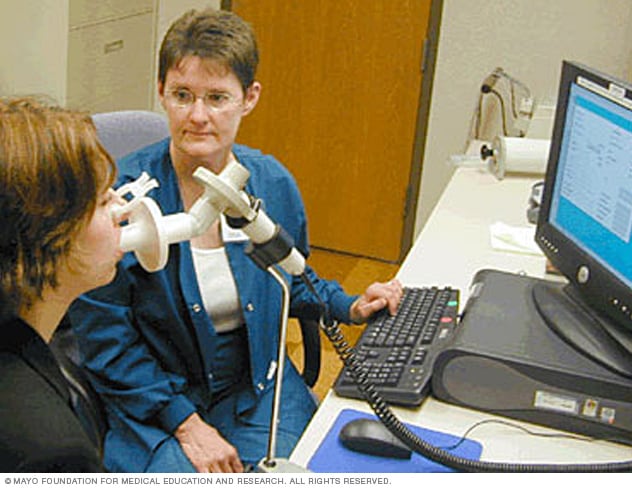
مقياس التنفس
مقياس التنفس جهازٌ تشخيصي يقيس كمية الهواء التي يقدر الشخص على شهقِها وزفرِها والوقت المستغرق في إطلاق الزفير بالكامل بعد أخذ نفس عميق.
- قياس التنفس وسعة الانتشار. يتطلب هذا الاختبار أن تزفر بسرعة وبقوة من خلال أنبوب متصل بجهاز. ويقيس هذا الجهاز كمية الهواء الذي تتحمَّله الرئتان وسرعة خروجه منها. كما يقيس أيضًا مدى سهولة انتقال الأكسجين من الرئة إلى مجرى الدم.
- قياس التأكسج. يُثبَّت جهاز صغير على أحد الأصابع لقياس مستوى الأكسجين في الدم. يمكن إجراء هذا الاختبار أثناء الراحة أو مع النشاط لمراقبة مسار مرض الرئة ومعرفة مدى خطورته.
تحليل أنسجة الرئة
في بعض الأحيان، لا يمكن تشخيص أمراض الرئة الخلالية إلا من خلال فحص كمية صغيرة من أنسجة الرئة في المختبر وهو ما يُعرف باسم الخزعة.
قد يأخذ الطبيب أو اختصاصي الرعاية الصحية الآخر عينة من الأنسجة باستخدام إحدى هذه الطرق:
- تنظير القصبات. في هذا الإجراء، يأخذ اختصاصي الرعاية الصحية عينات صغيرة جدًا من الأنسجة، وعادةً لا تتعدى حجم رأس الدبوس. حيث يُجرى هذا الفحص باستخدام أنبوب صغير مرن، يُعرف أيضًا باسم منظار القصبات، ويُمرر عبر الفم أو الأنف إلى الرئة. عادةً ما تكون مخاطر تنظير القصبات طفيفة بشكل عام، وتتضمن التهاب الحلق لفترة محدودة وبحة الصوت من منظار القصبات. ولكن عينات الأنسجة تكون صغيرة جدًا في بعض الأحيان بحيث لا يمكن تشخيصها.
- غسل القصبات الهوائية. في هذا الإجراء الطبي، يحقن الطبيب حوالي ملعقة كبيرة من الماء المالح المعقم من خلال منظار القصبات في جزء من الرئة ثم يشفطها على الفور. يحتوي المحلول الذي يُخرج على خلايا من الأكياس الهوائية. على الرغم من أن غسيل القصبات الهوائية يأخذ عينات من مساحة أكبر من الرئة مقارنة بالإجراءات الطبية الأخرى، فإنه قد لا يعطي معلومات كافية لمعرفة سبب التليف الرئوي.
- الخزعة الجراحية. على الرغم من أن هذا الإجراء الطبي أكثر توغلاً وقد يترتب عليه بعض المضاعفات، فإنه غالبًا ما يكون الطريقة الوحيدة للحصول على عينة أنسجة كبيرة بما يكفي لتشخيص دقيق. يُستخدم التخدير العام أثناء هذا الاختبار. تُدخل الأدوات الجراحية وكاميرا صغيرة من خلال شق صغير أو أكثر بين الأضلاع. تسمح الكاميرا للجراح بمشاهدة الرئتين على شاشة فيديو أثناء أخذ عينات الأنسجة من الرئتين.
للمزيد من المعلومات
العلاج
لا يمكن علاج التندّب الرئوي الذي حدث بالفعل في مرض الرئة الخلالي ولن يمنع العلاج دائمًا تفاقم المرض. قد تجعل بعض العلاجات الأعراض تتحسن لفترة قصيرة أو تبطئ المرض. ويساعد البعض الآخر على الحفاظ على جودة الحياة.
نظرًا إلى أن العديد من الأنواع المختلفة من أمراض التندّب ليس لها علاجات معتمدة أو مثبتة، قد تكون التجارب السريرية خيارًا للحصول على علاج تجريبي.
الأدوية
يستمر البحث المكثف لإيجاد خيارات علاجية لأنواع محددة من مرض الرئة الخلالي. قد يختلف العلاج بناءً على سبب المرض والأضرار التي حدثت في الرئتين. استنادًا إلى أحدث الأدلة العلمية، قد يوصي اختصاصي الرعاية الصحية بما يلي:
- أدوية الكورتيكوسترويدات. في البداية، يُعالج العديد من الأشخاص الذين شُخصوا بمرض الرئة الخلالي باستخدام الكورتيكوستيرويدات، مثل البريدنيزون (Prednisone Intensol وRayos). في بعض الأحيان، يُعالج الأشخاص بأدوية أخرى تثبط الجهاز المناعي. واعتمادًا على سبب الإصابة بمرض الرئة الخلالي، قد تؤدي هذه الأدوية إلى إبطاء المرض أو حتى منعه من التفاقم.
- الأدوية التي تبطئ من تفاقم التليف الرئوي مجهول السبب. بيرفينيدون (Esbriet) وننينتدانيب (Ofev) من الأدوية التي قد تبطئ من معدل تفاقم التليف الرئوي مجهول السبب. وقد اعتمد دواء Ofev أيضًا للأشخاص المصابين بتليف الرئة الذي يزداد سوءًا بسبب أنواع أخرى من مرض الرئة الخلالي. الآثار الجانبية لكلا الدواءين شائعة. تحدَّث إلى اختصاصي الرعاية الصحية عن ميزات وعيوب هذه الأدوية.
- أدوية تقلل حموضة المعدة. قد يُصاب العديد من الأشخاص المصابين بالتليف الرئوي مجهول السبب أيضًا بداء الارتجاع المَعِدي المريئي، والمعروف أيضًا بـ GERD. يرتبط داء الارتجاع المَعِدي المريئي بتفاقم تضرر الرئة. إذا كنت مصابًا بأعراض الارتجاع الحمضي، فقد يصف اختصاصي الرعاية الصحية طرقًا لعلاج داء الارتجاع المَعِدي المريئي التي تقلل من حمض المعدة.
العلاج بالأكسجين
لا يوقف الأكسجين التلف الرئوي، لكنه ربما:
- يسهل التنفس وممارسة الرياضية.
- يمنع المضاعفات الناجمة عن انخفاض مستويات الأكسجين في الدم أو تقليلها.
- يقلل ضغط الدم في الجانب الأيمن من القلب.
- يُحسِّن من النوم، والشعور براحة أفضل.
من المرجح أن تتلقى الأكسجين وقت النوم أو أثناء ممارسة الرياضة، على الرغم من أن بعض الناس قد يحتاجونه طوال الوقت.
إعادة التأهيل الرئوي
الهدف من التأهيل الرئوي هو أن يجعل المريض أكثر قدرة على العمل والعيش حياة كاملة ومرضية. وتركِّز برامج التأهيل الرئوي على ما يأتي:
- معرفة المزيد عن مرض الرئة.
- ممارسة الرياضة، بحيث يمكن أن تصبح أكثر نشاطًا من الناحية البدنية لفترات أطول.
- أساليب التنفس التي تجعل الرئة أكثر كفاءة.
- الدعم العاطفي.
- الاستشارة الغذائية.
الجراحة
قد تكون زراعة الرئة خيارًا أخيرًا لبعض الأشخاص المصابين بمرض الرئة الخلالي الحاد عندما لا تجدي خيارات العلاج الأخرى نفعًا.
التجارب السريرية
استكشِف دراسات مايو كلينك حول التطورات الجديدة في مجال العلاجات والتدخلات الطبية والاختبارات المستخدمة للوقاية من هذه الحالة الصحية وعلاجها وإدارتها.
نمط الحياة والعلاجات المنزلية
يجب أن تشارك بفاعلية في العلاج وأن تحرص على البقاء بصحة جيدة قدر الإمكان عندما تتعايش مع مرض الرئة الخلالي. ولهذا السبب، من المهم أن:
- تتعرف على المرض. فهم الحالة وكيفية علاجها يمكن أن يساعد على اتخاذ قرارات بشأن الرعاية. إشراك أفراد الأسرة والأصدقاء يمكن أن يساعدهم على التعرف على احتياجات المريض.
- الإقلاع عن التدخين. إذا كنت مصابًا بمرض رئوي، فإن أفضل ما يمكن فعله هو الإقلاع عن التدخين. تحدَّث إلى اختصاصي الرعاية الصحية حول خيارات الإقلاع عن التدخين، بما في ذلك برامج الإقلاع عن التدخين. حيث تستخدم هذه البرامج أساليب مثبتة لمساعدة الأشخاص على الإقلاع عن التدخين. ولأن التدخين السلبي يمكن أن يضر الرئتين أيضًا، فلا تسمح للناس بالتدخين في الأماكن اللي تتواجد فيها.
- تجنب التعرض لها في العمل أو أثناء ممارسة الهوايات. ابتعد قدر الإمكان عن المواد التي يمكن أن تهيج الرئتين. اسأل اختصاصي الرعاية الصحية للحصول على مزيد من المعلومات والنصائح.
- تناوُل الطعام الصحي. قد يفقد الأشخاص المصابون بأمراض الرئة الوزن بسبب الشعور بعدم الراحة عند تناول الطعام والحاجة إلى طاقة إضافية للتنفس. احرص على تناول نظام غذائي غني بالتغذية يحتوي على سعرات حرارية كافية. يمكن لاختصاصي النُّظم الغذائية أن يقدم المزيد من الإرشادات لنمط غذائي صحي.
- الحرص على تلقي اللقاحات. يمكن أن تؤدي العدوى التنفسية إلى تفاقم أعراض مرض الرئة الخلالي. تأكد من الحصول على لقاح التهاب الرئة ومطعوم الإنفلونزا كل عام.
التأقلم والدعم
إن التعايش مع مرض رئوي مزمن يمثل تحديًا نفسيًا وجسديًا. قد تحتاج إلى تغيير الروتين والأنشطة اليومية -وأحيانًا كثيرة- مع تفاقم مشكلات التنفس أو مع ازدياد أهمية احتياجات الرعاية الصحية. إن مشاعر الخوف والغضب والحزن مشاعر معتادة بسبب الشعور بالحزن لفقدان نمط الحياة القديم والقلق بشأن ما سيحدث للمريض ولعائلته في المستقبل.
شارك المشاعر مع الأحباء واختصاصي الرعاية الصحية. قد يساعد التحدث بصراحة مع الأشخاص الأعزاء في التعامل مع التحديات العاطفية للمرض. كما أن التواصل الواضح يمكن أن يساعد المريض وعائلته في التخطيط لاحتياجاته إذا تفاقم المرض.
فكّر في الانضمام إلى مجموعة دعم، حيث يمكن التحدث مع أشخاص يواجهون تحديات مثل التي تواجهها. قد يشارك أعضاء المجموعة إستراتيجيات التأقلم أو يتبادلون المعلومات حول العلاجات الجديدة أو ببساطة يستمعون للمشاعر التي تشاركها. إذا لم تكن المجموعة مناسبة، فقد ترغب في التحدث مع استشاري في جلسة فردية.
الاستعداد لموعدك
من المحتمل أن تزور طبيب العائلة أو اختصاصي الرعاية الصحية أولاً بشأن الأعراض المُصاب بها. قد يحيل اختصاصي الرعاية الصحية العائلية المريض إلى طبيب الرئة، وهو طبيب متخصص في أمراض الرئة.
ما يمكنك فعله
قبل الموعد الطبي، قد تريد إعداد الإجابات عن الأسئلة التالية:
- ما الأعراض التي تشعر بها ومتى بدأت؟
- هل تتلقى علاجًا لأي حالات طبية أخرى؟
- ما الأدوية والمكمّلات الغذائية التي تناولتها خلال السنوات الخمس الماضية بما في ذلك الأدوية التي تُصرف بدون وصفة طبية والمواد المخدرة؟
- ما هي جميع المهن التي عملت بها، حتى ولو لبضعة أشهر فقط؟
- هل يوجد أحد من أفراد العائلة مصاب بأمراض مزمنة في الرئة من أي نوع؟
- هل سبق أن تلقيت علاجًا للسرطان، سواء كان كيميائيًا أو إشعاعيًا؟
أخبر طبيب الرئة إذا كنت قد خضعت لأي أشعة سينية على الصدر أو فحوص التصوير المقطعي المحوسب أو اختبارات أخرى حتى يتمكن اختصاصي الرعاية الصحية من طلب النتائج قبل الزيارة. الصور أكثر أهمية من التقرير وحده. يمكن لطبيب الرئة إجراء التشخيص من خلال مقارنة اختبار التصوير القديم مع نتائج الاختبار الحالي.
ما الذي تتوقعه من طبيبك
قد يطرح الطبيب أو اختصاصي رعاية صحية آخر بعضًا من الأسئلة التالية:
- هل الأعراض مستمرة أم تظهر من حين لآخر؟
- هل تعرضت مؤخرًا لمكيفات الهواء، أو مرطبات الهواء، أو المسابح، أو أحواض الاستحمام الساخنة، أو الجدران أو السجاد المتضرر من الماء؟
- هل تمتلك أي طيور أليفة أو أشياء تحتوي على ريش مثل الوسائد أو الألحفة المصنوعة من الريش؟
- هل تتعرض للعفن أو غبار البناء في المنزل أو الأماكن الأخرى التي تقضي فيها الكثير من الوقت؟
- هل شُخِّص أي من الأقارب أو الأصدقاء أو زملاء العمل بمرض رئوي؟
- هل هناك أي سيرة مَرضية عائلية للإصابة بأمراض الرئة؟
- هل يشمل تاريخ العمل التعامل بشكل منتظم مع المواد السامة والمواد الملوثة، مثل الأسبستوس أو غبار السيليكا أو غبار الحبوب؟
- هل تدخن حاليًا أو كنت تدخن؟ إن كان الأمر كذلك، فما كمية التدخين والمدة التي دخنت فيها؟ إذا لم يكن الأمر كذلك، فهل قضيت الكثير من الوقت حول أشخاص آخرين يدخنون؟
- هل شُخصت أو تعالجت من أي حالات طبية أخرى، ولا سيما التهاب المفاصل أو أمراض الروماتيزم؟
- هل لديك أعراض داء الارتجاع المَعِدي المريئي مثل حرقة المعدة؟