概述
巴氏涂片检查
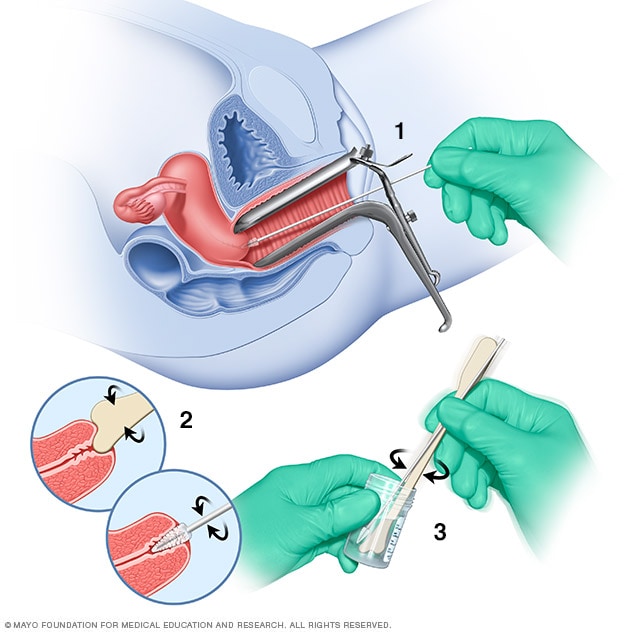
巴氏涂片检查
在宫颈刮片检查中,使用一种称为窥器的工具将阴道壁分开。使用软刷和平刮装置(刮片)采集宫颈细胞样本(1 和 2)。将细胞置于含有保存溶液的瓶中(3)。随后,在显微镜下检查细胞。
巴氏涂片检查是一种医疗程序,需要自宫颈处采集细胞进行检测。它也被称为宫颈刮片检查。医务人员有时称之为宫颈细胞学检查。
宫颈刮片检查常用于检查是否有宫颈癌。宫颈癌是一种始于宫颈细胞生长物的癌症。宫颈是子宫下部窄端通向阴道的开口。使用宫颈刮片检查进行宫颈癌筛查可以及早发现宫颈癌,这时更有可能治愈。
除了查找癌细胞,宫颈刮片检查还可查找未来可能变为癌症的细胞。如果该检查找到癌前细胞,通过治疗即可预防癌症。
目的
巴氏涂片检查查看是否有宫颈癌。对于所有拥有宫颈的人来说,它都是一种宫颈癌筛查方案。巴氏涂片检查又称为宫颈刮片检查。
宫颈刮片检查通常与盆腔检查同时进行。在盆腔检查中,医务人员将检查生殖器官。有时宫颈刮片检查可以与人乳头状瘤病毒(又称为 HPV)检查相结合。HPV 是一种通过性接触传播的常见病毒。大多数宫颈癌都是由 HPV 引起的。有时采用 HPV 检查进行宫颈癌筛查,而不采用宫颈刮片检查。
您和医务人员可以决定何时开始宫颈癌筛查以及重复筛查的频率。
宫颈癌筛查建议可能取决于您的年龄:
- 20 多岁时: 21 岁时首次进行宫颈刮片检查。每三年重复检查一次。有时同时进行宫颈刮片检查和 HPV 检查。这称为联合检查。联合检查方案可以从 25 岁开始。联合检查通常每五年重复一次。
- 30 岁后: 30 岁后的宫颈癌筛查通常包含由宫颈刮片检查和 HPV 检查组成的联合检查,每五年一次。有时单独进行 HPV 检查,每五年重复一次。
- 65 岁后: 与医务人员讨论健康史和风险因素后,考虑停止宫颈癌筛查。如果宫颈癌筛查检查未发现任何异常,您可以选择停止筛检。
全子宫切除术后可能不需要进行宫颈癌筛查。全子宫切除术是切除子宫和宫颈的手术。如果因癌症以外的原因接受子宫切除术,则可以考虑停止宫颈刮片检查。咨询医务人员哪种检查方案最适合自己的情况。
如果有特定风险因素,医务人员可能会建议更频繁进行宫颈刮片检查。这些风险因素包括:
- 诊断为宫颈癌。
- 宫颈刮片检查显示存在癌前细胞。
- 出生前暴露于己烯雌酚(又称为 DES)。
- HIV 感染。
- 免疫系统功能低下。
您和医务人员可以讨论宫颈刮片检查的益处和风险,并决定最适合自己的检查方法。
风险
巴氏涂片检查是一种筛查宫颈癌的安全方法。然而,巴氏涂片检查(也称为宫颈刮片检查)并不总是准确的。有可能得到假阴性结果。这意味着存在癌细胞或其他令人担忧的细胞,但是检查并没有发现。
假阴性结果并不意味着出错。由于以下原因,可能会出现假阴性结果:
- 采集的细胞太少。
- 采集的令人担忧的细胞太少。
- 血液或感染可能会掩盖令人担忧的细胞。
- 灌洗或阴道药物可能已经冲走令人担忧的细胞。
宫颈癌需要几年的时间才会发展。如果一次检查没有发现令人担忧的细胞,下一次检查很可能会发现。这是医务人员建议定期进行宫颈刮片检查的原因。
如何进行准备
要确保巴氏涂片检查最有效,请遵照医务人员提供的准备说明。在进行巴氏涂片检查(也称为宫颈刮片检查)之前,可能会要求您:
- 准备进行宫颈刮片检查时,之前两天避免性交、灌洗阴道,也不要使用阴道内药物或杀精子泡沫剂、霜剂或胶冻。这些物质可能冲走或掩盖有问题的细胞。
- 尽量不要把宫颈刮片检查安排在经期。虽然这个期间可以进行检查,但最好不要这么做。如果您有并非正常月经的出血现象,则不要延迟检查。
可能出现的情况
检查期间
女性生殖系统
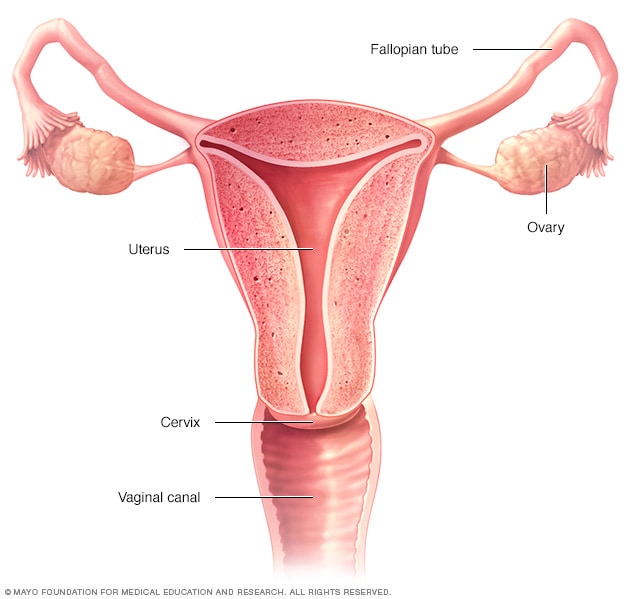
女性生殖系统
女性生殖系统由卵巢、输卵管、子宫、宫颈和阴道(又称阴道腔)组成。
巴氏涂片检查在医务人员诊室进行。巴氏涂片检查(也称为宫颈刮片检查)通常只需几分钟时间即可完成。可能会要求您脱光衣服或仅脱掉下半身的衣物。
需要仰卧在检查台上,膝盖弯曲。脚后跟放在称为脚镫的脚踏板上。
医务人员会轻轻地把一种叫做窥器的器械放入您的阴道。窥器会将阴道壁分开,以方便医务人员看到宫颈。窥器可能会引起痉挛感或压迫感。
然后,医务人员将使用软刷和称为刮片的小棒来采集宫颈细胞样本。这通常不会产生疼痛。之后阴道可能会轻微出血。
医务人员将采集的宫颈细胞放入专用液体中。将该液体发送至实验室。在实验室中,在显微镜下检查细胞,查找是否存在癌症或可能成为癌症的令人担忧的细胞的迹象。
检查后
进行宫颈刮片检查后,您可以继续正常活动。
咨询医务人员何时可以收到检查结果。
结果
巴氏涂片检查结果可以在 1 至 3 周内准备好。咨询医务人员何时可以得到巴氏涂片检查(也称为宫颈刮片检查)结果。
阴性结果
如果宫颈刮片检查显示只有健康的宫颈细胞,这种情况称为阴性结果。有时结果认为发现的细胞正常。直到下一次做宫颈刮片检查和盆腔检查前,都不需要进行其他治疗或检查。
结果不明确
有时结果不明确。可能需要接受更多检查。或者医务人员可能请您稍后返回再次进行宫颈刮片检查。
阳性结果
如果在巴氏涂片检查中发现令人担忧的细胞,则称为阳性结果。阳性结果并不意味着患有宫颈癌。阳性结果可能有不同含义,具体取决于所发现细胞的类型。可能需要进行随访检测。
下面是医务人员可能使用的一些术语和可能的后续步骤:
-
无明确诊断意义的非典型鳞状细胞,又称为 ASC-US。 鳞状细胞薄而扁平,在健康的宫颈表面生长。该结果表示宫颈刮片检查发现了与健康细胞看起来不同的鳞状细胞。但是这些细胞看起来不像是癌前细胞。这些细胞通常是 HPV 感染的体征。
医务人员可能会对宫颈细胞进行 HPV 检查。如果并不存在任何高风险病毒,非典型细胞则无关紧要。如果存在令人担忧的病毒,则需要做进一步检查。
鳞状上皮内病变,又称为 SIL。 该结果表示从宫颈刮片检查采集的细胞可能是癌前细胞。细胞可能是低度病变或高度病变。
低度病变通常是由 HPV 感染引起,往往可以自行消失。如果是高度病变,则有更大的几率是癌前或癌症细胞。可能需要进行更多检查。
- 非典型腺细胞。 腺细胞是在宫颈内发现的另一种细胞。该结果表示发现了与健康腺细胞看起来不一样的腺细胞。可能并不清楚细胞是否癌变。需要进一步检查,确认非典型腺细胞的原因是否令人担心。
- 鳞状细胞癌或腺癌细胞。 该结果表示宫颈刮片检查采集的细胞几乎可以肯定是癌症。鳞状细胞癌是始于阴道或宫颈表面上的扁平细胞的癌症。腺癌出现于腺细胞中。如果没有发现任何这些细胞,医务人员将建议按时进行后续检查。
如果您的宫颈刮片检查结果令人担心,医务人员将进行一项被称为阴道镜检查的医疗程序。阴道镜检查将仔细观察宫颈。它使用一种特殊的放大仪器。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
Nov. 26, 2024