诊断
霍奇金淋巴瘤的诊断通常从体格检查开始,医生会检查颈部、腋窝和腹股沟处的淋巴结是否肿大,以及脾脏或肝脏是否肿大。其他检查和医疗程序包括血液检测、影像学检查以及采集组织样本进行实验室检测。
血液检测
血液检测有时可发现是否存在淋巴瘤细胞。血液检测可用于检测病毒,包括人类免疫缺陷病毒(HIV)、EB 病毒(EBV)、乙型肝炎病毒和丙型肝炎病毒。血液检测还会测量乳酸脱氢酶(LDH)的水平,淋巴瘤患者的这项指标往往会升高。
影像学检查
影像学检查是对身体进行成像,它能显示霍奇金淋巴瘤的位置和扩散范围。检查可能包括 CT 和正电子发射体层成像(PET)扫描。
活检
医务人员可能建议进行淋巴结或其他组织活检以查找癌细胞。活检是一项切除组织样本以在实验室进行检测的医疗程序。淋巴结活检需要全部或部分切除一个淋巴结。根据症状和影像学检查结果,可能会从身体其他部位采集样本。在实验室中,检查可能显示您是否患有霍奇金淋巴瘤。
骨髓穿刺和活检
骨髓检查
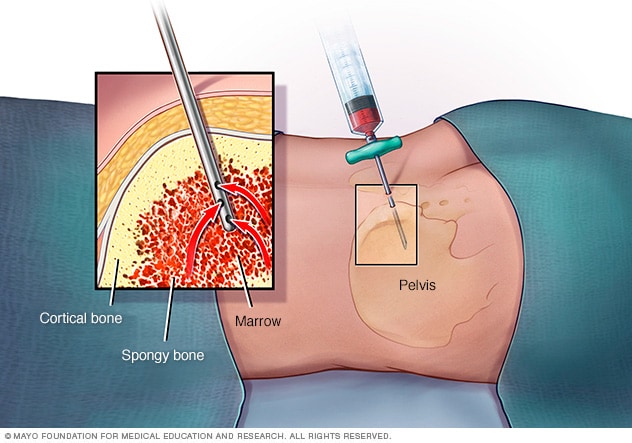
骨髓检查
骨髓穿刺时,医疗护理专业人员使用一根细针抽出少量液体骨髓。通常从髋骨(骨盆)后方的某个部位抽取。通常会同时进行骨髓活检。这项医疗程序需要取出一小块骨组织和其中包含的骨髓。
骨髓穿刺和活检是从骨髓中采集细胞进行检测的医疗程序。骨髓是骨内生成血细胞的柔软物质。骨髓有固体部分和液体部分。
骨髓穿刺时,用针采集液体样本。在骨髓活检中,用针来采集少量的固体组织。大多数时候会从髋骨采集样本。送至实验室进行检测。对于霍奇金淋巴瘤,只有当患者血细胞计数偏低且原因不明时,医务人员才可能建议进行这项检查。
霍奇金淋巴瘤细胞的实验室检测
通过活检或骨髓穿刺活检采集到的淋巴瘤细胞会被送往实验室进行检测。在实验室中,会通过专门检测来查找细胞的特定特征。医护团队会根据检测结果确定您所患淋巴瘤的类型。
为判断这些细胞是否为霍奇金淋巴瘤细胞,实验室的医务人员会检测癌细胞表面的蛋白质。这些蛋白质被称为标志物,有助于确定霍奇金淋巴瘤的具体类型。
治疗
霍奇金淋巴瘤的治疗方法可能包括化疗、放射疗法、靶向治疗、免疫疗法、骨髓移植(又称为骨髓干细胞移植)以及临床试验。哪种治疗方法最适合您,取决于您所患淋巴瘤的类型以及癌症的扩散范围(称为分期)。医护团队还会考虑癌症的生长速度、您的整体健康状况以及个人偏好。
化疗
化疗使用强效药物治疗癌症。目前有很多化疗药物可供选择。多数化疗药物通过静脉给药。有些则是药片形式。
对于经典型霍奇金淋巴瘤,化疗通常是首选治疗方法。您可能需接受化疗药物联合用药。化疗也可能与放射疗法、靶向治疗或免疫疗法联合使用。当其他治疗无效(称为难治性淋巴瘤),或癌症在治疗后复发(称为复发性淋巴瘤)时,化疗也可能成为一种治疗选择。
对于结节性淋巴细胞为主型霍奇金淋巴瘤,化疗可能会与免疫疗法联合使用。
化疗的副作用取决于所给予的药物。常见的副作用包括恶心和脱发。可能出现严重的长期并发症,如心脏病、肺损害、不孕不育症和继发性癌症。
放射疗法
癌症放射疗法是一种利用高能射线杀死癌细胞的治疗方式。能量可能来自 X 线、质子或其他来源。进行放射疗法时,您躺在治疗床上,而一台机器围绕您身体移动。机器将放射线照射到体内的精确位置。
对于霍奇金淋巴瘤,放射疗法通常会与化疗或其他药物联合使用。放射疗法可能是早期结节性淋巴细胞为主型霍奇金淋巴瘤唯一需要的治疗方法。这种疗法也可能用于复发性或难治性霍奇金淋巴瘤。晚期癌症可能使用放射疗法缓解症状和提高生活质量。
放射疗法的副作用包括疲劳以及放射靶区皮肤出现类似晒伤的反应。其他副作用则取决于放射靶标部位。颈部放射可能引起口腔干燥症和甲状腺损伤。胸部放射可能损伤心脏和肺部。
靶向治疗
癌症靶向治疗是一种利用药物攻击癌细胞中特定化学物质的治疗方法。靶向治疗阻断这些化学物质,可以导致癌细胞死亡。
靶向治疗可能用于治疗霍奇金淋巴瘤。它常与化疗或其他治疗方法联合使用。对于难治性或复发性霍奇金淋巴瘤,靶向治疗也可能是一种治疗选择。
靶向治疗的副作用可能包括腹泻、肝脏问题、高血压、凝血功能异常、伤口愈合困难、疲劳、口腔溃疡和指甲变化。大多数副作用会在治疗结束后消失。
免疫疗法
癌症免疫疗法是一种药物疗法,可以帮助人体的免疫系统杀死癌细胞。免疫系统通过攻击病菌和其他不应该出现在人体内的细胞来对抗疾病。癌细胞通过躲避免疫系统的攻击而存活。免疫疗法帮助免疫系统细胞找到并杀死癌细胞。
免疫疗法可与化疗或其他药物联合用于治疗霍奇金淋巴瘤。免疫疗法还可用于治疗难治性或复发性霍奇金淋巴瘤。
免疫疗法的副作用可能包括发热、寒战、乏力、头晕、疼痛、恶心和呕吐。少数情况下,某些免疫疗法治疗可能会引起过敏反应。
骨髓移植
骨髓移植(又称为骨髓干细胞移植)需要将健康的骨髓干细胞注入体内。干细胞可来源于患者自身(称为自体移植)。干细胞也可来源于捐赠者(称为异体移植)。
骨髓移植可用于治疗复发性或难治性霍奇金淋巴瘤。移植前通常会进行化疗,以抑制免疫系统和骨髓功能。
骨髓移植的短期副作用可能包括恶心、呕吐、疲劳、食欲不振、口腔溃疡、脱发和皮肤反应。长期副作用可能包括不孕不育症、继发性癌症、器官损伤、骨骼脆弱或肌肉无力以及白内障。
临床试验
临床试验是对新疗法进行研究。这些研究提供了尝试最新疗法的机会。副作用可能带来未知的风险。请询问医护团队自己是否能够参加临床试验。
治疗后的监测
治疗结束后,您可能需要频繁复诊,以检查癌症是否再次出现(称为复发)。您可能需要重复进行血液检测和影像学检查,必要时还需进行活检,以排查复发情况。
治疗的副作用
淋巴瘤的治疗可能会产生副作用。这些副作用可能包括恶心、呕吐、疲劳、发热、皮疹、腹泻、感染等。
治疗引发的更严重副作用可能包括:
- 骨髓抑制。 骨髓受到抑制时,无法生成足够的血细胞(包括白细胞)。白细胞有助于抵抗感染。白细胞数量减少会使感染风险升高。
- 发热性中性粒细胞减少症。 发热性中性粒细胞减少症是癌症患者接受治疗时可能出现的一种严重状况。发热性是指发烧。中性粒细胞减少症指中性粒细胞(一种有助于抵抗感染的白细胞)数量偏低。患发热性中性粒细胞减少症时,身体试图抵抗感染,但缺乏足够的中性粒细胞。
- 药物毒性。 一些用于治疗癌症的药物可能对身体造成损害。它们可能导致器官损伤和其他问题。药物是否具有毒性,取决于药物类型和给药剂量。目前有多种不同的药物可供选择,医护团队将与您一起确定最适合您的药物。
- 病毒再激活。 如果您曾有过病毒感染(如乙型肝炎或丙型肝炎),某些治疗可能会导致这些病毒再次活跃。这可能引发肝脏炎症、肝损伤和其他并发症。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
妥善处理与支持
随着时间推移,您或许能找到适合自己的方法,应对癌症诊断带来的不确定性和担忧。在此之前,您可能会发现以下措施有帮助:
充分了解霍奇金淋巴瘤的知识,从而能够对自己的治疗作出决定
请向医护团队询问您的癌症信息,包括检查结果、治疗方案,如果您想知道,也可以询问预后情况。您对霍奇金淋巴瘤了解得更多,就能更自信地作出治疗决策。
与朋友和家人保持亲密关系
与亲密的人保持牢固关系,有助于您应对霍奇金淋巴瘤。朋友和家人能够提供您可能需要的实际支持,例如在您住院期间帮助您打理家务。在您感觉自己被癌症压垮时,他们还可以给予您情感支持。
寻找倾诉对象
寻找愿意听您诉说希望和担忧的倾听者。这个人可以是朋友或家人。来自咨询师、医务社工、神职人员或者癌症互助组的关心和理解,可能也会有所帮助。
可向医护团队咨询您所在地区的支持小组信息,或联系美国癌症学会、血液癌症联盟、淋巴瘤研究基金会这类机构。您可以通过妙佑医疗国际网联社区在线获取支持,这个社区能帮您与他人建立联系,获得支持、实用信息以及日常问题的解答。
准备您的预约
如果出现任何令人担忧的症状,请与医生或其他医务人员约诊。
如果医疗护理专业人员认为您可能患有霍奇金淋巴瘤,可能会将您转诊给血液科医生(专门治疗血细胞相关疾病的医生)。如果确诊癌症,您可能还会被转诊给肿瘤科医生(专门治疗癌症的医生)。
由于就诊时间有限,因此最好提前做好准备。以下信息可以帮您做好准备。
您能做些什么
- 提前了解所有准备工作。 约诊时,请务必询问是否需要提前进行任何准备,例如限制饮食。
- 写下您目前具有的症状,包括看似与您约诊的原因无关的症状。
- 写下重要个人信息,包括重大压力或近期的生活变化。
- 列出您正在服用的所有药物、维生素和补充剂及其剂量。
- 请家人或朋友陪同就诊。 就诊时获取的信息往往难以全部记住。陪同者可能会记住您所遗漏或忘记的信息。
- 写下要向医护团队咨询的问题。
对于霍奇金淋巴瘤,要咨询的一些基本问题包括:
- 我患上霍奇金淋巴瘤了吗?
- 我患有哪种类型的霍奇金淋巴瘤?
- 我的霍奇金淋巴瘤处于哪个分期?
- 我的霍奇金淋巴瘤是否已经扩散到身体其他部位?
- 我是否需要做更多检查?
- 有哪些可选的治疗方案?
- 这些治疗方法各自能在多大程度上延长我的寿命或提高治愈概率?
- 每种治疗方法都有哪些潜在的副作用?
- 每种治疗方法对我的日常生活有何影响?
- 在您看来,有没有一种治疗方案最适合我?
- 如果是您的朋友或家人出现我这种情况,您会提出什么建议?
- 我是否应该咨询专科医生?
- 有没有我可以带走的手册或其他印刷材料? 您推荐哪些网站?
- 哪些因素决定我是否应该制定复诊计划?
如果还有其他问题,请随时提出。
医生可能做些什么
请准备好回答相关问题,如:
- 您何时开始出现症状?
- 症状是持续存在还是时有时无?
- 症状有多严重?
- 有没有什么因素似乎会改善您的症状?
- 有没有什么因素似乎会加重您的症状?
- 您是否有过发热、盗汗或体重下降的情况?
- 您是否注意到身体任何部位有肿块、肿胀或疼痛?
- 您是否有过胸部疼痛、咳嗽或呼吸困难的情况?
- 您最近是否有过感染?
- 您有没有糖尿病、心脏病或肾病之类的其他健康状况?
- 对于诊断或治疗,您最担心什么?
Sept. 24, 2025