Diagnóstico
Es posible que primero consultes a alguien de tu equipo de atención médica primaria para tratar tus síntomas. También pueden remitirte a un especialista del sueño en un centro para trastorno del sueño.
Un especialista del sueño puede ayudarte a decidir si necesitas más pruebas. Eso podría implicar el control nocturno de la respiración y de otras funciones corporales en un estudio del sueño que se llama polisomnografía que se realiza durante el sueño.
Durante la polisomnografía, se te conecta a un equipo que controla la actividad del corazón, de los pulmones y del cerebro, los patrones de respiración, los movimientos de los brazos y de las piernas, y los niveles de oxígeno en la sangre mientras duermes. El estudio del sueño puede realizarse durante una noche completa o media noche.
En un estudio del sueño de media noche, se te controla durante la primera mitad de la noche. Si te diagnostican apnea central del sueño, los miembros del personal podrían despertarte e iniciar un tratamiento para la segunda mitad de la noche. El tratamiento podría consistir en presión positiva en las vías respiratorias u oxígeno suplementario.
La polisomnografía puede ayudar a diagnosticar la apnea central del sueño. También puede ayudar a descartar otros trastornos del sueño, como apnea obstructiva del sueño, movimientos repetitivos durante el sueño o narcolepsia. Estas otras afecciones pueden causar somnolencia diurna, pero requieren un tratamiento diferente.
Otros especialistas pueden ayudar a detectar la apnea central del sueño. Estos podrían incluir a neurólogos, que son los médicos capacitados en enfermedades del sistema nervioso, o a cardiólogos, que son los médicos capacitados en enfermedades cardíacas. Es posible que haya que obtener imágenes de tu cabeza o corazón para buscar afecciones que influyan en la apnea central del sueño.
Tratamiento
Presión positiva continua en la vía aérea (CPAP)
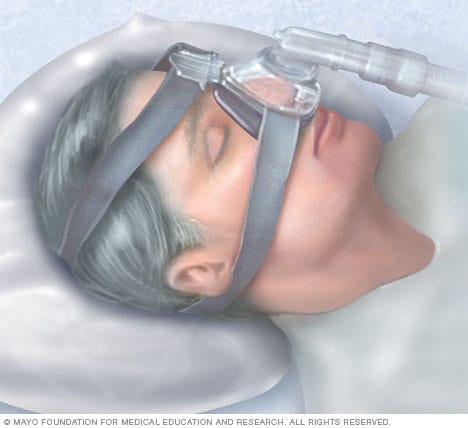
Presión positiva continua en la vía aérea (CPAP)
Para tratar la apnea central del sueño, tu equipo de atención médica puede recomendar una máquina de presión positiva en las vías respiratorias. Los dispositivos de presión positiva sobre las vías respiratorias utilizados para tratar la apnea central del sueño incluyen la presión positiva continua sobre las vías respiratorias, la presión positiva de dos niveles sobre las vías respiratorias y la servoventilación adaptativa. Estos dispositivos suministran aire comprimido a través de una mascarilla hermética para ayudar con la respiración.
Los tratamientos para la apnea central del sueño pueden incluir lo siguiente:
- Tratamiento de las afecciones médicas subyacentes. La apnea central del sueño a veces es causada por otras afecciones médicas. El tratamiento de dichas afecciones puede ayudar con la apnea central del sueño. Por ejemplo, el tratamiento para la insuficiencia cardíaca puede mejorar la apnea central del sueño.
- Reducir los medicamentos opioides. Si los medicamentos opioides están causando tu apnea central del sueño, con el tiempo tu equipo de atención médica podría reducir tu dosis para mejorar tu apnea del sueño.
-
Presión positiva continua sobre las vías respiratorias, también llamada CPAP. Este tratamiento, que también se usa para tratar la apnea obstructiva del sueño, consiste en dormir con una máscara sobre la nariz o sobre la nariz y la boca.
La máscara está conectada a una pequeña bomba que provee una cantidad continua de aire presurizado para mantener abiertas las vías respiratorias. La presión positiva continua sobre las vías respiratorias puede prevenir el cierre de las vías respiratorias que puede desencadenar la apnea central del sueño.
Es importante que uses el dispositivo de presión positiva continua sobre las vías respiratorias únicamente según las indicaciones. Habla con el equipo de atención médica si la máscara es incómoda o si la presión de aire se siente muy fuerte. Existen diferentes tipos de máscaras disponibles. El equipo de atención médica también puede ajustar la presión del aire.
-
Servoventilación adaptativa, también llamada ASV. Si la presión positiva continua sobre las vías respiratorias no trata la afección de manera eficaz, se te puede administrar servoventilación adaptativa. Al igual que la presión positiva continua sobre las vías respiratorias, la servoventilación adaptativa suministra aire presurizado.
A diferencia de la presión positiva continua sobre las vías respiratorias, la servoventilación adaptativa ajusta la cantidad de presión suministrada mientras respiras. Esto suaviza el patrón de respiración. El dispositivo también puede suministrar una inhalación automática si no respiras en cierta cantidad de segundos.
No se recomienda la servoventilación adaptativa para personas con síntomas de insuficiencia cardíaca.
- Presión positiva de dos niveles sobre las vías respiratorias, también llamada BPAP. Al igual que la servoventilación adaptativa, la presión positiva de dos niveles sobre las vías respiratorias administra una cantidad determinada de presión cuando inhalas y administra una cantidad distinta de presión cuando exhalas. A diferencia de la servoventilación adaptativa, la cantidad de presión suministrada cuando inhalas es la misma cada vez en lugar de cambiar con cada respiración. La presión positiva de dos niveles sobre las vías respiratorias también puede configurarse para hacerte respirar, en caso de que no inhales dentro de cierta cantidad de segundos.
- Oxígeno complementario. La administración de oxígeno complementario durante el sueño puede ayudarte si tienes apnea central del sueño. Existen varios dispositivos que llevan oxígeno a los pulmones.
- Medicamentos. Algunos medicamentos, como la acetazolamida, se usan para estimular la respiración de las personas que padecen apnea central del sueño. Estos medicamentos se pueden recetar para ayudarte a respirar mientras duermes si no puedes tolerar la presión positiva sobre las vías respiratorias.
Cirugía u otros procedimientos
Un tratamiento más reciente para la apnea central del sueño consiste en la estimulación transvenosa del nervio frénico. Con este tratamiento, un dispositivo aprobado por la Administración de Alimentos y Medicamentos de Estados Unidos, conocido como Sistema Remede, envía un pulso eléctrico al nervio que controla el diafragma durante el sueño. Esto causa que respires. El sistema incluye un generador de pulsos que funciona a batería y se implanta debajo de la piel en la parte superior del pecho.
Este sistema, que se usa para la apnea central del sueño de moderada a grave, genera un patrón constante de respiración. Los investigadores continúan estudiando este sistema y su uso.
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Prepárate para tu consulta
Primero puedes consultar con un miembro de tu equipo de atención médica primaria. Luego, quizás te remitan a un especialista del sueño.
A continuación, encontrarás información que te ayudará a prepararte para la cita médica.
Lo que puedes hacer
- Lleva los resultados de los estudios del sueño o de otros estudios anteriores, o pide que se los envíen al equipo de atención médica.
- Lleva a tu cita a alguien que haya observado tu sueño, como tu cónyuge o pareja. Es probable que esta persona pueda brindarle más información a tu equipo de atención médica.
- Anota los síntomas que tengas, incluso aquellos que no parezcan estar relacionados con la razón por la cual programaste la cita médica, y cuándo comenzaron.
- Anota información personal crucial, incluidas las situaciones de gran estrés o los cambios recientes en tu vida.
- Haz una lista de todos los medicamentos, las vitaminas o los suplementos que tomes, junto con las dosis.
- Anota las preguntas que quieras hacerle al equipo de atención médica.
Para los casos de apnea central del sueño, algunas preguntas básicas son las siguientes:
- ¿Cuál es la causa más probable de mis síntomas?
- ¿Existen otras causas posibles para mis síntomas?
- ¿Qué pruebas deben hacerme? ¿Se requiere alguna preparación especial para estas pruebas?
- ¿Esta afección es temporal o persistente?
- ¿Qué tratamientos existen y cuál me recomienda?
- ¿Cómo afectará a mi salud el tratamiento, o la falta de tratamiento, para la apnea central del sueño ahora y en el futuro?
- Tengo otras afecciones de salud. ¿Cómo puedo controlar estas afecciones de manera conjunta?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomienda?
No dudes en hacer otras preguntas.
Qué esperar de tu médico
Es probable que el equipo de atención médica te haga varias preguntas, como las siguientes:
- ¿Tienes síntomas todo el tiempo, o aparecen y desaparecen?
- ¿Puedes describir tu horario de sueño típico?
- ¿Cuánto duermes? ¿Duermes profundamente? ¿Cuántas veces te despiertas durante la noche?
- ¿Sabes si roncas?
- ¿Cómo te sientes al despertar? ¿Te falta el aliento?
- ¿Te duermes fácilmente durante el día?
- ¿Alguien te ha dicho que dejas de respirar cuando duermes?
- ¿Te falta el aliento cuando te despiertas por la noche?
- ¿Tienes una afección del corazón? ¿Tuviste un accidente cerebrovascular?
Oct. 25, 2025