Diagnóstico
Para diagnosticar la escoliosis, el profesional de atención médica de tu hijo puede tomar los antecedentes médicos y preguntar sobre el crecimiento reciente. Durante el examen físico, el profesional de atención médica puede pedirle a tu hijo que se ponga de pie y se incline hacia delante desde la cintura, con los brazos colgando libremente. Esto sirve para ver si un lado de la caja torácica es más prominente que el otro.
El profesional de atención médica también puede hacer un examen para revisar el sistema nervioso, llamado examen neurológico. Este examen verifica lo siguiente:
- Debilidad muscular.
- Entumecimiento.
- Reflejos.
Pruebas de diagnóstico por imágenes
Las radiografías pueden confirmar el diagnóstico de escoliosis y medir la curvatura de la columna vertebral. Los niños que están en crecimiento generalmente se someten a radiografías cada seis meses para ver si la curvatura está empeorando. Esto podría hacer que la radiación de los rayos X sea una preocupación.
Para reducir este riesgo, tu profesional de atención médica puede sugerir un tipo especial de imágenes de rayos X que usa dosis mucho más bajas de radiación. La mayoría de los centros médicos que se especializan en el cuidado de la escoliosis ofrecen este tipo de imágenes.
A algunos niños les hacen una radiografía de la mano para mostrar cuánto más crecerán. La radiografía de la mano muestra si las placas de crecimiento están abiertas y siguen creciendo.
Es posible que te hagan una resonancia magnética si tu profesional de atención médica sospecha que una afección subyacente, como un problema de la médula espinal, está causando la escoliosis. En las exploraciones por resonancia magnética no se aplica radiación.
Más información
Tratamiento
El tratamiento de la escoliosis depende del tamaño de la curvatura y de cuánto más es probable que crezca el niño. Incluso los niños con pequeñas curvaturas pueden necesitar controles regulares para ver si la curvatura está empeorando a medida que crecen. Los adolescentes mayores que tienen curvaturas leves generalmente no necesitan tratamiento.
Una curvatura moderada o grande de la columna vertebral puede requerir un aparato ortopédico o una cirugía. Esto puede depender de lo siguiente:
- Cuál es la madurez del niño. Si los huesos de un niño han dejado de crecer, el riesgo de que la curvatura empeore es bajo. Los aparatos ortopédicos tienen el mayor efecto en los niños cuyos huesos todavía están creciendo. Un profesional de atención médica puede comprobar la madurez de los huesos con radiografías de la mano.
- Tamaño de la curvatura. Las curvas más grandes tienen mayor probabilidad de empeorar con el tiempo.
- Personas asignadas al sexo femenino al nacer. Tienen más riesgo de que la curvatura empeore que las personas asignadas al sexo masculino al nacer.
Dispositivos de inmovilización
Dispositivo de inmovilización para la escoliosis
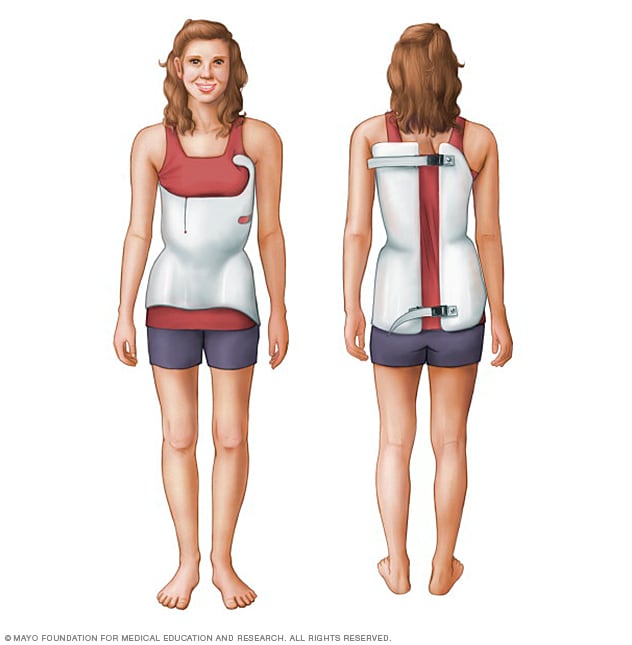
Dispositivo de inmovilización para la escoliosis
Este aparato ortopédico discreto está hecho de plástico. Se adapta al cuerpo.
Los niños con escoliosis moderada cuyos huesos aún están creciendo pueden usar un aparato ortopédico. En la mayoría de los casos, el aparato ortopédico no cura la escoliosis ni revierte la curvatura. Sin embargo, puede evitar que una curva moderada empeore.
El tipo de aparato ortopédico más común está hecho de plástico. Se adapta al cuerpo. Este soporte se ajusta debajo de los brazos y alrededor de la caja torácica, la parte baja de la espalda y las caderas. Es difícil ver debajo de la ropa.
La mayoría de los niños que tienen un aparato ortopédico lo usan entre 13 y 18 horas al día. Un aparato ortopédico funciona mejor cuanto más se usa. Los niños que usan aparatos ortopédicos pueden participar en la mayoría de las actividades. Si es necesario, los niños pueden quitarse el aparato ortopédico para practicar deportes o realizar otras actividades físicas.
Algunos aparatos ortopédicos están diseñados para usarse solo durante la noche. Pueden funcionar para algunos tipos de escoliosis.
Los niños que han dejado de crecer posiblemente ya no necesiten el aparato. Las personas asignadas al sexo femenino al nacer generalmente dejan de crecer a los 14 años. Las personas asignadas al sexo masculino al nacer generalmente dejan de crecer a los 16 años. Pero la edad varía de una persona a otra.
Cirugía
La escoliosis puede empeorar con el tiempo. Esto es más probable en niños que todavía están creciendo. En caso de una curvatura grande, tu profesional de atención médica podría sugerirte una cirugía para la escoliosis con la finalidad de ayudar a enderezar la curvatura y evitar que empeore.
Estas son algunas de las opciones quirúrgicas:
-
Fusión espinal. En este procedimiento, los cirujanos unen entre 6 y 12 huesos de la columna vertebral, llamados vértebras. Entonces no pueden moverse por sí solos. El cirujano coloca pedazos de hueso o un material similar al hueso entre las vértebras.
Los cirujanos hacen este procedimiento a través de un corte, llamado incisión, en la parte posterior de la columna vertebral. La zona fusionada de la columna vertebral donde se trató la escoliosis se vuelve rígida. La mayoría de las personas pueden volver a practicar deportes entre 3 y 6 meses después de la cirugía.
El cirujano coloca varillas de metal y tornillos especiales en las vértebras para mantener esa parte de la columna vertebral recta e inmóvil. Esto permite que el material óseo antiguo y nuevo se fusionen.
- Anclaje de cuerpos vertebrales. Los cirujanos hacen este procedimiento a través de pequeños cortes, llamados incisiones. Un cirujano coloca tornillos a lo largo del borde exterior de la curvatura de la columna vertebral y pasa un cordón fuerte a través de los tornillos. Al tensar el cordón se endereza la columna vertebral. A medida que el niño crece, la columna vertebral puede enderezarse aún más. Este procedimiento permite que la columna vertebral se mueva normalmente.
-
Varillas para expansión o crecimiento. Si la escoliosis empeora rápidamente a una edad temprana, los cirujanos pueden colocar una o dos varillas a lo largo de la columna vertebral. Las varillas se expanden, por lo que se hacen más largas a medida que el niño crece.
Algunas varillas se expanden por sí solas. Para otras varillas, un profesional de atención médica las alarga cada 3 a 6 meses usando un control remoto magnético en una clínica. Las varillas que se usan con menos frecuencia se alargan mediante cirugía dos veces al año.
Las complicaciones de la cirugía de la columna vertebral pueden incluir infección o, rara vez, daño a los nervios. La columna vertebral puede seguir curvándose por encima o por debajo del sitio de la cirugía.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Estilo de vida y remedios caseros
No se conoce ninguna actividad que cause o corrija la escoliosis. La mayoría de las personas con escoliosis no tienen que restringir lo que hacen. Llevar una mochila pesada no causa escoliosis.
Hacer ejercicio o practicar deportes puede mejorar la salud y el bienestar generales. Una alimentación saludable con suficiente calcio y vitamina D también puede ayudar a la salud de los huesos. La fisioterapia puede ayudar a fortalecer la espalda, aliviar el dolor y mejorar la postura.
Medicina alternativa
Los estudios no demuestran que los siguientes tratamientos para la escoliosis ayuden a corregir la curvatura:
- Un procedimiento que aplica fuerza controlada para mover una articulación más allá de su amplitud de movimiento, llamado manipulación espinal.
- Aparatos ortopédicos blandos.
- Estimulación eléctrica de los músculos.
- Suplementos alimentarios.
Estrategias de afrontamiento y apoyo
Afrontar la escoliosis puede ser difícil para los adolescentes. Están lidiando con muchos cambios físicos y desafíos emocionales y sociales. Un diagnóstico de escoliosis puede añadir sufrimiento emocional.
Tener amigos cariñosos puede ayudar a un niño o a un adolescente a afrontar la escoliosis, el uso de un aparato ortopédico o un tratamiento quirúrgico. Urge a tu hijo a que hable con sus amigos y que les pida apoyo.
Podrías probar un grupo de apoyo para padres, madres e hijos con escoliosis. Las personas del grupo pueden compartir consejos y ayudarte a conectar con otras personas que enfrentan desafíos como los tuyos y los de tu hijo.
Preparación para la consulta
El equipo de atención médica de tu hijo puede comprobar si tiene escoliosis en un control pediátrico. Muchas escuelas también cuentan con programas de exámenes de detección de la escoliosis. Un examen físico antes de comenzar a practicar un deporte puede mostrar escoliosis.
Si te informan que tu hijo podría tener escoliosis, consulta con un profesional de atención médica para confirmar la afección. Tu profesional de atención médica puede enviarte a un especialista en el tratamiento de niños con escoliosis, llamado cirujano ortopédico pediátrico.
Qué puedes hacer
Antes de la cita médica, escribe una lista con lo siguiente:
- Detalles de cualquier síntoma que tenga tu hijo y cuándo comenzaron.
- Los antecedentes médicos de tu hijo.
- Los antecedentes médicos de la familia.
- Preguntas que quieras hacerle al equipo de atención médica.
Qué esperar del médico
Preguntas que podría hacerte el equipo de atención médica:
- ¿Le están causando dolor los síntomas a tu hijo?
- ¿Tiene tu hijo problemas para respirar?
- ¿Recibió algún familiar tratamiento para la escoliosis?
- ¿Ha crecido rápidamente tu hijo durante los últimos seis meses?
- ¿Tiene tu hija períodos menstruales? ¿Cuándo empezaron?
Sept. 05, 2025