Diagnóstico
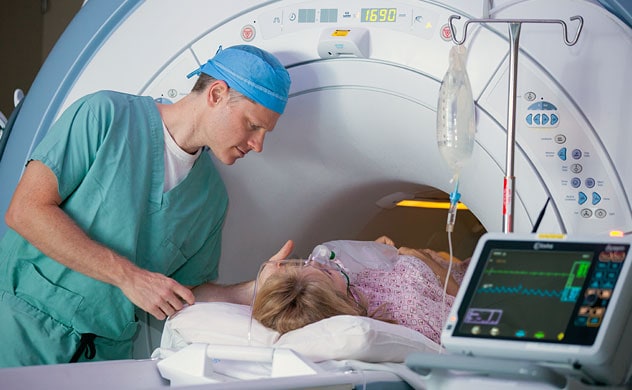 Exploración por resonancia magnética
Exploración por resonancia magnética
Para diagnosticar un tumor de nervios periféricos, el proveedor de atención médica te preguntará acerca de tus síntomas y antecedentes médicos. Es posible que te haga un examen físico general y un examen neurológico. Para precisar la causa de tus síntomas, se pueden hacer varias pruebas.
- Resonancia magnética. En este estudio, se usan un imán y ondas de radio para producir una vista tridimensional detallada de los nervios y los tejidos.
- Tomografía computarizada. El escáner de tomografía computarizada gira alrededor del cuerpo y registra una serie de imágenes. Una computadora utiliza las imágenes para producir una vista detallada del tumor de nervios periféricos, de modo que este estudio puede ayudar al proveedor de atención médica a evaluar cómo te afecta el tumor.
- Electromiografía. Para esta prueba, se colocan agujas pequeñas en los músculos. Un instrumento registra la actividad eléctrica del músculo en movimiento.
- Estudio de conducción nerviosa. Esta prueba se suele hacer junto con una electromiografía. Mide la rapidez con que los nervios transportan señales eléctricas a los músculos.
- Biopsia del tumor. Si tienes un tumor de nervios, es posible que tengan que hacerte una biopsia. Se extrae una pequeña muestra de células del tumor para analizarla. Según el tamaño y la ubicación del tumor, durante la biopsia es posible que deban administrarte un medicamento para adormecer un área del cuerpo, llamado anestesia local, o un medicamento para dormirte por completo, llamado anestesia general. En ocasiones, la biopsia es el único estudio que permite determinar si un tumor es canceroso.
- Biopsia del nervio. Una biopsia del nervio puede ser necesaria en personas que tienen determinadas afecciones, como neuropatía periférica progresiva y agrandamiento de los nervios, que se asemejan a los tumores de nervios.
Los tumores de nervios periféricos no son frecuentes. Es importante que encuentres un proveedor de atención médica con experiencia en el diagnóstico y el tratamiento de estos tumores. Si es necesario, pide una segunda opinión.
Más información
Tratamiento
En Mayo Clinic, el cirujano habla previamente contigo sobre el procedimiento y responde cualquier pregunta que puedas tener.
El tratamiento del tumor en los nervios periféricos depende del tipo de tumor, de los nervios y otros tejidos a los que afecta y de los síntomas. Entre las opciones de tratamiento, se incluyen las siguientes:
Supervisión
Observar y esperar para ver si el tumor crece puede ser una opción si el tumor está en un lugar que dificulta la extirpación. También puede ser una buena alternativa si el tumor es pequeño, de crecimiento lento, y causa pocos o ningún síntoma. Se te harán controles periódicos y posiblemente exploraciones por resonancia magnética, tomografías computarizadas o ecografías cada 6 a 12 meses para determinar si el tumor está creciendo. Si el tumor se mantiene estable después de varias exploraciones, posiblemente se controle cada varios años.
Cirugía
Neurilemoma
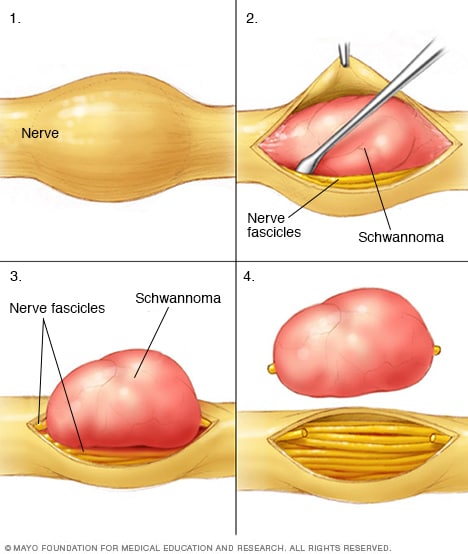
Neurilemoma
Los cirujanos extirpan los schwannomas con cuidado para preservar los fascículos de fibras nerviosas que no se han visto afectados por los tumores. Estos fascículos de fibras nerviosas también se llaman fascículos nerviosos.
Algunos tumores de nervios periféricos se extirpan con cirugía. El objetivo de la cirugía es extirpar todo el tumor sin dañar el tejido sano ni los nervios cercanos. Cuando eso no es posible, el cirujano extrae la mayor cantidad de tumor que pueda.
Hay nuevos métodos e instrumentos que les permiten a los cirujanos alcanzar tumores de difícil acceso. Los microscopios de alta potencia que se utilizan en la microcirugía permiten distinguir con facilidad entre un tumor y el tejido sano. Además, la función de los nervios se puede controlar durante la cirugía, lo que ayuda a preservar el tejido sano.
Algunos riesgos de la cirugía son el daño en los nervios y la discapacidad. A menudo, el riesgo se basa en el tamaño del tumor, su ubicación y el enfoque quirúrgico utilizado. Algunos tumores vuelven a aparecer.
Radiocirugía estereotáctica
Radiocirugía estereotáctica con bisturí de rayos gamma.
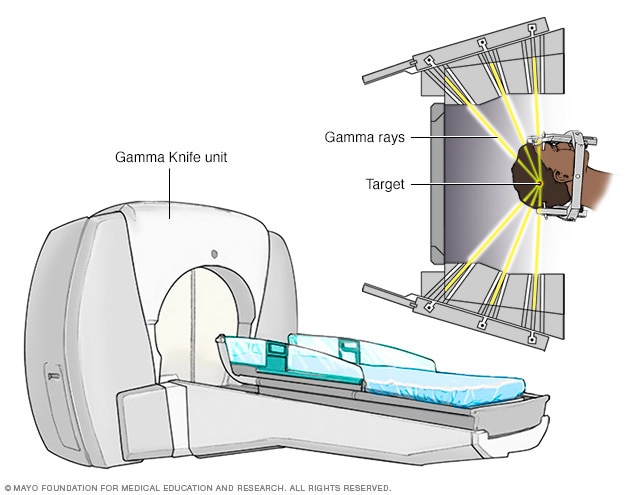
Radiocirugía estereotáctica con bisturí de rayos gamma.
En la tecnología de radiocirugía estereotáctica, se usan numerosos rayos gamma de baja intensidad para administrar una dosis precisa de radiación a un objetivo.
La radiocirugía estereotáctica se utiliza para tratar algunos tumores en los nervios periféricos en el cerebro o alrededor de él. Se envía radiación de forma precisa a un tumor sin hacer una incisión. La radiocirugía con bisturí de rayos gamma es una cirugía de este tipo.
Los riesgos de la radiocirugía incluyen debilidad o entumecimiento en el área tratada, o el tumor podría continuar creciendo. Existe la posibilidad remota de que, a futuro, la radiación provoque cáncer en el área tratada.
Tratamiento oncológico
Los tumores cancerosos se tratan con terapias estándar contra el cáncer. Estas incluyen cirugía, quimioterapia y radioterapia. El diagnóstico y el tratamiento tempranos son los factores más importantes para obtener un buen resultado. Los tumores pueden reaparecer después del tratamiento.
Rehabilitación
Después de la cirugía, es posible que necesites rehabilitación física. El proveedor de atención médica puede utilizar un aparato ortopédico o una férula para mantener el brazo o la pierna en una posición que te ayude a sanar. Los fisioterapeutas y los terapeutas ocupacionales pueden ayudarte a recuperar la función y el movimiento perdidos debido a daños en los nervios o a la amputación de miembros.
Más información
Estrategias de afrontamiento y apoyo
Enfrentar la posibilidad de complicaciones por un tumor en los nervios periféricos puede ser estresante. Elegir el tratamiento más adecuado para ti también puede ser una decisión difícil. Las siguientes recomendaciones pueden ser útiles:
- Infórmate todo lo que puedas sobre los tumores en los nervios periféricos. Cuanto más sepas, mejor preparado estarás para tomar buenas decisiones acerca del tratamiento. Además de conversar con el médico, tal vez quieras hablar con un consejero o un trabajador social. O puede que te resulte útil hablar con otras personas que han tenido una afección como la tuya para preguntarles sobre sus experiencias durante y después del tratamiento.
- Mantén un sistema de apoyo sólido. La familia y los amigos pueden ser una fuente de apoyo. Puedes encontrar que la preocupación y la comprensión de otras personas con una afección como la tuya son especialmente reconfortantes. El proveedor de atención médica o un trabajador social pueden ponerte en contacto con un grupo de apoyo.
Preparación para la consulta
Si el proveedor principal de atención médica cree que tienes un tumor de los nervios periféricos, te remitirá a un especialista. Entre los especialistas hay médicos expertos en trastornos del sistema nervioso, llamados neurólogos, y médicos capacitados en cirugía cerebral y del sistema nervioso, llamados neurocirujanos.
Qué puedes hacer
Antes de la cita médica, quizás quieras preparar una lista de respuestas a las siguientes preguntas:
- ¿Cuándo notaste por primera vez este problema?
- ¿Ha empeorado con el tiempo?
- ¿Tus padres o hermanos han tenido síntomas similares alguna vez?
- ¿Tienes otros problemas de salud?
- ¿Qué medicamentos o suplementos tomas?
- ¿Qué cirugías te han hecho?
Qué esperar del médico
Es posible que el médico te haga las siguientes preguntas:
- ¿Sientes dolor? ¿Dónde?
- ¿Sientes debilidad, entumecimiento u hormigueo?
- ¿Tienes síntomas de forma constante, o aparecen y desaparecen?
- ¿Qué tratamientos has probado para esta afección?
Nov. 07, 2024