Descripción general
El ataque cardíaco se produce cuando se bloquea o se reduce gravemente el flujo de sangre que va al corazón. Por lo general, la obstrucción se debe a una acumulación de grasa, colesterol y otras sustancias en las arterias del corazón (coronarias). Los depósitos de grasa que contienen colesterol se llaman placas. El proceso de acumulación de placas se llama ateroesclerosis.
A veces, una placa puede romperse y formar un coágulo que bloquea el flujo de sangre. La interrupción del flujo de sangre puede dañar o destruir una parte del músculo cardíaco.
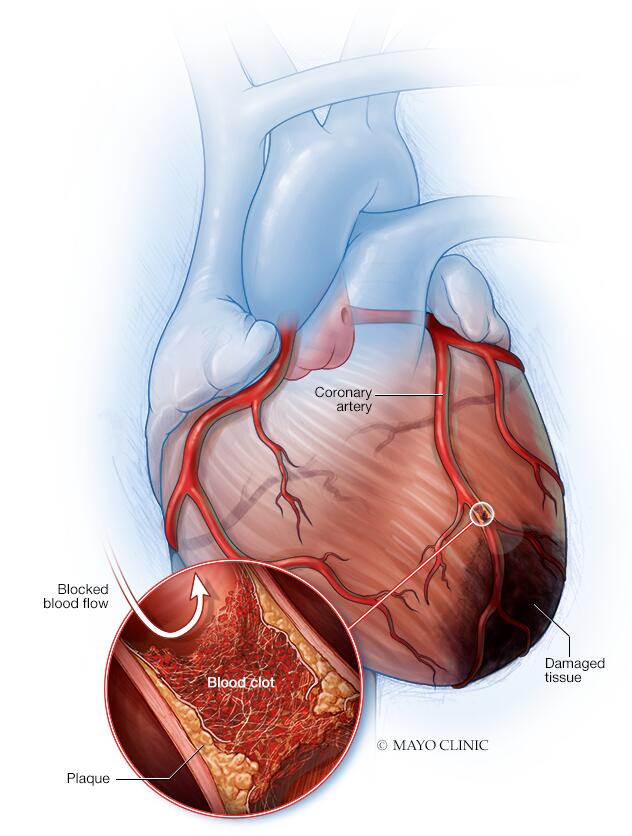
Ataque cardiaco
El ataque cardíaco ocurre cuando se obstruye una arteria que lleva sangre y oxígeno al corazón. Los depósitos de grasa, que contienen colesterol, se acumulan con el tiempo y forman placas en las arterias del corazón. Si una placa se deteriora, puede formarse un coágulo de sangre. Los coágulos pueden obstruir las arterias y provocar un ataque cardíaco. Durante un ataque cardíaco, el tejido del músculo del corazón muere por la falta de flujo sanguíneo.
El ataque cardíaco también se conoce como infarto de miocardio.
Si se produce un ataque cardíaco, es necesario recibir tratamiento de inmediato a fin de evitar la muerte. Llama al 911 o busca atención médica de emergencia si crees que estás teniendo un ataque cardíaco.
Síntomas
Los síntomas de un ataque cardíaco varían. En algunas personas, estos síntomas son leves. Otras personas tienen síntomas graves. Algunas personas no presentan síntomas.
Los síntomas frecuentes de un ataque cardíaco incluyen:
- Dolor en el pecho que puede sentirse como presión, constricción, dolor, opresión o un dolor sordo.
- Dolor o molestia que se disemina a los hombros, brazos, espalda, cuello, mandíbula, dientes o a la parte superior del abdomen.
- Sudor frío.
- Fatiga.
- Acidez estomacal o indigestión.
- Aturdimiento.
- Pérdida del conocimiento.
- Náuseas.
- Falta de aire.
El dolor en el pecho es generalmente el síntoma más común de un ataque cardíaco. Pero para algunas personas, como las mujeres, los adultos mayores y las personas con diabetes, es posible que los síntomas no se parezcan a los de un ataque cardíaco. Por ejemplo, pueden tener náuseas o un dolor muy breve en el cuello o la espalda.
Algunos ataques cardíacos se producen de repente, pero muchas personas tienen signos y síntomas de advertencia horas, días o semanas antes. El dolor en el pecho o la presión (angina) que persiste y no desaparece con el descanso puede ser un signo de alarma temprano. La angina de pecho es el resultado de un descenso temporal del flujo sanguíneo hacia el corazón.
Cuándo consultar al médico
Busca ayuda de inmediato si crees que estás teniendo un ataque cardíaco. Adopta las siguientes medidas:
- Llama a emergencias. Si crees que estás teniendo un ataque cardíaco, llama inmediatamente al 911 o al número de emergencia local. Si no tienes acceso a servicios médicos de urgencia, pídele a alguien que te lleve al hospital más cercano. Conduce solamente si no queda otra opción.
- Toma nitroglicerina si te la recetó el proveedor de atención médica. Tómala según las instrucciones mientras esperas la ayuda de emergencia.
-
Toma aspirina, si el médico lo recomienda. El consumo de aspirina durante un ataque cardíaco podría reducir el daño cardíaco al evitar que la sangre forme coágulos.
La aspirina puede interactuar con otros medicamentos, así que no la tomes a menos que el proveedor de atención médica o el personal médico de emergencia te lo indiquen. No retrases la llamada al 911 para tomar aspirina. Llama primero al número de emergencias.
Qué hacer si ves que una persona podría estar teniendo un ataque cardíaco
Si una persona está inconsciente y piensas que está teniendo un ataque cardíaco, primero llama al 911 o al número local de emergencias. Luego, verifica si la persona está respirando y si tiene pulso. Si la persona no respira o no le encuentras pulso, comienza a realizarle reanimación cardiopulmonar.
- Si no tiene capacitación en reanimación cardiopulmonar o no quiere colocar la boca sobre la nariz o la boca de la otra persona, puede hacer la reanimación cardiopulmonar solo con las manos. Eso significa que debe presionar rápido y con fuerza sobre el pecho de la persona, de 100 a 120 veces por minuto. Hágalo hasta que lleguen los profesionales médicos.
- Si tiene capacitación en reanimación cardiopulmonar y se tiene confianza, empiece con 30 compresiones torácicas antes de dar dos respiraciones de rescate. Repita este patrón de 30 compresiones y dos respiraciones hasta que lleguen los profesionales médicos.
Causas
La enfermedad de las arterias coronarias causa la mayoría de los ataques cardíacos. En la enfermedad de las arterias coronarias, una o más de las arterias del corazón (coronarias) están obstruidas. Esto usualmente se debe a los depósitos de colesterol llamados placas. Las placas estrechan las arterias y disminuyen el flujo sanguíneo al corazón.
Si se rompe una placa puede ocasionar un coágulo sanguíneo en el corazón.
Se puede producir un ataque cardíaco por una obstrucción total o parcial de una arteria del corazón (coronaria). Una forma de clasificar los ataques cardíacos es si un electrocardiograma (o electrocardiografía) muestra algún cambio específico (elevación del segmento ST) que requiera un tratamiento invasivo de emergencia. El proveedor de atención médica puede usar los resultados del electrocardiograma para describir estos tipos de ataque cardíaco.
- Una obstrucción completa aguda de una arteria del corazón mediana o grande generalmente significa que has tenido un infarto agudo de miocardio con elevación del segmento ST.
- Una obstrucción parcial generalmente significa que has tenido un infarto de miocardio sin elevación del segmento ST. Sin embargo, algunas personas con un infarto de miocardio sin elevación del segmento ST tienen una obstrucción total.
No todos los ataques cardíacos se deben a obstrucciones en las arterias. Otras causas incluyen las siguientes:
- Espasmo de la arteria coronaria. Consiste en una constricción grave de un vaso sanguíneo que no está obstruido. La arteria generalmente tiene placas de colesterol o hay un endurecimiento prematuro del vaso sanguíneo por causa de fumar u otros factores de riesgo. Otros nombres para los espasmos de las arterias coronarias son angina de Prinzmetal, angina vasoespástica o angina variante.
- Determinadas infecciones. La COVID-19 y otras infecciones virales pueden dañar el músculo cardíaco.
- Disección espontánea de la arteria coronaria. Esta afección que pone en riesgo la vida se debe a una rotura en el interior de una arteria del corazón.
Factores de riesgo
Entre los factores de riesgo de un ataque cardíaco, se incluyen los siguientes:
- Edad. El riesgo de un ataque cardíaco aumenta con la edad, comenzando a aproximadamente los 45 años. También tiende a aumentar después de la menopausia.
- Consumo de tabaco. Se incluye fumar y la exposición por largo tiempo al humo de segunda mano. Si fumas, deja de hacerlo.
- Presión arterial alta. Con el tiempo, la presión arterial alta pude dañar las arterias que conducen al corazón. Cuando la presión arterial alta se produce junto con otras afecciones, como la obesidad, el colesterol alto o la diabetes, aumenta aún más el riesgo.
- Colesterol alto, liproproteína (a) y triglicéridos. Un nivel elevado de colesterol de lipoproteína de baja densidad, que se conoce como colesterol malo, puede estrechar las arterias. El riesgo para un ataque cardíaco puede disminuir si el nivel de colesterol de lipoproteína de alta densidad, que se conoce como colesterol bueno, se mantiene dentro del rango normal.
La lipoproteína (a), o Lp(a), es un tipo de colesterol de las lipoproteínas de baja densidad (LDL). Los genes afectan el nivel de Lp(a). El estilo de vida no lo hace. Los altos niveles de Lp(a) se han relacionado con un riesgo más elevado para enfermedades de las arterias coronarias y ataques cardíacos.
Un nivel alto de determinados triglicéridos, que son grasas en la sangre, también aumenta el riesgo de sufrir un ataque cardíaco. - Obesidad. La obesidad está asociada con la presión arterial alta, la diabetes, niveles altos de triglicéridos o colesterol malo y niveles bajos de colesterol bueno.
- Diabetes. Los niveles de glucosa sanguínea aumentan cuando el cuerpo no produce una hormona denominada insulina o cuando no puede usarla correctamente. Los niveles altos de glucosa sanguínea aumenta el riesgo de tener un ataque cardíaco.
- Síndrome metabólico. Este síndrome combina, al menos, tres de estas características: cintura ensanchada (obesidad central), presión arterial alta, niveles bajos de colesterol bueno, niveles bajos de triglicéridos y niveles altos de glucosa sanguínea. El síndrome metabólico hace que seas dos veces más propenso a tener una enfermedad cardíaca que las personas que no tienen este síndrome.
- Antecedentes familiares de ataques cardíacos. Si tu hermano, tu hermana, uno de tus padres o tus abuelos han tenido un ataque cardíaco a una temprana edad (antes de los 55 años en los hombres y antes de los 65 años en las mujeres), puedes correr un mayor riesgo.
- Falta de ejercicio. La falta de actividad física (estilo de vida sedentario) está relacionada con un mayor riesgo de sufrir ataques cardíacos. Hacer ejercicio de forma regular mejora la salud del corazón.
- Dieta no saludable. Llevar una dieta con alto contenido de azúcar, grasas animales, alimentos procesados, grasas trans y sal aumenta el riesgo de tener un ataque cardíaco. Come mucha cantidad de frutas, verduras, fibra y aceites saludables.
- Estrés. El estrés emocional, como la ira extrema, puede aumentar el riesgo de tener un ataque cardíaco.
- Consumo de drogas ilícitas. La cocaína y las metanfetamina son estimulantes. Pueden provocar un espasmo de la arteria coronaria y ocasionar un ataque cardíaco.
- Antecedentes de preeclampsia. Esta afección también provoca presión arterial alta durante el embarazo y aumenta el riesgo de padecer una enfermedad cardíaca alguna vez en la vida.
- Una afección autoinmunitaria. Las afecciones como la artritis reumatoidea o el lupus pueden aumentar el riesgo de tener un ataque cardíaco.
Complicaciones
Las complicaciones por un ataque cardíaco suelen deberse a daños en el músculo cardíaco. Estas son algunas de las posibles complicaciones de un ataque cardíaco:
- Ritmos cardíacos irregulares o inusuales (arritmias). Los daños por un ataque cardíaco pueden afectar el desplazamiento de las señales eléctricas en el corazón y producir cambios en los latidos cardíacos. Algunos cambios pueden ser graves y mortales.
- Choque cardiógeno. Esta afección poco frecuente ocurre cuando el corazón, de manera repentina, no puede bombear sangre.
- Insuficiencia cardíaca. Si el tejido del músculo cardíaco se ha dañado gravemente, es posible que el corazón no pueda bombear sangre. La insuficiencia cardíaca puede ser temporal o de larga duración (crónica).
- Inflamación del tejido en forma de saco que rodea al corazón (pericarditis). A veces, el ataque cardíaco desencadena una reacción defectuosa del sistema inmunitario. Esta afección puede llamarse síndrome de Dressler, síndrome posterior a un infarto de miocardio o síndrome de lesión poscardíaca.
- Paro cardíaco. El corazón se detiene sin señales previas. Un cambio repentino en las señales cardíacas provoca un paro cardíaco repentino. Un ataque cardíaco aumenta el riesgo de sufrir esta afección mortal, que si no se trata de forma inmediata, puede provocar la muerte (muerte cardíaca súbita).
Prevención
Nunca es demasiado tarde para tomar medidas para prevenir un ataque cardíaco, incluso si ya has tenido uno. A continuación, te presentamos maneras de prevenir un ataque cardíaco.
- Mantén un estilo de vida saludable. No fumes. Mantén un peso saludable con una dieta saludable para el corazón. Haz ejercicio con regularidad y controla el estrés.
- Controla otras afecciones médicas. Algunas afecciones, como la presión arterial alta y la diabetes, pueden aumentar el riesgo de sufrir ataques cardíacos. Consulta al proveedor de atención médica con qué frecuencia debes controlarte.
- Toma los medicamentos según lo indicado. El proveedor de atención médica puede recetar medicamentos para proteger y mejorar la salud del corazón.
También se recomienda aprender a hacer reanimación cardiopulmonar correctamente para que puedas ayudar a una persona que está teniendo un ataque cardíaco. Considera hacer un curso acreditado de primeros auxilios en el que te enseñen a hacer reanimación cardiopulmonar y a utilizar un desfibrilador externo automático.











