نظرة عامة
إجراء ويبل
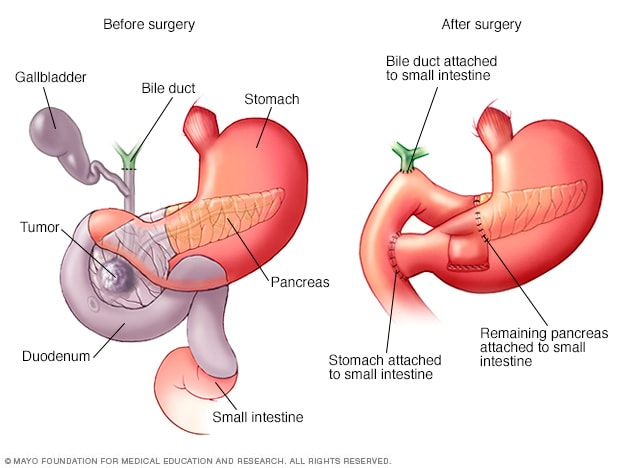
إجراء ويبل
إجراء ويبل، ويطلق عليه أيضًا استئصال البنكرياس والإثناعشري، هو عملية جراحية لإزالة الجزء العلوي من البنكرياس. ويزيل الجراح في هذه العملية الجزء الأول من الأمعاء الدقيقة، ويطلق عليه الإثنى عشر، والمرارة وقناة المرارة، ثم يُعيد وصل الأعضاء المتبقية معًا للسماح للطعام بالمرور عبر الجهاز الهضمي بعد العملية الجراحية.
إجراء ويبل عملية لعلاج الأورام والحالات الطبية الأخرى التي تصيب البنكرياس والأمعاء الدقيقة والقناة الصفراوية. ويتضمن إزالة رأس البنكرياس والجزء الأول من الأمعاء الدقيقة، والمرارة والقناة الصفراوية.
يُعرَف إجراء ويبل أيضًا باسم استئصال البنكرياس والإثناعشري. وغالبًا يحدث لعلاج سرطان البنكرياس الذي لم ينتشر خارج البنكرياس.
إجراء ويبل عملية معقدة، ويمكن أن تكون له مخاطر شديدة. ومع ذلك، غالبًا تنقذ هذه الجراحة حياة المرضى.
الإجراءات ذات الصلة
توجد أنواع أخرى من عمليات البنكرياس. قد يتحدث الجرَّاح إليك عن هذه الإجراءات الأخرى في حالات معينة. اسعَ إلى الحصول على رأي طبي آخر من جرَّاح متخصص إذا لزم الأمر. تشمل الإجراءات ذات الصلة ما يلي:
- جراحة الأورام أو حالات مَرضية أخرى في جسم البنكرياس وذيله. يشكل جسم البنكرياس وذيله الجانب الأيسر من العضو. وتُعرَف جراحة إزالة الجانب الأيسر من البنكرياس باسم جراحة استئصال البنكرياس القاصي. قد يحتاج الجرَّاح أيضًا إلى إزالة الطحال أثناء هذا الإجراء.
- جراحة استئصال البنكرياس بالكامل. يسمى هذا استئصال البنكرياس الكلي. وبعد إزالة البنكرياس، ستتناول دواءً طوال حياتك ليقوم بدور الهرمونات والإنزيمات التي يفرزها البنكرياس.
- جراحة الأورام المؤثرة في الأوعية الدموية القريبة. عند نمو ورم في البنكرياس إلى الدرجة التي يصل فيها إلى الأوعية الدموية القريبة، يلزم الخضوع لإجراء أكثر تعقيدًا. قد يتطلب الإجراء استئصال أجزاء من الأوعية الدموية وإعادة بنائها. ويتوفر جراحون مدربون لإجراء عمليات الأوعية الدموية هذه بأمان في مراكز طبية قليلة بالولايات المتحدة.
لماذا تُجرى
قد يكون إجراء ويبل خيارًا علاجيًا للسرطانات أو الحالات الأخرى التي تصيب البنكرياس أو القناة الصفراوية أو الجزء الأول من الأمعاء الدقيقة الذي يُسمى الاثني عشر.
البنكرياس عضو حيوي يقع في الجزء العلوي من البطن خلف المعدة. ويعمل بشكل وثيق مع الكبد والقنوات التي تحمل العصارة الصفراوية.
يفرز البنكرياس بروتينات تُسمى الإنزيمات تساعد على هضم الطعام. وينتج البنكرياس أيضًا هرمونات تساعد على التحكم في نسبة السكر في الدم.
قد يعالج إجراء ويبل ما يلي:
- سرطان البنكرياس.
- كيسات البنكرياس.
- أورام البنكرياس.
- التهاب البنكرياس.
- السرطان الأمبولي.
- سرطان الأقنية الصفراوية.
- الأورام العصبية الصماوية.
- سرطان الأمعاء الدقيقة.
- إصابة في البنكرياس أو الأمعاء الدقيقة.
- أورام أو حالات أخرى في البنكرياس أو الاثني عشر أو القنوات الصفراوية.
يهدف إجراء ويبل لعلاج السرطان إلى إزالة السرطان ومنعه من النمو والانتشار إلى الأعضاء الأخرى. وإجراء ويبل هو العلاج الوحيد الذي يمكن أن يؤدي إلى البقاء على قيد الحياة لمدة طويلة والشفاء في العديد من حالات هذا السرطان.
المخاطر
إجراء ويبل عملية صعبة. وينطوي على مخاطر خلال الجراحة وبعدها، منها:
- النزف.
- العدوى، ويمكن أن تحدث داخل البطن أو في منطقة الجلد التي تعرضت للشق أثناء الجراحة.
- بطء إفراغ المعدة، ما قد يجعل من الصعب تناول الطعام أو إبقاءه في المعدة لفترة من الوقت.
- حدوث تسرب من مكان اتصال البنكرياس أو القناة الصفراوية.
- السكري، ويمكن أن يظل لمدة قصيرة أو مدى الحياة.
تُظهر الأبحاث أنه من الأفضل إجراء هذه الجراحة في مركز طبي أجرى فيه الجراحون العديد من هذه العمليات. إذ غالبًا تتمتع هذه المراكز بنتائج أفضل ومضاعفات أقل. تأكد من السؤال عن عدد إجراءات ويبل وعمليات البنكرياس الأخرى التي أجراها الجراح والمستشفى. وإذا كانت لديك شكوك، فاستشر طبيبًا آخر.
كيف تستعد
قبل الخضوع لإجراء ويبل، ستقابل الجراح وفريق الرعاية الصحية لمناقشة ما يمكن توقعه قبل الجراحة وخلالها وبعدها والمخاطر المحتملة. وسيتحدث فريق الرعاية إليك وإلى عائلتك عن كيفية تأثير الجراحة في حياتك. وهذا هو الوقت المناسب للتحدث إلى فريق الرعاية عن أي مخاوف قد تكون لديك.
في بعض الأحيان، قد تخضع لعلاج مثل العلاج الكيميائي أو العلاج الإشعاعي أو كليهما قبل إجراء ويبل أو أي عملية أخرى في البنكرياس. اسأل فريق الرعاية الصحية عما إذا كنت بحاجة إلى خيارات العلاج الأخرى هذه قبل العملية أو بعدها.
وما يمكن توقعه من عمليتك قد يعتمد على نوع الإجراء الذي ستخضع له. إذ توجد طرق مختلفة لتنفيذ إجراء ويبل. وللتأكد من حصولك على خيار الجراحة الأفضل لحالتك، يأخذ الجراح حالتك وصحتك العامة في الحسبان. ينبغي أن تتمتع بصحة جيدة تسمح بإجراء عملية صعبة. وقد تحتاج إلى مزيد من الاختبارات الطبية قبل الجراحة.
يمكن تنفيذ إجراء ويبل بالطرق الآتية:
- الجراحة المفتوحة. خلال العملية الجراحية المفتوحة، يفتح الجراح شقًا في البطن للوصول إلى البنكرياس. وهذا هو النهج الأكثر شيوعًا.
- الجراحة بتنظير البطن. يُطلق على هذه الجراحة أيضًا الجراحة طفيفة التوغل. وفيها يفتح الجراح عدة شقوق صغيرة في البطن ويضع أدوات خاصة من خلالها. وتتضمن الأدوات كاميرا ترسل فيديو إلى شاشة في غرفة العمليات. ويراقب الجراح الشاشة لتوجيه الأدوات الجراحية أثناء تنفيذ إجراء ويبل.
- الجراحة الروبوتية. الجراحة الروبوتية هي نوع آخر من الجراحة طفيفة التوغل. وتتصل فيها الأدوات الجراحية بجهاز ميكانيكي يُسمى الروبوت. يجلس الجراح أمام وحدة تحكم قريبة ويستخدم أدوات تحكم يدوية لتوجيه الروبوت. ويمكن للروبوت الجراحي استخدام الأدوات في مساحات ضيقة وحول الزوايا، حيث يمكن أن تكون الأيدي البشرية أكبر من أن تؤدي العمل فيها بكفاءة.
تتسم الجراحة طفيفة التوغل بعدد من المزايا. منها فقدان كمية أقل من الدم والتعافي بشكل أسرع عندما لا تكون هناك مضاعفات.
في بعض الأحيان عندما يبدأ الإجراء في شكل جراحة طفيفة التوغل، قد تحدث مضاعفات أو مشكلات أخرى تجعل الجراح يحوّل العملية إلى جراحة مفتوحة لإنهائها.
قبل الذهاب إلى المستشفى للخضوع للجراحة، أخبر عائلتك أو أصدقاءك بشأن المساعدة التي ستحتاج إليها عندما تعود إلى المنزل. فستحتاج على الأرجح إلى المساعدة خلال الأسابيع الأولى التالية لمغادرة المستشفى. تحدث إلى فريق الرعاية عما ينبغي فعله أثناء تعافيك في المنزل.

أحد جراحي Mayo Clinic (مايو كلينك) يتحدث مع مريض حول إجراء ويبل.
ما يمكنك توقعه
قبل الإجراء
في صباح يوم الجراحة، ستذهب إلى المستشفى وتسجِّل دخولك.
سيتأكد الممرضون والموظفون الآخرون من اسمك وتاريخ ميلادك والإجراء الذي ستخضع له والجراح الذي سيُجري لك العملية.
ثم بعد ذلك تغير ملابسك وترتدي ثوب الجراحة للاستعداد للجراحة.
قبل الجراحة، يُثبَّت أنبوب عبر الوريد في أحد الأوردة.
ويكون الأنبوب الوريدي في ذراعك عادةً.
ويسمح الأنبوب الوريدي لفريق الرعاية بحقن السوائل والأدوية في جسمك حسب الحاجة.
وقد تتلقى دواءً أيضًا لمساعدتك على الاسترخاء إذا كنت متوترًا.
وقد تخضع لإجراءات من شأنها أن تساعد على تقليل الألم بعد الجراحة.
على سبيل المثال، قد يوضع أنبوب رفيع في حيز بالقرب من العمود الفقري، ويُسمى الحيز فوق الجافية.
ويمكن للأنبوب توصيل الأدوية للسيطرة على الألم.
أو قد تتلقى أدوية عن طريق الحقن في العمود الفقري أو البطن.
ويمكن أن تساعد هذه الإجراءات على تقليل مستويات الألم بعد الجراحة.
كما يمكنها تقليل الحاجة إلى أدوية تسكين الألم القوية في فترة التعافي.
أثناء الإجراء
يضم الفريق الجراحي جرَّاحي البنكرياس وطواقم تمريض في مجال الجراحة. كذلك يضم الفريق أطباء وممرضين مدربين على إعطاء أدوية تجعلك في حال شبيهة بالنوم أثناء الجراحة، ويُعرفون باسم أطباء وممرضي التخدير. يُنفَّذ إجراء ويبل تحت التخدير العام. ويعني هذا أنك ستكون في حال شبيهة بالنوم أثناء العملية بأكملها.
بعد بدء مفعول التخدير، يدخل الطبيب إلى المثانة أنبوبًا يُسمى أنبوب قسطرة، ويعمل على تصريف البول أثناء الجراحة وبعدها، ويُزال عادةً بعد يوم أو يومين من الجراحة.
تستغرق الجراحة من 4 ساعات إلى 12 ساعة. ويعتمد الوقت على النهج المستخدم في الجراحة ومدى صعوبة العملية.
أثناء إجراء ويبل، يزيل الجرَّاح ما يلي:
- رأس البنكرياس
- الجزء الأول من الأمعاء الدقيقة، ويسمى الإثناعشر
- المرارة
- القناة الصفراوية
قد يشمل إجراء ويبل أحيانًا إزالة جزء من المعدة أو العُقَد الليمفية القريبة.
وفي نهاية إجراء ويبل، يُعيد الجرَّاح وصل الأعضاء المتبقية ببضعها للسماح بمرور الطعام عبر الجهاز الهضمي.
بعد الإجراء
بعد إجراء ويبل، قد تحتاج إلى قضاء أسبوع في المستشفى على الأقل.
وتعتمد فترة بقائك في المستشفى على مدى تعافيك.
بعد الجراحة، ستُنقل إلى غرفة بالمستشفى لبدء التعافي.
يتوجه معظم الأشخاص إلى طابق الرعاية بعد الجراحة العامة بالمستشفى.
ويفحصك طاقم التمريض وفريق الجراحة عدة مرات يوميًا لمراقبة ظهور مؤشرات العَدوى أو المضاعفات الأخرى.
عندما يتعافى جهازك الهضمي بعد الجراحة، من المرجح أن تبدأ بشرب السوائل الصافية.
وقد تُضاف الأطعمة إلى نظامك الغذائي تدريجيًا.
ويتمكن معظم الأشخاص من النهوض والسير بعد العملية بفترة وجيزة.
وقد يحتاج بعض الأشخاص إلى قضاء بضعة أيام في وحدة العناية المركزة، المعروفة بالاختصار ICU، بعد الجراحة مباشرةً.
سيراقبك الأطباء والممرضون من كثب في وحدة العناية المركزة تحسبًا لظهور مؤشرات المضاعفات.
وقد تحتاج إلى قضاء الوقت في وحدة العناية المركزة إذا كنت مصابًا بحالات مَرضية معينة.
وبعد مغادرة المستشفى، يستطيع معظم الأشخاص العودة إلى المنزل للتعافي.
وقد يحتاج بعض الأشخاص إلى البقاء في مكان قريب لعدة أيام لمراقبتهم ولإجراء زيارات تفقدية.
وقد يحتاج البالغون الأكبر سنًا ومن لديهم مشكلات صحية أخرى إلى الإقامة في مرفق تأهيل متخصص.
وفي هذا المكان يمكن مساعدتهم على استعادة قوتهم حتى يكونوا جاهزين للعودة إلى المنزل.
لا تتردد في التحدث إلى فريق الرعاية الصحية إذا كنت قلقًا بشأن العودة إلى المنزل.
يعود معظم الأشخاص إلى أنشطتهم المعتادة في غضون أربعة إلى ستة أسابيع بعد الجراحة.
وتعتمد الفترة التي تستغرقها للتعافي على صحتك قبل الجراحة وعلى مدى صعوبة الجراحة.
النتائج
تعتمد فرص البقاء على قيد الحياة لمدة طويلة بعد إجراء ويبل على عوامل كثيرة. تحدث إلى فريق الرعاية الصحية بشأن ما يمكنك توقعه. إجراء ويبل هو العلاج الوحيد المعروف لمعظم الأورام والسرطانات التي تصيب البنكرياس.