نظرة عامة
الإخصاب المخبري
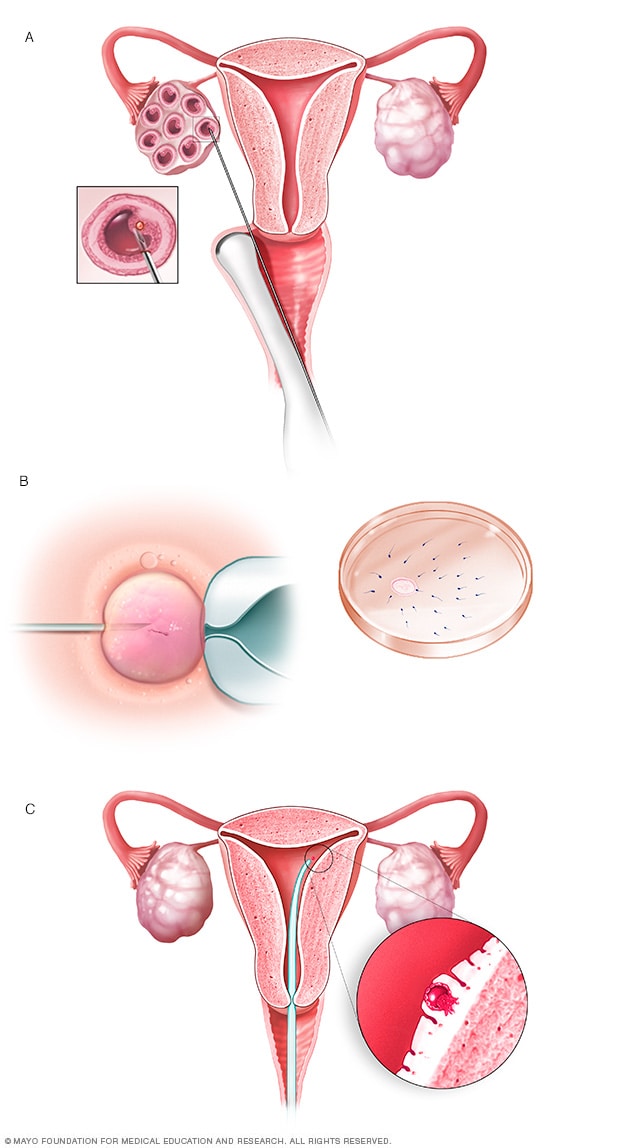
الإخصاب المخبري
أثناء الإخصاب المخبري، تُزال البويضات من أكياس تُسمى الجريبات داخل أحد المبيضين (أ).
تُخصَّب البويضة من خلال حقن حيوان منوي واحد في البويضة أو خلطها بالحيوان المنوي في طبق بِترِي (ب).
تُنقل البويضة المخصبة، التي يطلق عليها الجنين، إلى الرحم (جـ).
الإخصاب المخبري هو سلسلة معقدة من الإجراءات التي يمكن تؤدي إلى حدوث حمل. إنه علاج للعقم، وهو حالة مَرضية يتعذر معها الحمل بعد سنة على الأقل من المحاولة بالنسبة إلى معظم الأزواج. ويمكن كذلك استخدام الإخصاب المخبري لمنع توريث المشكلات الجينية للطفل.
أثناء عملية الإخصاب المخبري، تُجمع البويضات الناضجة من المبيضين وتُخصَّيب بالحيوانات المنوية في المختبر. ثم تُزرع بويضة مخصبة، تُسمى الجنين، أو أكثر في الرحم، حيث ينمو الأطفال. تستغرق دورة واحدة كاملة من عملية الإخصاب المخبري من أسبوعين إلى ثلاثة أسابيع. وفي بعض الأحيان تنقسم هذه الخطوات إلى أجزاء مختلفة، ويمكن أن تستغرق العملية وقتًا أطول.
الإخصاب المخبري هو أكثر علاجات العقم فعالية، إذ يشمل التعامل مع البويضات أو الأجنة والحيوانات المنوية. وتُسمى هذه المجموعة من العلاجات تقنية المساعدة على الإنجاب.
يمكن أن يحدث الإخصاب المخبري باستخدام البويضات والحيوانات المنوية للزوجين. أو قد تشمل العملية استخدام بويضات أو حيوانات منوية أو أجنة من متبرع معروف أو مجهول. وفي بعض الحالات، يمكن استخدام الرحم البديل، وهي امرأة يُزرع الجنين في رحمها.
تعتمد فرص إنجاب طفل سليم باستخدام الإخصاب المخبري على العديد من العوامل، مثل العمر وسبب العقم. إضافةً إلى ذلك، يشمل الإخصاب المخبري الخضوع لإجراءت يمكن أن تستغرق كثيرًا من الوقت وتكون مكلفة ومتوغّلة. وإذا زُرع أكثر من جنين في الرحم، فيمكن أن ينتج عن ذلك الحمل أكثر من طفل. وتُسمى تلك العملية حمل التوائم.
يمكن لفريق الرعاية الصحية مساعدتك على فهم كيفية إجراء الإخصاب المخبري ومخاطره وما إذا كان مناسبًا لحالتك أم لا.
المنتجات والخدمات
لماذا يتم إجراء ذلك
الإخصاب المخبري هو علاج للعقم أو المشكلات الوراثية. قبل الخضوع للإخصاب المخبري لعلاج العقم، قد تتمكن أنت وزوجتك من تجربة خيارات علاجية أخرى تتضمن إجراءات أقل أو لا تتضمن إجرءات داخل الجسم. على سبيل المثال، يمكن أن تساعد أدوية الخصوبة المبيضين على إنتاج بويضات أكثر. وهناك إجراء آخر يُعرف باسم التلقيح داخل الرحم، وفيه تُوضَع الحيوانات المنوية في الرحم مباشرة قرب وقت إنتاج البويضة من أحد المبيضين، وهذه العملية تُعرف أيضًا بمصطلح التبويض.
في بعض الأحيان، يقترح الطبيب الإخصاب المخبري كعلاج رئيسي للعقم لدى الأشخاص الذين تتجاوز أعمارهم 40 عامًا. كما يمكن إجراؤه في حال وجود حالات صحية معينة. على سبيل المثال، قد يكون الإخصاب المخبري خيارًا مناسبًا في الحالات الآتية:
- تضرر أنبوب فالوب أو انسداده. تتحرك البُوَيضات من المِبيَضين إلى الرحم من خلال أنبوبي فالوب. في حال تضرر كلٍ من الأنبوبين أو انسدادهما، يصعّب ذلك تخصيب البُوَيضة أو انتقال الجنين إلى الرحم.
- اضطرابات الإباضة. في حال عدم حدوث إباضة أو عدم وقوعها باستمرار، فيكون عدد البويضات المتاحة للتخصيب بحيوان منوي قليلاً.
- انتباذ بطانة الرحم. تحدث هذه الحالة المَرضية عند نمو أنسجة مشابهة لبطانة الرحم خارج الرحم نفسها. وغالبًا يؤثر انتباذ بطانة الرحم في المبيضين والرحم وقناتي فالوب.
- الأورام الليفية الرحمية. الأورام الليفية هي أورام تنمو داخل الرحم. لكنها في أغلب الأحيان ليست أورامًا سرطانية. وهي شائعة الحدوث لدى النساء في سن الثلاثين والأربعين. ويمكن أن تسبب الأورام الليفية صعوبة التصاق البويضة المخصبة في بطانة الرحم.
- إجراء جراحة سابقة لمنع الحمل. عملية تُسمى ربط البوق تشمل قطع قناتي فالوب أو سدّهما لمنع الحمل نهائيًا. في حال الرغبة في الحمل بعد إجراء ربط البوق، فقد يفيد الإخصاب المخبري. وقد يكون خيارًا مناسبًا عند عدم الرغبة في الخضوع لجراحة لعكس ربط البوق أو عدم القدرة على ذلك.
- مشكلات في الحيوانات المنوية. يمكن أن تصعّب قلة عدد الحيوانات المنوية أو حدوث تغييرات غير معتادة في حركتها أو حجمها أو شكلها تخصيب الحيوان المنوي للبويضة. إذا كشفت التحاليل الطبية وجود مشكلات في الحيوانات المنوية، فقد تكون هناك حاجة إلى زيارة اختصاصي العقم لمعرفة ما إذا كانت هناك مشكلات يمكن علاجها أو مخاوف صحية أخرى.
- العقم مجهول السبب. يحدث ذلك عندما تعجز الاختبارات عن اكتشاف سبب العقم.
- الاضطراب الوراثي. إذا كان أحد الزوجين معرضًا لخطر توريث اضطراب وراثي لأطفالهما، فقد يوصي فريق الرعاية الصحية بإجراء يشمل الإخصاب المخبري. ويُسمى الاختبار الجيني السابق لانغراس البويضة. بعد جمع البويضات وتخصيبها، فإنها تخضع للفحص بهدف الكشف عن وجود بعض المشكلات الوراثية. ومع ذلك، لا يمكن اكتشاف جميع الاضطرابات. ويمكن زرع الأجنة التي لا تظهر عليها مشكلة جينية في الرحم.
-
الرغبة في الحفاظ على الخصوبة لدى المصابين بالسرطان أو الحالات الصحية الأخرى. يمكن أن تؤثر علاجات السرطان مثل العلاج الإشعاعي أو العلاج الكيميائي سلبًا على الخصوبة. فإذا كنتِ على وشك بدء علاج للسرطان، فإن الإخصاب المخبري سيكون طريقة مناسبة تساعدك على الإنجاب في المستقبل. إذ يمكن جمع البويضات من المبيضين وتجميدها للاستخدام لاحقًا. أو يمكن تخصيب البويضات وتجميدها كأجنة للاستخدام في المستقبل.
قد تختار النساء اللاتي لديهن خلل في وظائف الرحم أو ينطوي حملهن على مخاطر صحية خطيرة اللجوء إلى الإخصاب المخبري بالاستعانة بسيدة أخرى لحمل الجنين. ويُطلق على هذه السيدة الرحم البديل. في هذه الحالة، تُخصَّب البويضات بالحيوانات المنوية، ولكن تُزرع الأجنة الناتجة في الرحم البديل.
المخاطر
يزيد الإخصاب المخبري من احتمالات حدوث مشكلات صحية معينة. وتشمل هذه المخاطر، على المدى القصير إلى المدى الطويل، ما يلي:
- التوتر. يمكن أن يؤدي الإخصاب المخبري إلى إرهاق الجسم والعقل واستنزاف الأموال. لكن الدعم الذي يقدمه الاستشاريون والأسرة والأصدقاء يمكنه مساعدة الزوجين أثناء التقلبات التي يتعرضان لها خلال رحلة علاج العقم.
- المضاعفات الناجمة عن عملية سحب البُوَيضات. بعد تناول أدوية لتحفيز نمو الحويصلات في المِبيَضين التي يحتوي كل منها على بُوَيضة، تخضع السيدة لإجراء لجمع البُوَيضات. ويُطلق على هذا الإجراء اسم سحب البُوَيضات. وفيه تُستخدم صور الموجات فوق الصوتية لتوجيه إبرة طويلة ورفيعة عبر المهبل وصولاً إلى الحويصلات، التي تُسمى أيضًا الجريبات، لجمع البُوَيضات. وقد تؤدي الإبرة إلى حدوث نزف أو عدوى أو تلف في الأمعاء أو المثانة أو الأوعية الدموية. وترتبط المخاطر أيضًا بالأدوية التي يمكن أن تساعدك على النوم وتمنع الألم أثناء الإجراء، والتي يُطلق عليها التخدير.
-
متلازمة فرط تحفيز المِبيَض. هذه الحالة يصبح فيها المِبيَضان متورمين ومؤلمين. ويمكن أن تحدث نتيجة تلقي حقن أدوية الخصوبة، مثل مُوَجِّهَة الغدد التناسلية المشيمائية البشرية، لتحفيز الإباضة.
وتستمر الأعراض لمدة تصل إلى أسبوع غالبًا. وتشمل الشعور بألم خفيف في البطن وانتفاخ واضطرابات في المعدة والقيء والإسهال. وإذا أصبحتِ حاملاً، فقد تستمر الأعراض بضعة أسابيع. وفي حالات نادرة، تصاب بعض النساء بحالة أسوأ من متلازمة فرط تحفيز المِبيَض يمكن أن تسبب أيضًا زيادة سريعة في الوزن وضيق النفس.
- الإجهاض التلقائي. يتساوى معدل الإجهاض التلقائي لدى النساء اللاتي يحملن بأجنة حديثة باستخدام الإخصاب المخبري مع النساء اللاتي يحملن بشكل طبيعي؛ أي نحو 15% للحوامل في العشرينيات من العمر إلى أكثر من 50% للحوامل في الأربعينيات من العمر. ويرتفع المعدل مع تقدم المرأة الحامل في العمر.
- الحمل خارج الرحم. في هذه الحالة، تلتصق البُوَيضة المخصَّبة بأنسجة خارج الرحم، وعادةً يكون ذلك في أنبوب فالوب. ولا يستطيع الجنين النجاة خارج الرحم، ولا توجد طريقة لاستمرار الحمل. وتتعرض نسبة صغيرة من النساء اللاتي يستخدمن الإخصاب المخبري للحمل خارج الرحم.
- الحمل المتعدد. يزيد الإخصاب المخبري من احتمال إنجاب أكثر من طفل واحد. ويؤدي الحمل بعدة أطفال إلى ارتفاع مخاطر الإصابة بارتفاع ضغط الدم والسكري المرتبطين بالحمل، بالإضافة إلى الولادة المبكرة وانخفاض الوزن عند الولادة والعيوب الولادية مقارنةً بالحمل بطفل واحد.
- العيوب الولادية. سن الأم هو عامل الخطورة الرئيسي المرتبط بالعيوب الولادية، بغض النظر عن كيفية الحمل بالطفل. لكن تقنيات الإنجاب المساعدة مثل الإخصاب المخبري ترتبط بزيادة طفيفة في خطر ولادة طفل لديه مشكلات في القلب أو مشكلات في الهضم أو حالات أخرى. هناك حاجة إلى إجراء مزيد من الأبحاث لمعرفة ما إذا كان الإخصاب المخبري هو الذي يسبب هذا الخطر المتزايد أم شيء آخر.
- الولادة المبكرة وانخفاض الوزن عند الولادة. تشير الأبحاث إلى أن الإخصاب المخبري يزيد قليلاً من خطر ولادة الطفل مبكرًا أو انخفاض وزنه عند الولادة.
- السرطان. أشارت بعض الدراسات القديمة إلى أن بعض الأدوية المستخدمة في تحفيز نمو البُوَيضات قد تكون مرتبطة بالإصابة بنوع معين من أورام المِبيَض. ولكن الدراسات الأحدث لا تدعم هذه النتائج. لا يبدو أن هناك خطرًا أعلى للإصابة بسرطان الثدي أو بطانة الرحم أو عنق الرحم أو المِبيَض بعد الإخصاب المخبري.
كيف تستعد
للبدء، ستحتاجين إلى العثور على عيادة خصوبة ذات سمعة طيبة. وإذا كنتِ تعيشين في الولايات المتحدة، فإن مراكز مكافحة الأمراض والوقاية منها وجمعية تقنيات المساعدة على الإنجاب توفر معلومات عبر الإنترنت حول معدلات الحمل والمواليد الأحياء الفردية في العيادات.
يعتمد معدل نجاح عيادة الخصوبة على أمور كثيرة. وتشمل هذه الأمور السن والمشكلات الطبية للأشخاص الذين تعالجهم، بالإضافة إلى أساليب العلاج في العيادة. عندما تتحدثين إلى أحد الممثلين في العيادة، اطلبي أيضًا معلومات مفصلة حول تكاليف كل خطوة من خطوات الإجراء.
قبل بدء دورة الإخصاب المخبري باستخدام البُوَيضات والحيوانات المنوية، من المرجح أن يحتاج الزوج والزوجة إلى اختبارات فحص مختلفة. وتتضمن هذه الاختبارات ما يلي:
- فحص مخزون المِبيَض. ويشمل إجراء اختبارات الدم لمعرفة عدد البُوَيضات المتوفرة في الجسم. ويُطلق على ذلك أيضًا مخزون البُوَيضات. ويمكن لنتائج اختبارات الدم، التي تُستخدم غالبًا مع تصوير المِبيَضين بالموجات فوق الصوتية، أن تساعد على التنبؤ بكيفية استجابة المِبيَضين لأدوية الخصوبة.
- تحليل السائل المنوي. السائل المنوي هو السائل الذي يحتوي على الحيوانات المنوية. وبتحليله يمكن التحقق من كمية الحيوانات المنوية وشكلها وكيفية حركتها. ويمكن أن يكون هذا الاختبار جزءًا من تقييم الخصوبة الأولي. أو يمكن إجراؤه قبل بدء دورة الإخصاب المخبري العلاجية بمدة قصيرة.
- فحص الأمراض المُعدية. سيُجرى فحص الزوجين بحثًا عن أمراض مثل فيروس نقص المناعة البشري.
- تجربة نقل الأجنة. لا يُنقل جنين حقيقي إلى الرحم في هذا الاختبار. ولكن قد تُجرى التجربة لمعرفة عمق الرحم. كما أنه يساعد على تحديد الأسلوب الذي يُرجح نجاحه عند إدخال جنين واحد أو أكثر من الأجنة الحقيقية.
- فحص الرحم. تُفحص البطانة الداخلية للرحم قبل بدء الإخصاب المخبري. وقد يشمل ذلك إجراء اختبار يُسمى تصوير الرحم بالأمواج فوق الصوت. وفيه يُوجَّه سائل عبر عنق الرحم إلى الرحم باستخدام أنبوب بلاستيكي رفيع. ويساعد السائل على التقاط صور بالموجات فوق الصوتية أكثر تفصيلاً لبطانة الرحم. ويمكن أن يشمل فحص الرحم اختبارًا يُسمى تنظير الرحم. وفيه يُدخَل منظار رفيع ومرن ومضيء من خلال المهبل وعنق الرحم وصولاً إلى الرحم لرؤية ما بداخله.
قبل بدء دورة الإخصاب المخبري، فكري في بعض الأسئلة الأساسية، بما في ذلك:
-
كم عدد الأجنة التي ستُنقل؟ غالبًا يعتمد عدد الأجنة التي توضع في الرحم على السن وعدد البُوَيضات المجمعة. نظرًا إلى أن معدل التصاق البُوَيضات المخصَّبة ببطانة الرحم يكون أقل عند النساء الأكبر سنًا، عادةً تُنقل أجنة أكثر، باستثناء في حال النساء اللاتي يستخدمن بُوَيضات متبرعًا بها من امرأة شابة أو أجنة مختبرة وراثيًا أو في حالات معينة أخرى.
يتبع معظم خبراء الرعاية الصحية إرشادات محددة لمنع الحمل المتعدد بثلاثة توائم أو أكثر. في بعض البلدان، يحدد القانون عدد الأجنة التي يمكن نقلها. تأكدي من اتفاقك أنتِ وفريق الرعاية على عدد الأجنة التي ستوضع في الرحم قبل إجراء النقل.
-
ماذا سيحدث للأجنة الزائدة؟ يمكن تجميد الأجنة الإضافية وتخزينها لسنوات كثيرة لاستخدامها في المستقبل. ولن تنجو جميع الأجنة من عملية التجميد والذوبان، لكن معظمها سينجو.
يمكن أن يجعل تجميد الأجنة الدورات المستقبلية من الإخصاب المخبري أقل تكلفة وأقل توغلاً. أو قد يمكنكِ التبرع بالأجنة المجمدة غير المستخدمة لزوجين آخرين أو منشأة بحثية. يمكنكِ أيضًا اختيار التخلص من الأجنة غير المستخدمة. تأكدي من أنكِ تشعرين بالراحة عند اتخاذ القرارات المتعلقة بالأجنة الإضافية قبل تكوينها.
- كيف يمكنني التعامل مع الحمل المتعدد؟ إذا وُضع أكثر من جنين واحد في الرحم، فقد يؤدي الإخصاب المخبري إلى حدوث حمل متعدد. ويشكل ذلك مخاطر صحية بالنسبة إليكِ وإلى أطفالك. في بعض الحالات، يمكن استخدام جراحة تُسمى تقليل عدد الأجنة لمساعدة المرأة على إنجاب عدد أقل من الأطفال مع مخاطر صحية أقل. وتقليل عدد الأجنة هو قرار كبير ينطوي على مخاطر أخلاقية وعاطفية وعقلية.
- هل فكرتِ في المخاطر المرتبطة باستخدام البُوَيضات أو الحيوانات المنوية أو الأجنة المتبرع بها أو الرحم البديل؟ يمكن لأحد المستشارين المدربين ذوي الخبرة في المسائل المتعلقة بالمتبرِّعين مساعدتك على فهم الأمور المهمة، مثل الحقوق القانونية للمتبرِّع. قد تكون هناك حاجة أيضًا إلى محامٍ لتقديم أوراق المحكمة للمساعدة على اكتساب صفة الولي القانوني للجنين الذي ينمو في الرحم.
ما يمكنك توقعه
يمكن أن تستغرق دورة واحدة من الإخصاب المخبري نحو أسبوعين إلى ثلاثة أسابيع. وقد يتطلب الأمر أكثر من دورة واحدة. تندرج الخطوات في الدورة كما يلي:
العلاج لتكوين بُوَيضات ناضجة
تبدأ دورة الإخصاب المخبري باستخدام هرمونات مُصنعة في المختبر لمساعدة المِبيَضين على إنتاج البُوَيضات، بدلاً من البُوَيضة الواحدة التي تنمو عادةً كل شهر. ووجود هذه البُوَيضات المتعددة أمر ضروري لأن بعض البُوَيضات لن تُخصَّب أو لن تنمو بشكل صحيح بعد دمجها مع الحيوان المنوي.
قد تُستخدم أدوية معينة من أجل:
- تحفيز المِبيَضين. قد تتلقين حقنًا من الهرمونات التي تساعد على نمو أكثر من بُوَيضة واحدة في الوقت نفسه. قد تحتوي الحقنة على الهرمون المنبه للجُرَيْب أو هرمون اللَّوْتَنة أو كليهما.
- مساعدة البُوَيضات على النضج. يمكن لهرمون يُسمى مُوَجِّهَة الغدد التناسلية المشيمائية البشرية أو غيره من الأدوية أن يساعد البُوَيضات على النضج والاستعداد للتحرر من حويصلاتها، التي تُسمى الجريبات، في المِبيَضين.
- تأخير الإباضة. تمنع هذه الأدوية الجسم من إطلاق البُوَيضات النامية في وقت مبكر جدًا.
- تحضير بطانة الرحم. قد تبدئين بتناول مكملات هرمون البروجسترون في يوم إجراء جمع البُوَيضات. أو قد تتناولين هذه المكملات عند اقتراب وقت زرع الجنين في الرحم. فهي تزيد احتمالات التصاق البُوَيضة المخصَّبة ببطانة الرحم.
سيقرر الطبيب الأدوية التي يجب استخدامها ووقت استخدامها.
في أغلب الأحيان، ستحتاجين إلى تحفيز المِبيَض لمدة أسبوع إلى أسبوعين قبل أن تصبح البُوَيضات جاهزة للجمع من خلال إجراء سحب البُوَيضات. لمعرفة الوقت الذي تصبح فيه البُوَيضات جاهزة، قد تحتاجين إلى:
- التصوير المهبلي بالموجات فوق الصوتية، وهو فحص تصويري للمِبيَضين لتتبع الجريبات النامية. ويُقصد بالجريبات الحويصلات المملوءة بالسوائل في المِبيَضين التي تنضج فيها البُوَيضات.
- اختبارات الدم، للتأكد من مدى استجابتك لأدوية تحفيز المِبيَض. إذ غالبًا ترتفع مستويات الإستروجين مع نمو الجريبات. وتظل مستويات البروجسترون منخفضة حتى بعد الإباضة.
في بعض الأحيان، يلزم إلغاء دورات الإخصاب المخبري قبل جمع البُوَيضات. ومن أسباب ذلك ما يلي:
- عدم نمو عدد كافٍ من الجريبات.
- حدوث الإباضة في وقت مبكر جدًا.
- نمو عدد كبير جدًا من الجريبات، ما يزيد خطر الإصابة بمتلازمة فرط تحفيز المِبيَض.
- حدوث مشكلات طبية أخرى.
إذا أُلغيت الدورة، فقد يوصي فريق الرعاية بتغيير الأدوية أو الجرعات التي تتناولينها. وقد يؤدي ذلك إلى استجابة أفضل خلال دورات الإخصاب المخبري المستقبلية. أو ربما ينصحك فريق الرعاية بأنكِ تحتاجين إلى متبرِّعة بالبُوَيضات.
استخراج البويضات
هذا هو الإجراء الذي تُجمع فيه البُوَيضات من أحد المِبيَضين أو كليهما. ويحدث ذلك في عيادة الطبيب. ويُنفذ الإجراء بعد 34 إلى 36 ساعة من الحقنة الأخيرة من دواء الخصوبة وقبل الإباضة.
- قبل سحب البُوَيضات، ستتلقين دواءً لمساعدتكِ على الاسترخاء ومنعكِ من الشعور بالألم.
- يوضع جهاز تصوير بالموجات فوق الصوتية في المهبل للعثور على الجريبات. وهي الحويصلات الموجودة في المِبيَضين ويحتوي كل منها على بُوَيضة. ثم تُدخَل إبرة رفيعة في جهاز الموجات فوق الصوتية لتمر عبر المهبل وصولاً إلى الجريبات لجمع البُوَيضات. وتُسمى هذه العملية الشفط بالموجات فوق الصوتية عبر المهبل.
- إذا لم يكن من الممكن الوصول إلى المِبيَضين عبر المهبل بهذه الطريقة، فقد يُستخدم التصوير بالموجات فوق الصوتية في منطقة المعدة لتوجيه الإبرة عبر المعدة إلى المِبيَضين.
- تُزال البُوَيضات من الجريبات عن طريق إبرة متصلة بجهاز شفط. ويمكن إزالة عدة بُوَيضات في غضون 20 دقيقة تقريبًا.
- بعد هذا الإجراء، قد تكون لديكِ تقلصات وتشعرين بالامتلاء أو الضغط.
- توضع البُوَيضات الناضجة في سائل يساعدها على النمو. وستُخلط البُوَيضات التي تبدو صحية وناضجة مع الحيوانات المنوية لمحاولة تكوين أجنة. ولكن لا يمكن تخصيب كل البُوَيضات بنجاح.
استعادة الحيوانات المنوية
إذا كنتِ تستخدمين الحيوانات المنوية للزوج، فيجب جمع عينة من السائل المنوي في عيادة الطبيب صباح يوم سحب البُوَيضة. أو يمكن جمع السائل المنوي في وقتٍ سابقٍ وتجميده.
تُجمع عينة السائل المنوي في أغلب الأحيان بالاستمناء. ويمكن استخدام طرق أخرى إذا كان الشخص غير قادر على القذف أو لا توجد حيوانات منوية في السائل المنوي. على سبيل المثال، يوجد إجراء يُسمى شفط النطاف من الخصية يجمع الحيوانات المنوية مباشرةً من الخصية باستخدام إبرة أو عبر الجراحة. يمكن أيضًا استخدام الحيوانات المنوية من متبرِّع. وتُفصل الحيوانات المنوية عن السائل المنوي في المختبر.
الإخصاب
هناك طريقتان شائعتان يمكن استخدامهما لتخصيب البُوَيضات بالحيوانات المنوية:
- التلقيح التقليدي. تُخلط الحيوانات المنوية السليمة والبُوَيضات الناضجة ويُحتفظ بها في بيئة منضبطة تسمى حاضنة.
- حقن الحيوانات المنوية داخل البويضة (ICSI). يُحقَن حيوان منوي صحي مباشرةً في كل بُوَيضة ناضجة. ويُستخدم حقن الحيوانات المنوية داخل البويضة غالبًا عندما توجد مشكلة في جودة السائل المنوي أو كميته. أو قد يُستخدم إذا لم تنجح محاولات التخصيب قبل دورات الإخصاب المخبري.
في بعض الحالات، قد يُوصى بإجراءات أخرى قبل وضع الأجنة داخل الرحم. وتشمل ما يلي:
-
الفقس بالمساعدة الطبية. بعد التخصيب بنحو 5 أو 6 أيام تقريبًا، "يخرج" الجنين من الطبقة الرقيقة المحيطة به، وتسمى الغشاء. ويسمح هذا للجنين بالالتصاق ببطانة الرحم.
إذا كنتِ أكبر سنًا وترغبين في الحمل، أو إذا كان لديكِ تاريخ سابق من محاولات الإخصاب المخبري التي باءت بالفشل، يُوصى باستخدام أسلوب يسمى الفقس بالمساعدة الطبية. في هذا الإجراء، يفتح الطبيب فتحة في غشاء الجنين قبل وضع الجنين داخل الرحم. ويساعد هذا على خروج الجنين والتصاقه ببطانة الرحم. الفقس بالمساعدة الطبية مفيد أيضًا للبُوَيضات أو الأجنة التي كانت مجمدة، لأن هذه العملية تزيد من قوة الغشاء.
-
الاختبار الجيني السابق لانغراس البويضة. يُسمح للأجنة بالنمو في الحاضنة إلى أن تصل إلى مرحلة يمكن فيها إزالة العينة الصغيرة. تخضع العينة للاختبار بهدف الكشف عن أمراض وراثية معينة أو لمعرفة العدد الصحيح من الشبكات الخيطية من الحمض النووي، وتسمى الصبغيات (الكروموسومات). ويوجد عادةً 46 صبغيًا (كروموسومًا) في كل خلية. يمكن نقل الأجنة التي ليست بها جينات أو صبغيات (كروموسومات) مُصابة إلى الرحم.
يساعد الاختبار الوراثي السابق لانغراس البويضة على تقليل احتمالات انتقال مشكلة وراثية من أحد الوالدين. لكنه لا ينفي الخطورة تمامًا. لذا، لا يزال يُوصى بإجراء اختبار ما قبل الولادة أثناء فترة الحمل.
نقل الأجنة
تقنية استعادة البويضات
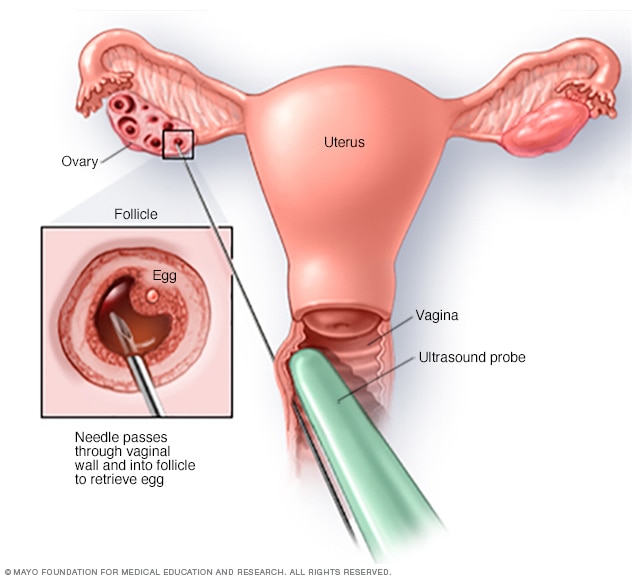
تقنية استعادة البويضات
يُستخدم الشفط بالموجات فوق الصوتية عبر المهبل عادةً لسحب البويضات. وفيه يدخل الطبيب مِسبار موجات فوق صوتية داخل المهبل لتحديد الجريبات. ثُم يدخل إبرة داخل المهبل وداخل الجريبات. تُسحب البويضات من الجُريبات بإبرة مُتَّصلة بجهاز شفط.
حقن الحيوانات المنوية داخل الهيولي (ICSI)
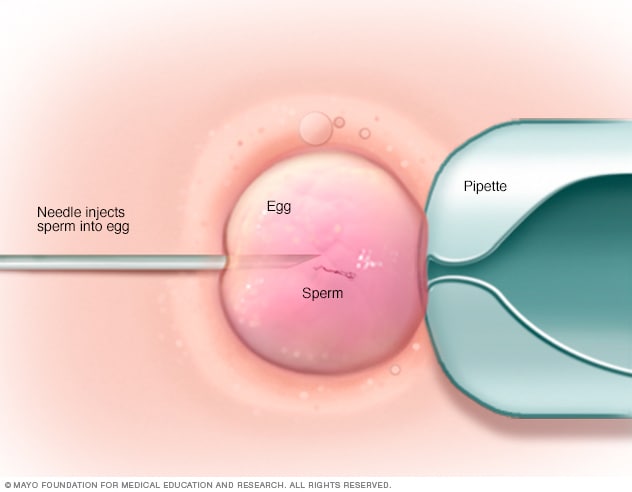
حقن الحيوانات المنوية داخل الهيولي (ICSI)
في حال استخدام تقنية حقن الحيوانات المنوية داخل البويضة، يُحقَن أحد الحيوانات المنوية السليمة مباشرةً في كل بويضة ناضجة. وتُستخدم تقنية حقن الحيوانات المنوية داخل البويضة عادةً عندما تكون المشكلة متعلقة بجودة الحيوانات المنوية أو عددها، أو إذا فشلت محاولات الإخصاب خلال دورات الإخصاب المخبري السابقة.
كيسة أريمية
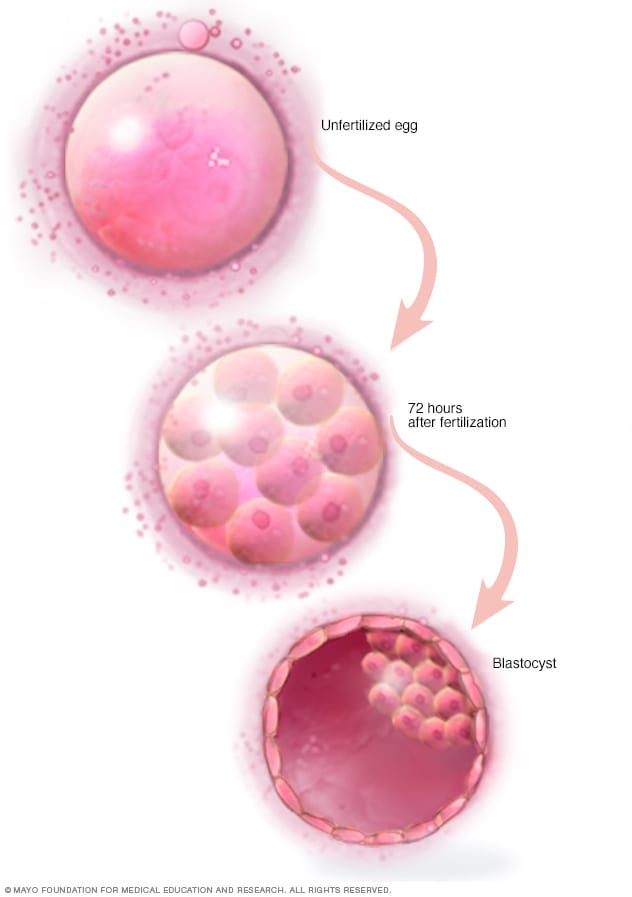
كيسة أريمية
بعد ثلاثة أيام من التخصيب، يحتوي الجنين على 6 إلى 10 خلايا. وبحلول اليوم الخامس أو السادس، يُشار إلى البويضة المخصَّبة باسم الكيسة الأُريميَّة - وهي كرة من الخلايا سريعة الانقسام. ومجموعة الخلايا الداخلية هي التي يتشكّل منها الجنين. أمّا مجموعة الخلايا الخارجية فتتحول إلى الخلايا التي تُغذي الجنين وتحميه.
يُنفذ إجراء زرع جنين واحد أو أكثر في الرحم في عيادة الطبيب. وغالبًا يحدث بعد يومين إلى ستة أيام من جمع البُوَيضات.
- قد يعطيك الطبيب مهدئًا خفيفًا لمساعدتكِ على الاسترخاء. وغالبًا يكون هذا الإجراء غير مؤلم، ولكن قد تشعرين بتقلصات خفيفة.
- يُدخَل أنبوب طويل ورفيع ومرن يُسمى أنبوب القسطرة في المهبل ويمر من خلال عنق الرحم وصولاً إلى الرحم.
- تُثبَّت محقنة تحتوي على جنين واحد أو أكثر في كمية صغيرة من السائل في نهاية أنبوب القسطرة.
- وباستخدام المحقنة، يوضع الجنين أو الأجنة في الرحم.
وإذا نجح الإجراء، فسيلتصق الجنين ببطانة الرحم بعد نحو ستة إلى عشرة أيام من سحب البُوَيضة.
بعد العملية
بعد نقل الجنين، يمكنكِ العودة إلى روتينك اليومي المعتاد. وقد يظل المِبيَضان متضخمين، لذا قد تسبب الأنشطة الشاقة أو ممارسة الجنس انزعاجًا. اسألي فريق الرعاية عن المدة التي يجب أن تبقي فيها بعيدة عن هذه الأنشطة.
تشمل الآثار الجانبية المعتادة ما يلي:
- إخراج كمية صغيرة من سائل شفاف أو دموي بعد الإجراء بمدة قصيرة. وذلك بسبب إجراء مسحة لعنق الرحم قبل نقل الجنين.
- إيلام الثدي عند اللمس بسبب ارتفاع مستويات الإستروجين.
- انتفاخ خفيف.
- تقلصات خفيفة.
- الإمساك.
اتصلي بفريق الرعاية إذا كنتِ تشعرين بألم متوسط أو شديد، أو كان لديكِ نزف حاد من المهبل بعد نقل الجنين. من المرجح أن تحتاجي إلى الخضوع لفحص للبحث عن مضاعفات مثل العدوى والتواء المِبيَض ومتلازمة فرط تحفيز المِبيَض.
النتائج
بعد 12 يومًا على الأقل من سحب البُوَيضات، يمكنك إجراء اختبار دم لمعرفة ما إذا كنتِ حاملاً.
- إذا كنتِ حاملاً، فعلى الأرجح ستُحالين إلى طبيب توليد أو أي اختصاصي آخر في الحمل للحصول على الرعاية السابقة للولادة.
- إذا لم تكوني حاملاً، فستتوقفين عن تناول البروجسترون، ومن المرجح أن تأتيكِ الدورة الشهرية في غضون أسبوع. اتصلي بفريق الرعاية إذا لم تأتِكِ الدورة الشهرية أو إذا حدث نزف غير عادي. إذا كنتِ ترغبين في تجربة دورة أخرى من الإخصاب المخبري، فقد يقترح فريق الرعاية خطوات يمكنك اتخاذها لتحسين فرص الحمل في المرة القادمة.
تعتمِد فُرَص ولادة طفل سليم بعد استخدام الإخصاب المخبري على عوامل مُختلفة، بما في ذلك:
- عمر الأم. كلما كنتِ أصغر سنًا، زاد احتمال الحمل وإنجاب طفل سليم باستخدام بُوَيضاتك أثناء الإخصاب المخبري. وغالبًا تُنصح النساء اللاتي يبلغن من العمر 40 عامًا أو أكثر بالتفكير في استخدام البُوَيضات المتبرع بها أثناء الإخصاب المخبري لزيادة فرص النجاح.
- حالة الجنين. يرتبط نقل الأجنة الأكثر نموًا بارتفاع معدلات الحمل مقارنةً بالأجنة الأقل نموًا. ولكن لا تنجو كل الأجنة أثناء عملية النمو. تحدثي إلى فريق الرعاية عن حالتك الخاصة.
- التاريخ التناسلي. النساء اللاتي سبق لهن الإنجاب تزداد لديهن احتمالات الحمل باستخدام الإخصاب المخبري مقارنةً بالنساء اللاتي لم ينجبن من قبل. وتنخفض معدلات النجاح بين النساء اللاتي جربن بالفعل الإخصاب المخبري عدة مرات ولكن لم يحملن.
- سبب العقم. يزيد وجود كمية متوسطة من البُوَيضات من فرص الحمل باستخدام الإخصاب المخبري. تقل فرص الحمل باستخدام الإخصاب المخبري لدى النساء المصابات بانتباذ بطانة الرحم مقارنةً بالنساء اللاتي لديهن عقم من دون سبب واضح.
- العوامل المتعلقة بنمط الحياة. يمكن أن يقلل التدخين فرص نجاح الإخصاب المخبري. فغالبًا يكون عدد البويضات التي تُسحب من النساء المدخنات أثناء الإخصاب المجهري أقل، وقد يتعرضن للإجهاض في كثير من الأحيان. ويمكن للسمنة أيضًا أن تقلل فرص الحمل والإنجاب. كما يمكن أن يكون لتعاطي الكحول والمخدرات والإفراط في تناول الكافيين وبعض الأدوية آثار ضارة.
تحدثي إلى فريق الرعاية عن أي عوامل تنطبق عليكِ وكيف يمكن أن تؤثر في فرص نجاح الحمل.
التجارب السريرية
استكشِف دراسات مايو كلينك حول الاختبارات والإجراءات المخصصة للوقاية من الحالات الصحية واكتشافها وعلاجها وإدارتها.
خبرة Mayo Clinic وقصص المرضى
يخبرنا مرضانا عن أن نوعية تفاعلاتهم واهتمامنا بالتفاصيل وكفاءة زياراتهم تعني الرعاية الصحية مثلما لم يختبروها من قبل. راجع قصص مرضى Mayo Clinic الراضين.

'What we were waiting for': Couple shares journey from infertility to joy
Jay, Charlotte, Thomas and Erin Barreto Erin Barreto, a pharmacist, reflects on years of infertility, resilience, healing and the joy of welcoming two children through IVF. "It was a long, uncertain road filled with setbacks around every corner. When you had those moments of hope, you had to hang on to them." Erin Barreto, Pharm.D., Ph.D., a Mayo Clinic pharmacist and now mom of two, spent nearly seven years navigating the complex path of infertility with the Reproductive…