概述
体外受精
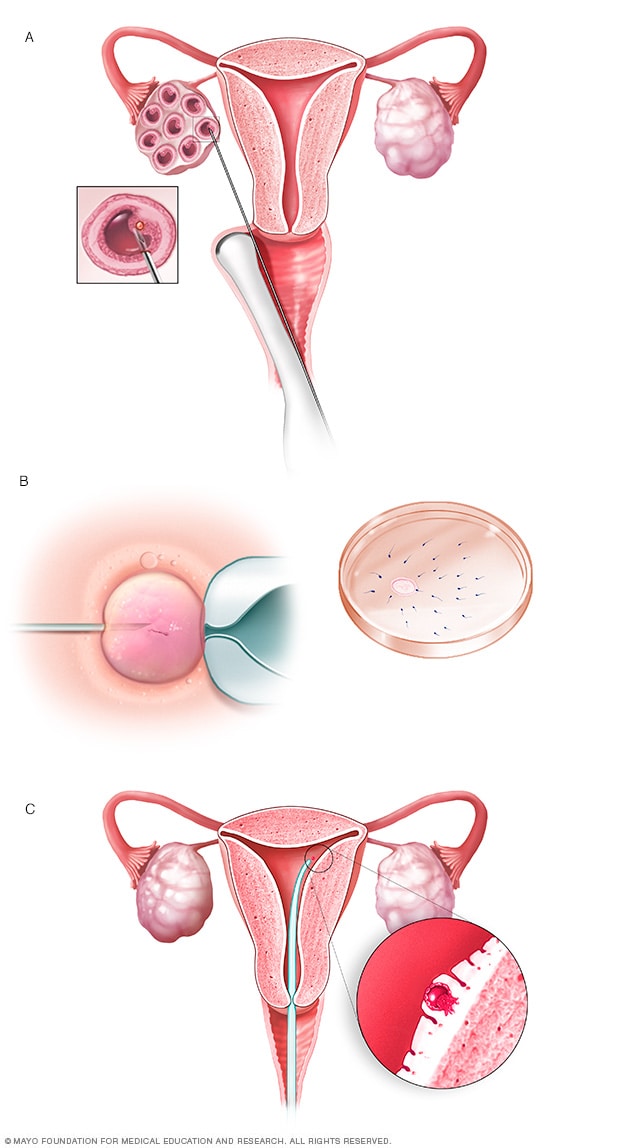
体外受精
体外受精时,从卵巢内的囊泡(卵泡)中取出卵子(A)。将单个精子注入卵子或将卵子与精子在培养皿中混合,从而使卵子受精(B)。然后将受精卵(胚胎)转移到子宫内(C)。
体外受精,也称为 IVF,是一系列复杂的程序,旨在实现怀孕。这是一种治疗不孕不育症的方法,接受治疗的大多数夫妇在尝试至少一年后都无法怀孕。IVF 还可以用于防止将遗传问题传递给后代。
在体外受精过程中,从卵巢收集成熟卵子,并在实验室中由精子受精。然后将一个或多个受精卵(称为胚胎)放入子宫中,婴儿将在这里进行发育。一轮 IVF 完整周期大约需要 2 到 3 周的时间。有时这些步骤被划分成不同的部分,那么这个过程可能就需要耗费更长的时间。
体外受精是最有效的生育治疗方法,涉及处理卵子或胚胎和精子。总之,这组治疗方法被称为辅助生殖技术。
IVF 可以通过夫妇自己的卵子和精子来完成。或者卵子,精子或胚胎也可以来自已知或未知的捐献者。在某些情况下可能会需要代孕妈妈—将胚胎植入其子宫的人—的帮助。
通过 IVF 获得健康宝宝机会的大小取决于许多因素,例如年龄和导致不孕不育症的原因。此外,IVF 涉及到一系列耗时、耗钱和具有侵入性的手术。如果在子宫内放置一个以上的胚胎,可以妊娠多个胎儿。这被称为多胎妊娠。
医疗护理团队可以帮助了解 IVF 如何运作以及它是否适合您的情况。
目的
体外受精是一种治疗不孕不育症或遗传问题的方法。在接受 IVF 治疗不孕不育症之前,您和您的伴侣可能有机会尝试涉及较少或不需要身体侵入性操作的其他治疗方案。例如,生育药物可以帮助卵巢产生更多的卵子。一种称为子宫内授精的方法可将精子在接近卵巢释放卵子(称为排卵)的时间里,将其直接放置在子宫中。
有时,对于年龄在 40 岁以上的不育症患者,IVF 将被作为主要治疗选择。如果有某些健康状况,也可以进行这种手术。例如,IVF 可作为选择方案,当您或您的伴侣患有以下疾病:
- 输卵管损伤或阻塞。卵子通过输卵管从卵巢移动到子宫。如果两个输卵管都被损坏或堵塞,那么卵子将很难受精,胚胎也将很难进入子宫。
- 排卵异常。如果排卵不发生或不经常发生,精子可以受精的卵子就会减少。
- 子宫内膜异位症。这种状况的患者在子宫之外部位长出类似于子宫内膜的组织。子宫内膜异位症通常影响卵巢、子宫和输卵管。
- 子宫肌瘤。肌瘤是子宫内的肿瘤,通常不为癌症。在三四十岁的人中常见。肌瘤会导致受精卵在附着子宫内膜时出现问题。
- 为防止怀孕的先前手术。一种名为输卵管结扎的手术涉及切除或堵塞输卵管,以实现永久避孕。如果在输卵管结扎后希望怀孕,IVF 可提供帮助。如果不想或不能进行手术来逆转输卵管结扎,可以考虑选择这一方案。
- 精子问题。精子数量少或在运动、大小或形状上发生异常变化会让精子难以使卵子受精。如果医学检查发现精子存在问题,可能需要向不孕不育症专家咨询是否可通过治疗解决或还存在其他健康问题。
- 不明原因不孕不育症。这是说不孕不育症的原因不明。
- 遗传病。如果您或您的伴侣有将遗传病遗传给儿童的风险,医疗护理团队可能会建议进行涉及 IVF 的手术。这被称为植入前基因检测。收集卵子并受精后,将检查它们是否存在某些遗传问题。尽管如此,并不是所有遗传性疾病都能被发现。不存在遗传问题的胚胎可以植入子宫。
-
需要治疗癌症或其他健康状况,但希望保留生育能力。放疗或化疗等癌症治疗会损害生育能力。如果即将开始癌症治疗,IVF 可能是在将来使您仍然能够生育的一种方式。可以从卵巢中采集并冷冻卵子,以备日后使用。也可以给卵子授精,作为胚胎冷冻以备将来使用。
子宫缺乏正常功能或怀孕会对健康造成严重风险的人群可能会选择 IVF,由他人代为怀孕。后者被称为代孕者。在这种情况下,用精子对卵子授精,但产生的胚胎将被放置在代孕者的子宫中。
风险
体外受精(IVF)增加了某些健康问题的发生概率。按照短期到长期排列,此类风险包括:
如何进行准备
首先,您需要找到具有良好声誉的生育能力专科门诊。如果您住在美国,可以参考美国疾病控制与预防中心和辅助生殖技术协会提供的在线信息,了解各专科门诊的妊娠和活产率。
生育能力专科门诊的成功率取决于多种因素。这些因素涉及受治者的年龄、健康状况以及专科门诊的治疗方法。在与专科门诊代表沟通时,还需询问各项治疗措施费用的详细信息。
在使用您自己的卵子和精子开始一轮 IVF 之前,您与伴侣可能需接受一系列筛检。其中包括:
- 卵巢储备检测。该检测涉及血液检测,以明确体内可用的卵子数量,也称为卵子供应量。血液检测结果通常与卵巢超声检查结合解读,可能有助于预测卵巢对生育能力药物的反应。
- 精液分析。精液指含有精子的液体。精液分析可以检查精子数量、形态和活跃度。该检测可能属于生育能力初始评估范围。或者也可以在 IVF 治疗周期开始前不久进行。
- 传染病筛查。您和伴侣均将进行 HIV 等疾病筛查。
- 模拟胚胎移植。该测试并未将真正的胚胎植入子宫。进行测试可能旨在确定子宫的深度。在植入一颗或多颗真正的胚胎时,还可以帮助确定最适合您的技术。
- 子宫检查。在您开始 IVF 之前,需要对子宫内膜进行检查,可能涉及宫腔声学造影检查。使用一根细塑料导管,将液体经宫颈引入子宫。液体有助于获取更清晰的子宫内膜超声影像。子宫检查也可能包括宫腔镜检查。医生把一个发光式细软透镜经由阴道和宫颈送入子宫,观察内部情况。
在您开始一轮 IVF 之前,请考虑以下关键问题:
-
将要移植多少个胚胎?置入子宫的胚胎数量往往与年龄和采集的卵子数有关。由于年纪较大者的受精卵在子宫内膜上的附着率偏低,因此往往需要移植较多胚胎。但如果使用年轻捐献者的卵子、已通过遗传学检测的胚胎或有其他特定情况,则未必如此。
大多数医疗护理专业人员遵循具体指导原则,以避免多胎妊娠(三胞胎或多胞胎)。在某些国家,法规会对移植胚胎的数量有所限制。在移植手术前,务必与您的医护团队确定向子宫移植胚胎的数量。
-
如何处理多余的胚胎?多余胚胎可以冷冻保存,以供多年后使用。并非所有胚胎都能经受住冷冻与复苏的过程,但大多数可以。
利用冷冻胚胎可以减少未来 IVF 过程的成本,并能减少侵入性。您或许可以将未使用的冷冻胚胎捐献给其他家庭或科研机构。您也可以选择丢弃未使用的胚胎。在制备多余的胚胎前,请确保对后续处理作出决策不会给您造成困扰。
- 如何处理多胎妊娠?如果您的子宫内移植了多个胚胎,IVF 就可能会导致多胎妊娠。这会增加您和宝宝们的健康风险。在某些情况下,医生可以施行减胎术来帮助产妇生产少数婴儿,从而减低安全风险。减胎术是一项具有伦理、情感和心理风险的重大决策。
- 是否曾考虑过使用捐献卵子、精子、胚胎或寻找代孕妈妈的相关风险?接受过培训的专业咨询师可以帮助您理解关于捐献者法定权益等相关法律问题。为确保您和伴侣成为子宫内胚胎的合法父母,您可能还需要律师的协助以提交相关法律文件。
可能出现的情况
在准备完成之后,一轮 IVF 可能需要大约 2 到 3 周的时间。可能需要进行多轮体外受精尝试。每一轮的步骤如下:
让卵子成熟的治疗方法
正常情况下子宫每个月只会产生单个卵子。
在 IVF 周期之初,会先使用实验室配制的激素,促使卵巢产生多个卵子。之所以需要多个卵子,是因为部分卵子无法受精或在与精子结合后无法正常发育。
可能使用特定药物以:
- 刺激卵巢。可能给您注射多剂激素,帮助同时发育多个卵子。注射激素可能含有促卵泡激素(FSH)、黄体生成素(LH)或两者兼有。
- 促进卵子成熟。人绒毛膜促性腺激素(HCG)或其他药物可以促进卵子成熟,为从卵巢囊状物(即卵泡)中释放做好准备。
- 延迟排卵。此类药物可以防止身体过早排出正在发育中的卵子。
- 让子宫内膜做好准备。您可能会在取卵当日开始服用激素孕酮补充剂,或者可能在胚胎移植至子宫时服用此类补充剂。补充剂能提高受精卵在子宫内膜着床的几率。
医生会决定使用哪种药物以及使用时间。
在大多数情况下,您需要先进行 1 到 2 周的卵巢刺激,然后才能进行取卵手术收集卵子。若要知晓卵子的成熟时间,您可能需要进行:
- 阴道超声检查,对卵巢进行影像检查,以追踪发育中的卵泡。卵泡是卵巢内充满液体的囊状物,卵子在其中发育成熟。
- 血液检测,检查您对卵巢刺激药物的反应。雌激素水平通常伴随卵泡的发育而上升。直到排卵前,孕酮水平仍然很低。
有时,IVF 周期需要在取卵前终止。终止原因包括:
- 卵泡发育不足。
- 排卵过早。
- 卵泡发育过多,增加了卵巢过度刺激综合征的风险。
- 发生其他医疗问题。
如果取消周期,医护团队可能会建议你更换药物或服用量(剂量)。这样可能会有助于在未来的 IVF 周期中产生更好的反应。或者可能会建议您寻找一位卵子捐献者。
取卵
从一个或两个卵巢中提取卵子的手术。手术将在医生诊所或门诊完成。手术时间为末次注射生育药物的 34 至 36 小时后和排卵前。
- 取卵前,医生会给您镇静药,帮助您放松和远离疼痛。
- 将超声设备插入阴道,找到卵泡。卵泡是卵巢内含有卵子的囊状物。随后,在超声引导下,经阴道将细针插入卵泡,提取卵子。此过程称为经阴道超声抽吸。
- 如果无法经由阴道进入您的卵巢,可能在腹部区域使用超声,经腹部引导针进入卵巢。
- 通过与抽吸器械相连的针头,从卵泡中抽取卵子。大概 20 分钟即可完成多次取卵。
- 术后,您可能会存在痉挛、闷胀感或压迫感。
- 成熟的卵子会置于有助于其发育的培养液中。健康和成熟的卵子会和精子结合,以试图形成胚胎。但并非所有卵子都能与精子成功结合。
取精
如果使用伴侣的精子,那么在取卵当天早上,需要在医生办公室或诊所采集精液样本。或者可以提前收集精子并冷冻。
大多数情况下,精液样本通过自慰采集。如果不能射精或精液中没有精子,也可以使用其他方法。例如,一种名为睾丸抽吸的手术使用针头或手术直接从睾丸中收集精子。也可以使用捐献者的精子。在实验室中,将精子从精液中分离出来。
受精
用精子使卵子受精,可以通过以下两种常见的方法实现:
- 常规人工授精。健康的精子和成熟的卵子被混合在一个被称为孵化器的受控环境中。
- 卵质内单精子注射(ICSI)。单独的健康精子被直接注射到每个成熟的卵子中。通常在精液质量或数量有问题时使用 ICSI。或者如果在先前的体外受精(IVF)周期中受精尝试没有成功,也可以使用这种方法。
在某些情况下,在将胚胎放入子宫之前可能建议进行其他手术。其中包括:
-
辅助孵化。受精后大约 5 到 6 天,胚胎从围绕它的薄层(称为膜)中“孵化”出来。这样胚胎就可以附着在子宫内膜上。
对于年龄较大而想怀孕者,或是以往 IVF 尝试都没有成功者,可能建议使用一种名为辅助孵化的技术。进行这个手术意味着,在胚胎被放入子宫之前,会在胚胎膜上开一个洞。这有助于胚胎孵化并附着在子宫内膜上。辅助孵化对经过冷冻的卵子或胚胎也很有用,因为冷冻可以使膜硬化。
-
植入前基因检测。胚胎可以在培养箱中发育,直到可以取出少量样本的阶段。对样本进行检测,以确定是否存在某些遗传疾病或是否含有正确数量的染色体,也就是 DNA 中的线状结构。每个细胞通常有 46 条染色体。没有受累基因或受累染色体的胚胎可以转移到子宫。
植入前基因检测可以降低父母遗传疾病的几率。但不能完全消除相关风险。在怀孕期间仍建议进行产前检测。
胚胎移植
取卵技术
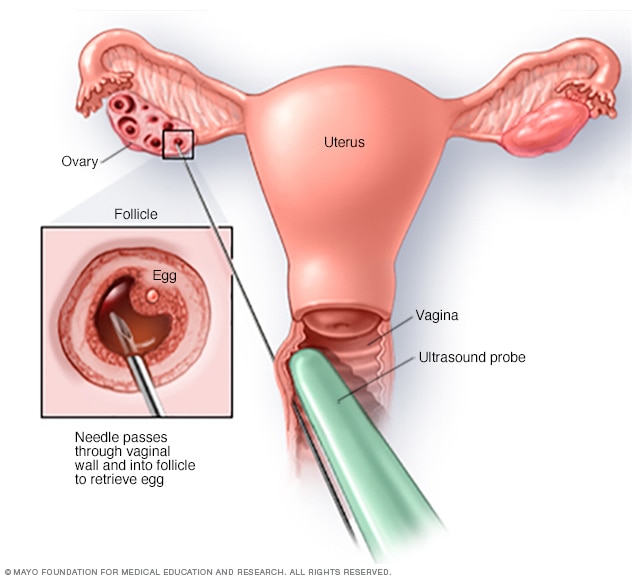
取卵技术
一般采用经阴道超声穿刺法取卵。手术时,先将超声探头插入阴道确定卵泡位置,然后引导针经阴道进入卵泡,通过与针相连的抽吸装置从卵泡中吸出卵子。
ICSI
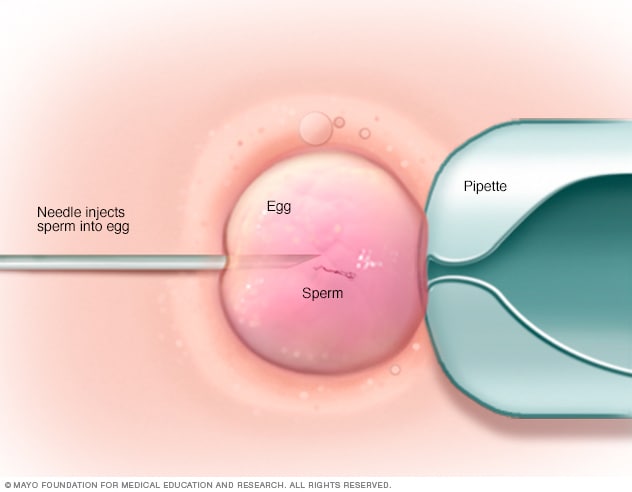
ICSI
卵质内单精子注射(ICSI)是指将单独的健康精子直接注射到每个成熟卵子中。ICSI 通常用于精液质量或数量有问题,或之前体外受精周期的受精尝试失败的情况。
囊胚
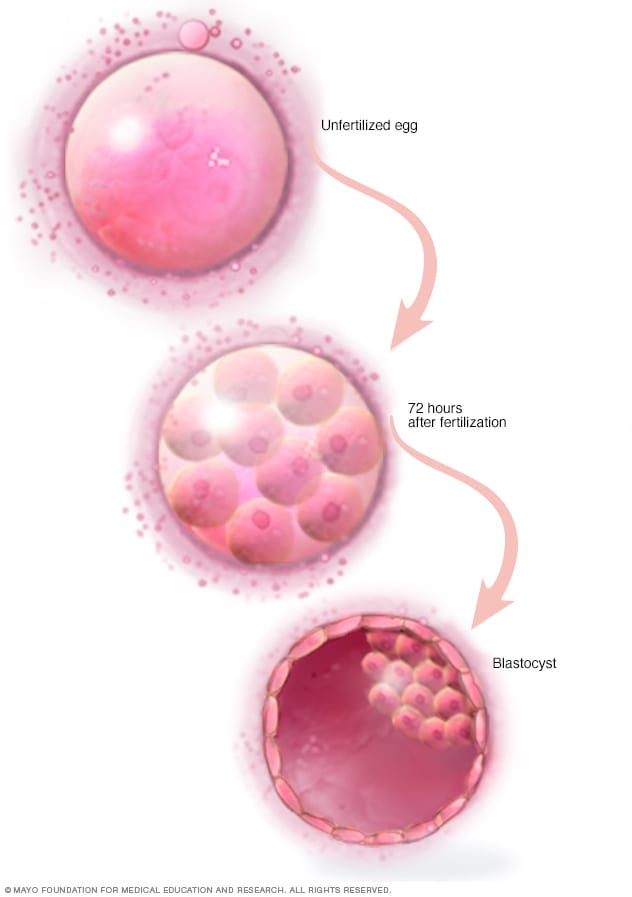
囊胚
受精后三天,健康胚胎将含有大约 6 到 10 个细胞。到第五天或第六天,受精卵成为胚泡 — 一个快速分裂的细胞球体。内部细胞群将成为胚胎,而外部细胞群将为其提供养分和保护。
在医生诊所或门诊进行手术,把一颗或多颗胚胎植入子宫。一般在取卵后的 2 至 6 日内进行。
- 为了帮助您放松,可能会给您轻度镇定剂。手术通常不会引起疼痛,但您可能出现轻微的痉挛。
- 在阴道内置入一根细长的柔软导管,经宫颈进入子宫。
- 导管末端连接着装有一颗或多颗胚胎的注射器。
- 使用注射器将一颗或多颗胚胎放入子宫。
如果顺利,胚胎大约会在取卵后的 6 至 10 天内附着于子宫内膜。
术后
胚胎移植后,您可恢复日常生活。由于卵巢还处于肿胀状态,激烈运动或性生活可能会令您感到不适。请向医护团队咨询应当避免此类活动的时间长短。
常规副作用包括:
- 术后排出少量的清亮或带血液体。这是由于在胚胎移植前擦拭宫颈所致。
- 雌激素水平升高导致的乳房压痛。
- 轻度腹胀。
- 轻度痉挛。
- 便秘。
如果您在胚胎移植后出现中等到严重程度的疼痛或阴道大量出血,请联系您的医护团队。您可能需要进行检查,以查明是否存在感染、卵巢扭转或卵巢过度刺激综合征等并发症。
结果
在取卵至少 12 天后,您需要进行血液检测以确认是否怀孕。
- 如果您已怀孕,您可能会转诊至产科医生或妊娠专科医生处,获得产前护理。
,
- 如果您未怀孕,则您会停止服用孕酮,预计在一周内恢复月经。如果没有恢复月经或出现异常流血情况,请联系您的医护团队。如果您打算再试一轮 IVF,医护团队可能给您一些建议,以提高下次的怀孕几率。
借助 IVF 成功生育健康婴儿的概率受以下多种因素影响:
- 产妇年龄。您越年轻,使用自己的卵子通过 IVF 受孕生产健康婴儿的概率就越大。40 岁以上者往往被建议使用捐献卵子进行 IVF,以增加成功受孕几率。
- 胚胎状态。相较于发育程度较低的胚胎,移植发育程度更高的胚胎会带来更高的妊娠几率。并非所有胚胎都能成功发育。与医护团队讨论您的特殊情况。
- 生育史。相对于无生育经历者,曾有过生育经验者更容易通过 IVF 受孕。如果已经多次尝试 IVF 却一直未能受孕,成功率则相对较低。
- 不孕不育症病因。卵子供应正常,会提高您通过 IVF 成功受孕的几率。严重子宫内膜异位症患者进行 IVF 后的受孕率低于患有不明病因的不孕不育症者。
- 生活方式因素。抽烟会降低 IVF 的成功率。吸烟者进行 IVF 时的取卵数量往往较少,并且流产频率更高。此外,肥胖症也会降低怀孕和生产几率。使用酒精、药物、过量咖啡因和特定药物也会造成损害。
与医护团队沟通符合您情况的因素,了解这些因素如何影响成功妊娠的几率。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
在妙佑医疗国际的体验与患者故事
患者告诉我们,互动质量、关注细节以及就医效率都是他们从未经历过的医疗体验。查看妙佑医疗国际满意患者的故事。

'What we were waiting for': Couple shares journey from infertility to joy
Jay, Charlotte, Thomas and Erin Barreto Erin Barreto, a pharmacist, reflects on years of infertility, resilience, healing and the joy of welcoming two children through IVF. "It was a long, uncertain road filled with setbacks around every corner. When you had those moments of hope, you had to hang on to them." Erin Barreto, Pharm.D., Ph.D., a Mayo Clinic pharmacist and now mom of two, spent nearly seven years navigating the complex path of infertility with the Reproductive…
Dec. 13, 2023