نظرة عامة
الانصمام الرئوي
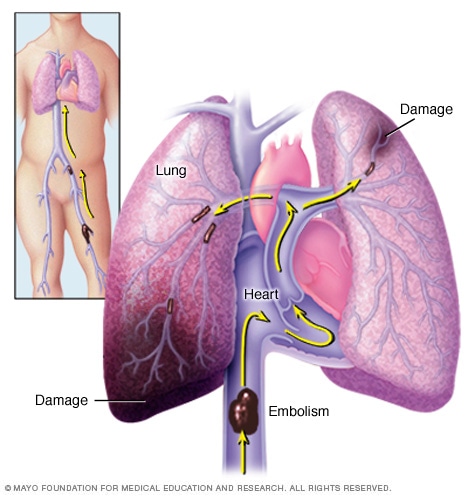
الانصمام الرئوي
يحدث الانصمام الرئوي عندما تستقر جلطة دموية في أحد شرايين الرئة، ما يمنع تدفق الدم إلى جزء من الرئة. وغالبًا ما تبدأ الجلطات الدموية في الساقين وتنتقل إلى الأعلى عبر الجانب الأيمن من القلب وصولاً إلى الرئتين. وهذا ما يُسمى التخثر الوريدي العميق.
الانصمام الرئوي هو جلطة دموية تمنع الدم من التدفق إلى أحد شرايين الرئة وتوقف تدفقه إليه. ويبدأ تكوّن الجلطة الدموية في أحد الأوردة العميقة في الساق في أغلب الحالات، ثم تنتقل وصولاً إلى الرئة. وفي حالات نادرة، تتكون الجلطة في أحد الأوردة في جزء آخر من الجسم. وعند تكوُّن جلطة دموية في واحد أو أكثر من الأوردة العميقة في الجسم، يُطلق عليها التخثر الوريدي العميق.
نظرًا لأن وجود جلطة واحدة أو أكثر يعوق تدفق الدم إلى الرئتين، قد يكون الانصمام الرئوي خطرًا على الحياة. ومع ذلك، يمكن للعلاج السريع أن يقلل إلى حد بعيد من خطر الوفاة. يساعد اتخاذ التدابير اللازمة للوقاية من تكوّن الجلطات الدموية في ساقيك على حمايتك من الإصابة بالانصمام الرئوي.
المنتجات والخدمات
الأعراض
قد تتفاوت أعراض الانصمام الرئوي تفاوُتًا كبيرًا بناءً على القدر المصاب من الرئة وحجم الجلطات وما إذا كان لديك مرض رئوي أو قلبي كامن أم لا.
وتشمل الأعراض الشائعة:
- ضيق النفَس. عادةً ما يظهر هذا العرَض فجأة. تحدث مشكلة التنفس حتى أثناء الراحة، وتتفاقم مع النشاط البدني.
- ألم الصدر. قد تشعر وكأنك مصاب بنوبة قلبية. عادةً ما يكون الألم حادًا وتشعر به عند التنفس بعمق. ويمكن أن يمنعك هذا الألم عادةً من القدرة على أخذ نفس عميق. وقد تشعر به كذلك عند السعال أو الانحناء.
- الإغماء. قد تفقد الوعي إذا انخفضت سرعة القلب أو هبط ضغط الدم فجأة. ويسمى هذا بالغشي.
تشمل الأعراض التي قد تظهر في حال الانصمام الرئوي:
- سعال قد يصحبه مخاط دموي أو محتوٍ على بقع دموية
- سرعة ضربات القلب أو عدم انتظامها
- الدوار أو الدوخة
- فرط التعرق
- الحُمى
- ألم الساقين أو تورًّمهما أو الألم والتورُّم معًا، عادةً في الجزء الخلفي من أسفل الساق
- رطوبة الجلد أو شحوب لونه، ويسمى الزرقة
متى يجب زيارة الطبيب
قد يكون الانصمام الرئوي مهددًا للحياة. اطلب العناية الطبية العاجلة إذا كنت تشعر بضيق نفَس غير مبرر أو ألم في الصدر أو إغماء.
الأسباب
يحدث الانصمام الرئوي عندما تعلق كتلة، تكون غالبًا جلطة دموية، في أحد الشرايين في الرئتين، وتؤدي إلى إعاقة تدفق الدم. وغالبًا ما تأتي الجلطات الدموية من الأوردة العميقة في ساقيك، وهي حالة مرضية تُعرف باسم التخثر الوريدي العميق.
في الكثير من الحالات، تتسبب عدة جلطات دموية في الإصابة بتلك الحالة. ولا تتمكن أجزاء الرئة المتصلة بكل شريان مسدود من الحصول على الدم وقد يؤدي ذلك إلى موتها. ويُعرف ذلك بالاحتشاء الرئوي. وتؤدي تلك الحالة إلى صعوبة قيام الرئتين بإمداد باقي الجسم بالأكسجين.
في بعض الأحيان، تحدث الانسدادات في الأوعية الدموية بسبب مواد أخرى غير الجلطات الدموية، مثل:
- دهون من داخل عظمة طويلة مكسورة
- جزء من ورم
- فقاعات هوائية
عوامل الخطر
تجلط دموي في وريد الساق
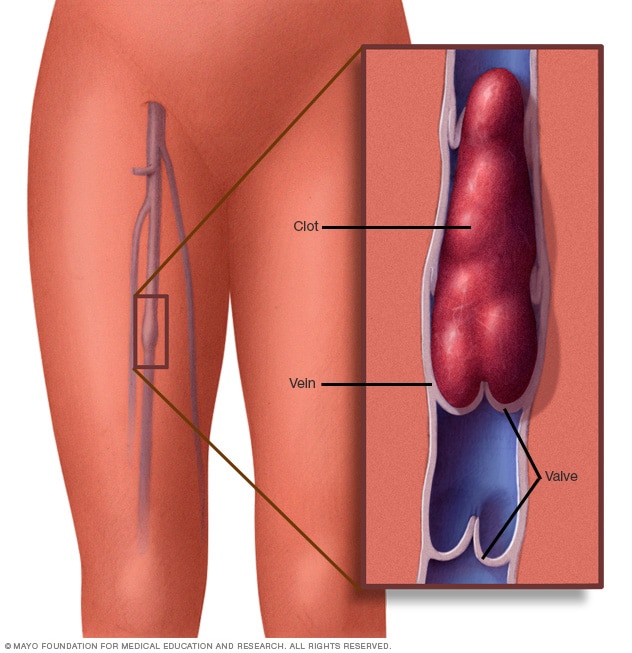
تجلط دموي في وريد الساق
قد تُسبب الجلطة الدموية في وريد الساق تورمًا، وألمًا، وحرارةً وإيلامًا في المنطقة المُصابة.
يمكن أن يتعرض أي شخص للإصابة بالجلطات الدموية التي تؤدي إلى حدوث انصمام رئوي، ولكن توجد بعض العوامل التي تزيد من خطر الإصابة.
تاريخ الإصابة بالجلطات الدموية
تزداد مخاطر إصابتك إذا أُصبت أنت أو أي شخص من أقاربك بالولادة، مثل أحد والديك أو أشقائك، بالجلطات الدموية الوريدية أو الانصمام الرئوي في الماضي.
الحالات الطبية والعلاجات
تعرِّضك بعض الحالات والعلاجات الطبية للخطر، مثل ما يلي:
- أمراض القلب: تزيد أمراض القلب والأوعية الدموية وخصوصًا فشل القلب من احتمال تكوين الجلطات.
- السرطان: يمكن أن تزيد أنواع معينة من السرطان، وخصوصًا سرطان الدماغ والمِبيَض والبنكرياس والقولون والمعدة والرئة والكلى والأورام السرطانية التي قد انتشرت، من خطر الإصابة بالجلطات الدموية. ويزيد العلاج الكيميائي من خطر الإصابة بها بدرجة أكبر. كما أن النساء اللاتي لديهن تاريخ شخصي أو عائلي للإصابة بسرطان الثدي ويتناولن دواء التاموكسيفين أو الرالوكسيفين (Evista) هن أكثر عُرْضَةً لخطر الإصابة بالجلطات الدموية.
- الجراحة: تعتبر العمليات الجراحية أحد الأسباب الرئيسية للجلطات الدموية. ولهذا السبب، قد يُعطى المريض أدوية مضادة للتجلط قبل إجراء عملية جراحية كبيرة وبعدها، مثل عملية تغيير المفاصل.
- الاضطرابات التي تؤثِّر في التجلُّط: تؤثِّر بعض الاضطرابات الوراثية في الدم وتجعله أكثر عُرضةً للتجلُّط. يمكن أن تزيد الاضطرابات الصحية الأخرى، مثل أمراض الكلى، من خطر الإصابة بالجلطات الدموية.
- مرض فيروس كورونا 2019 (كوفيد 19): يزداد خطر إصابة الأشخاص الذين تظهر عليهم أعراض شديدة من فيروس كوفيد 19 بالانصمام الرئوي.
فترات الخمول الطويلة
تتكون الجلطات الدموية على الأرجح خلال فترات الخمول الأطول من المعتاد، مثل:
- الراحة في الفراش. يجعلك البقاء في الفراش لفترة طويلة، بعد الجراحة أو الإصابة بنوبة قلبية أو كسر الساق أو إصابة جسدية أو أي مرض خطير، أكثر عرضةً للجلطات الدموية. فعندما تظل ساقاك ممددتين بوضعية مسطحة لفترات طويلة، يتباطأ تدفق الدم عبر الأوردة، ويمكن أن يتجمع الدم في ساقيك. ويسبب هذا أحيانًا جلطات دموية.
- الرحلات الطويلة. يؤدي الجلوس في الأماكن الضيقة خلال رحلات الطيران أو السيارة الطويلة إلى بطء تدفق الدم في الساقين؛ ما يزيد احتمال تكوّن الجلطات الدموية.
عوامل الخطر الأخرى
- التدخين. لأسباب غير مفهومة جيدًا، يؤدي تعاطي التبغ إلى زيادة مخاطر الإصابة بالجلطات الدموية لدى بعض الأشخاص، وخصوصًا هؤلاء الذين لديهم عوامل خطر أخرى.
- الوزن الزائد. يزيد الوزن المفرط من خطر الإصابة بالجلطات الدموية — وخصوصًا لدى الأشخاص الذين توجد لديهم عوامل خطر أخرى.
- الإستروجين المكمِّل. يمكن أن يزيد الإستروجين الموجود في حبوب تنظيم النسل والعلاج ببدائل الهرمونات من عوامل التجلط في الدم، وخصوصًا لدى المدخنين أو أصحاب الوزن الزائد.
- الحمل. يمكن أن يؤدي وزن الجنين الذي يضغط على الأوردة الموجودة في الحوض إلى إبطاء عودة الدم من الساقين. من المرجح أن تتكون الجلطات عندما يصبح الدم بطيئًا أو متجمعًا.
المضاعفات
قد يشكل الانصمام الرئوي خطرًا على الحياة. ولا ينجو قُرابة ثلث المصابين بالانصمام الرئوي، في حال عدم التشخيص الصحيح وتلقي العلاج. ولكن عند تشخيص الحالات المرَضية وعلاجها سريعًا، تنخفض هذا الإحصائيات انخفاضًا كبيرًا.
قد يؤدي الانصمام الرئوي أيضًا إلى الإصابة بفرط ضغط الدم الرئوي، وهو حالة مرَضية يرتفع فيها ضغط الدم ارتفاعًا كبيرًا داخل الرئتين والجانب الأيمن من القلب. عند وجود انسدادات في الشرايين داخل رئتيك، يضطر القلب عندئذ إلى بذل مجهود أكبر لضخ الدم عبر تلك الأوعية الدموية. ويؤدي هذا إلى زيادة ضغط الدم، وإضعاف عضلة القلب في النهاية.
في حالات نادرة، تتبقى جلطات صغيرة في الرئتين، يُطلق عليها اسم الصمّات، وتظهر تندُّبات في الشرايين الرئوية بمرور الوقت. ويعوق ذلك تدفق الدم وينتج عنه فرط ضغط الدم الرئوي المزمن.
الوقاية
سيساعدك تجنب تكوّن الجلطات الدموية في الأوردة العميقة بساقيك على الوقاية من الانصمام الرئوي. لهذا السبب، تكون معظم المستشفيات صارمة جدًا في اتخاذ الإجراءات الوقائية من الجلطات الدموية التي تشمل ما يلي:
- تناول مضادات تخثر الدم. تُعطى هذه الأدوية غالبًا للمرضى المعرضين لخطر الإصابة بالجلطات الدموية قبل الجراحات وبعدها. وتُعطى كذلك للمرضى الذين دخلوا المستشفى بحالات صحية معينة مثل النوبات القلبية أو السكتات الدماغية أو مضاعفات السرطان.
- استخدام الجوارب الضاغطة. تضغط الجوارب الضاغطة على الساقين بشكل مستمر لمساعدة الأوردة وعضلات الساق على تحريك الدم بشكل أكثر فعالية. وهي طريقة آمنة وبسيطة وغير مكلفة لتجنب تجمّع الدم في الساقين أثناء الجراحة وبعدها.
- رفع السيقان. يمكن أن يكون رفع ساقيك كلما أمكن وطوال الليل فعالاً. يمكنك رفع الجزء السفلي من فراشك لـ 4 أو 6 بوصات (10 إلى 15 سم) باستخدام أجسام صلبة أو ببعض الكتب.
- الأنشطة البدنية. يساعد التحرك في أسرع وقت ممكن بعد العملية على الوقاية من الانصمام الرئوي ويسرِّع عملية التعافي بشكل عام. هذا أحد الأسباب التي تجعل ممرضتك تحثُّك على النهوض، بدءًا من اليوم الذي أجريت فيه الجراحة، والمشي بالرغم من الألم الذي ستشعر به في مكان جرح العملية.
- الضغط الهوائي. يستخدم هذا العلاج أكمامًا تصل إلى الفخذ أو ربلة الساق تمتلئ بالهواء ثم تفرغ منه كل عدة دقائق تلقائيًا. وهذا يدلك الأوردة الموجودة في ساقيك ويضغطها ويحسن تدفق الدم فيها.
الوقائية أثناء السفر
ينخفض خطر التعرض للإصابة بالجلطات الدموية كلما قصرت مسافة السفر، ولكن يزداد مع السفر لمسافات طويلة. وإذا كنت معرضًا لعوامل خطر الإصابة بالجلطات الدموية، فاستشر الطبيب إذا كانت لديك مخاوف من السفر.
قد يقترح الطبيب ما يأتي للمساعدة على الوقاية من الإصابة بالجلطات الدموية أثناء السفر:
- اشرب الكثير من السوائل. الماء من أفضل السوائل للوقاية من الجفاف، ويساهم في تكوين الجلطات الدموية. الامتناع عن المشروبات الكحولية، التي تساهم في فقدان السوائل.
- خذ فترة استراحة من الجلوس. تحرّك حول مقصورة الطائرة لمدة ساعة واحدة أو نحو ذلك. وإذا كنت تقود السيارة، فتوقف كثيرًا مع السير حولها عدة مرات. ومارس تمرين الثني العميق للركبة قليلاً.
- تحرك في مقعدك. انحنِ وحرك كاحليك بحركات دائرية وحرك أصابع قدميك لأعلى ولأسفل كل 15 إلى 30 دقيقة.
- ارتدِ جوارب داعمة. قد ينصحك الطبيب بارتداء الجوارب الداعمة للمساعدة على تنشيط الدورة الدموية وحركة السوائل في ساقيك. وتتوفر الجوارب الضاغطة بألوان وأنسجة جذابة. وتتوفر معدات تُدعى مُعينات ارتداء الجوارب للمساعدة على ارتدائها.