نظرة عامة
داء الورم الشِفاني المرتبط بالورام الليفي العصبي من النوع الثاني حالةٌ وراثية نادرة. وهو يُسبب نموَ الأورام على أعصاب التوازن والسمع، غالبًا في كلتا الأذنين، ما قد يؤدي إلى فقدان السمع. قد يكون التغيّر الجيني المسبب للأورام موروثًا من أحد الوالدين. أو قد يحدث التغيّر الجيني من دون سبب. هذا يعني أنه يحدث للمرة الأولى ولا يكون متوارثًا من أحد الوالدين.
كانت هذه الحالة تُسمى سابقًا الورام الليفي العصبي من النوع الثاني. لم تتغيّر الحالة نفسها — وإنما الاسم فقط. وهي تُسبب نموَ الأورام على أعصاب التوازن والسمع في كلتا الأذنين. تُعرف هذه الأورام باسم الأورام الشِفانية الدهليزية. وليست سرطانية. قد تؤدي الأورام إلى فقدان السمع أو حدوث مشكلات في التوازن. قد يُصاب مرضى الورام الليفي العصبي من النوع الثاني أيضًا بأورام غير سرطانية أخرى في الدماغ أو العمود الفقري أو الأعصاب. هذه الأورام يمكن أن تشمل الأورامَ السحائية أو أورامًا شِفانية أخرى أو أورامًا بطانية عصبية في الحبل النخاعي.
داء الورم الشِفاني المرتبط بالورام الليفي العصبي من النوع الثاني هو نوعٌ من داء الورم الشِفاني، وهو مجموعة من الحالات التي يمكن أن تتكون فيها الأورام الشِفانية في أجزاء مختلفة من الجسم. الأورام الشِفانية أورامٌ غير سرطانية تنشأ في الخلايا التي تحيط بالأعصاب.
لا يُصنف الورام الليفي العصبي من النوع الثاني على أنه سرطان. لكن هذه الأورام قد تُسبب مشكلات من خلال الضغط على الأعصاب المجاورة أو جذع الدماغ. لهذا السبب، تكتسب الفحوصات المُنتظَمة للسمع والتصوير أهمية بالغة. قد يشمل العلاج العلاجَ الإشعاعي أو الجراحة أو الأدوية الاستهدافية مثل بيفاسيزوماب.
الورام الليفي العصبي من النوع الثاني نادر الحدوث. يصيب حوالي شخص واحد من بين كل 60 ألف شخص. لا يوجد لدى الكثيرين سيرة مرَضية عائلية للإصابة بالورام الليفي العصبي من النوع الثاني. يُصاب البعض بالورام الليفي العصبي من النوع الثاني الفسيفسائي، ما يعني أن بعض الخلايا فقط تحمل التغيّر الجيني. قد يؤدي ذلك إلى ظهور أعراض أقل حدة أو أعراض تبدأ في مرحلة متأخرة من العمر.
يختلف داء الورم الشِفاني المرتبط بالورام الليفي العصبي من النوع الثاني عن الورام الليفي العصبي من النوع الأول. يبدأ الورام الليفي العصبي من النوع الأول غالبًا بتغيّرات جلدية مثل بقع القهوة بالحليب والنمش، وقد يشمل الأورام الليفية العصبية وصعوبات التعلم والأورام الدِبقية في المسار البصري. يُسبب الورام الليفي العصبي من النوع الثاني نمو الأورام على أعصاب التوازن والسمع، ما قد يؤدي إلى فقدان السمع وطنين الأذن ومشكلات في التوازن، إلى جانب أورام أخرى في الدماغ أو العمود الفقري. عادةً تكون التغيّرات الجلدية المصاحبة للورام الليفي العصبي من النوع الثاني خفيفة.
لا يمكن وصف أي من نوعي الورام الليفي العصبي بأنه أسوأ من الآخر. تتفاوت التأثيرات من شخص لآخر بناءً على الأورام الموجودة وسرعة نموها والأعراض التي تظهر. مع المراقبة الدقيقة والعلاج في الوقت المناسب وتقديم الدعم اللازم للسمع والتوازن، يعيش الكثير من المصابين بالورام الليفي العصبي من النوع الثاني حياة طبيعية تمامًا.
الأعراض
يُسبب داء الورم الشِفاني المرتبط بالورام الليفي العصبي من النوع الثاني أعراضًا تَنتج عادةً عن أورام بطيئة النمو في كلتا الأذنين. تُعرف هذه الأورام باسم الأورام الشِفانية الدهليزية. تُسمى أيضًا أورام العصب السمعي. تكون هذه الأورام حميدة، ما يعني أنها ليست سرطانًا.
وتنمو الأورام على العصب الذي ينقل إشارات السمع والتوازن من الأذن الداخلية إلى الدماغ. لهذا السبب، يكون فقدان السمع في إحدى الأذنين أو كلتيهما أحد المؤشرات الأولى للإصابة بالورام الليفي العصبي من النوع الثاني. يكون طنين الأذن ومشكلات التوازن أيضًا من الأعراض المبكرة الشائعة.
في حين يصيب الورام الليفي العصبي من النوع الثاني غالبًا الأعصاب التي تتحكم في السمع والتوازن، فإن الأورام الموجودة في أجزاء أخرى من الدماغ قد تؤثر أحيانًا على المناطق المجاورة التي تساعد في التنسيق الحركي أو الحركة. مع ذلك، لا يؤثر الورام الليفي العصبي من النوع الثاني عادةً بشكل مباشر على التفكير أو الذاكرة أو منطقة تحت المهاد، التي تتحكم في الهرمونات ووظائف الجسم.
تبدأ الأعراض غالبًا في أواخر سن المراهقة أو أوائل سن الرشد، وذلك عندما تبدأ الأورام في إحداث تغييرات في السمع أو التوازن أو الرؤية.
تعتمد أعراض الورام الليفي العصبي من النوع الثاني على مكان نمو الأورام. تشمل أعراضه الشائعة ما يلي:
- فقدان سمع تدريجي.
- طنين في الأذن.
- ضعف التوازن أو عدم الثبات.
- صداع.
قد تظهر لدى بعض المصابين بالورام الليفي العصبي من النوع الثاني نتوءات أو كتل جلدية صغيرة. يَنتج ذلك عادةً عن أورام تنمو على الأعصاب تحت الجلد. تختلف هذه الكتل والنتوءات عن التغيّرات الجلدية التي تُرصد في الأنواع الأخرى من الورام الليفي العصبي.
قد يُسبب الورام الليفي العصبي من النوع الثاني أحيانًا تغيّرات ملحوظة في الوجه. قد تُصاب عضلات الوجه بالضعف أو التدلي في حال نمو الأورام على العصب الوجهي، الذي يتحكم في حركة الوجه. قد ينتج عن ذلك صعوبة في الابتسام أو الرمش أو تحريك عضلات الوجه في جانب واحد.
يمكن أن يؤدي الورام الليفي العصبي من النوع الثاني أيضًا إلى نمو أورام على أعصاب أخرى، بما في ذلك الأعصاب الموجودة في الدماغ والعمود الفقري والعينين. قد تنمو الأورام أيضًا على الأعصاب المحيطية، التي تقع خارج نطاق الدماغ والحبل النخاعي. قد يُصاب مرضى الورام الليفي العصبي من النوع الثاني بأورام حميدة أخرى أيضًا.
قد تشمل الأعراض الناجمة عن الأورام في مناطق أخرى ما يلي:
- خَدَر وضعف في الذراعين أو الساقين.
- ألم.
- ضعف التوازن.
- تدلي الوجه.
- تغيّرات في الرؤية أو إعتام عدسة العين.
- نوبات صرع.
- صداع.
الأسباب
ينشأ داء الورم الشِفاني المرتبط بالورام الليفي العصبي من النوع الثاني نتيجة حدوث تغيّر في جين الورام الليفي العصبي الموجود على الكروموسوم 22، ويُسمى هذا التغيّر تبدلاً. ينتج هذا الجين بروتينًا يُسمى ميرلين. يُعرف ميرلين أيضًا باسم شِفانومين. يساعد في التحكم في نمو الخلايا ومنع تكوّن الأورام. عندما يطرأ تبدل على الجين، لا ينتج الجسم قدرًا كافيًا من الميرلين. في غياب الميرلين، قد تنمو الخلايا من دون وجود حاجة لذلك. قد يؤدي ذلك إلى تكوّن أورام على الأعصاب.
دور الجينات والوراثة
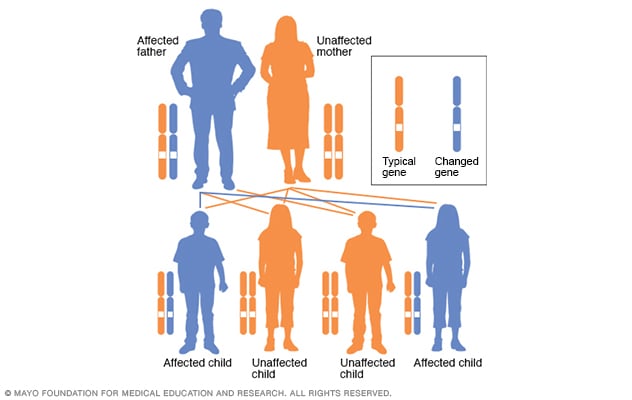
يرِث نحو نصف الأشخاص المصابين بالورم الشِفاني المرتبط بالورام الليفي العصبي من النوع الثاني هذا الجين المستبدل من أحد الوالدين. ويتسم الورام الليفي العصبي من النوع الثاني بنمط وراثي صبغي جسدي سائد. هذا يعني أن أي طفل أحد والديه مصاب بالمرض لديه احتمال بنسبة 50% لوراثة التغيّر الجيني.
يُصاب النصف الآخر من الأفراد المصابين بالورام الليفي العصبي من النوع الثاني بهذه الحالة المرَضية نتيجة تغيّر جيني جديد، يُعرف باسم الطفرة حديثة المنشأ. وهذا يعني أن أيًا من الوالدين لا يحمل هذا التغيّر الجيني. يحدث التغيّر الجيني لأول مرة لدى هذا الشخص.
الورام الليفي العصبي من النوع الثاني الفسيفسائي
في بعض الأحيان، يحدث التغيّر الجيني في بعض خلايا الجسم فقط. يُطلق على هذه الحالة اسم الورام الليفي العصبي من النوع الثاني الفسيفسائي. قد تظهر على المصابين بالورام الليفي العصبي من النوع الثاني الفسيفسائي أعراض أقل حدة أو قد يُصابون بها في مرحلة متأخرة من العمر. نظرًا إلى أن التغيّر الجيني لا تحمله جميع الخلايا، فقد يكون احتمال أن ينتقل الورام الليفي العصبي من النوع الثاني إلى الطفل بالوراثة أقل من 50%.
تُفسِّر هذه التغيّرات الجينية سبب كون داء الورم الشِفاني المرتبط بالورام الليفي العصبي من النوع الثاني حالة متوارثة في العائلات. وهو لا ينتج عن عوامل بيئية أو نمط الحياة.
عوامل الخطورة
نمط وراثي صبغي جسدي سائد
نمط وراثي صبغي جسدي سائد
في حالات الاضطراب الصبغي الجسدي السائد، يكون الجين المتحور جينًا سائدًا. ويوجد في أحد الصبغيات (الكروموسومات) اللاجنسية التي تُسمى بالصبغيات الجسدية. ولا يحتاج الأمر سوى جينٍ متحور واحد فقط للإصابة بهذا النوع من الحالات. ويكون لدى الشخص المصاب بحالة الاضطراب الصبغي الجسدي السائد، وهو الأب في هذه الحالة، احتمال بنسبة 50% لإنجاب طفل مصاب بجين متحور واحد. وبالتالي، تتساوى احتمالات إنجاب طفل مصاب أو غير مصاب بهذا الاضطراب.
يرِث نحو نصف الأشخاص المصابين بالورم الشِفاني المرتبط بالورام الليفي العصبي من النوع الثاني هذا الجين المتبدل من أحد الوالدين. ويتسم الورام الليفي العصبي من النوع الثاني بنمط وراثي صبغي جسدي سائد. هذا يعني أن أي طفل أحد والديه مصاب بالمرض لديه احتمال بنسبة 50% لوراثة التغيّر الجيني. يُصاب النصف الآخر من الأفراد المصابين بالورام الليفي العصبي من النوع الثاني بهذه الحالة المرَضية نتيجة تغيّر جيني جديد لم يكن موجودًا لدى أي من الوالدين.
وجود سيرة مرَضية عائلية من الإصابة بالورام الليفي العصبي من النوع الثاني هو عامل الخطورة المعروف الوحيد. الورام الليفي العصبي من النوع الثاني شائع بين الأفراد من جميع الخلفيات والمناطق بمعدلات متشابهة. ولا توجد عوامل جغرافية أو عِرقية معروفة تُزيد خطر الإصابة.
المضاعفات
يؤثر الورام الليفي العصبي من النوع الثاني على أجزاء عديدة من الجسم، نظرًا إلى أنه يُسبب نمو الأورام على الأعصاب في جميع أنحاء الدماغ والحبل النخاعي. تتفاوت مضاعفات الورام الليفي العصبي من النوع الثاني حسب الأعصاب أو الأجزاء المصابة من الدماغ أو العمود الفقري.
مضاعفات حسية وتواصلية.
- فقدان السمع الجزئي أو الكلي.
- صعوبة الاتزان أو الدوخة.
- تغيّرات الرؤية، بما فيها إعتام عدسة العين.
- صعوبة الكلام أو البلع.
مضاعفات بدنية وعصبية
- الشعور بالخدر أو الوخز أو الضعف في أحد الذراعين أو الساقين.
- قد تُسبب الأورام الشفانية الصغيرة الألم أو تؤثر في المظهر الخارجي.
- أورام حميدة متعددة في الدماغ أو العمود الفقري التي قد تضغط على الدماغ أو الحبل النخاعي.
- ألم مزمن أو صداع.
مضاعفات العلاج والمضاعفات النفسية
- الآثار الجانبية بعد العلاج، مثل تراجع السمع بعد الجراحة أو الجراحة الإشعاعية والتأثيرات النادرة على الورم المرتبطة بالعلاج الإشعاعي.
- الاكتئاب أو القلق أو التوتر النفسي.
- تحديات التواصل الناجمة عن فقدان السمع.
كيف تؤثر الأورام الليفية العصبية من النوع الثاني في الجسم، علاوة على فقدان السمع
يمكن للأورام الليفية العصبية من النوع الثاني أن تضغط على المناطق القريبة في الدماغ أو الحبل النخاعي، ما يؤثر في الحركة أو الرؤية أو البلع أو الاتزان. قد تُسبب أورام الأعصاب النخاعية خَدَرًا أو ضعفًا أو ألمًا في الذراعين أو الساقين. قد تتكوّن الأورام السحائية على سطح الدماغ أو العمود الفقري، وتزيد الضغط داخل الجمجمة، ما يؤدي إلى صداع أو نوبات صرع. إعتام عدسة العين ومشكلات أخرى في العين حالات شائعة أيضًا. بمرور الوقت، قد تؤثر هذه المشكلات في القدرة على الحركة والاستقلالية وجودة الحياة. ويمكن أن تختلف هذه المضاعفات في حدتها، وقد تتغيّر بمرور الوقت.
ونظرًا إلى اختلاف المضاعفات، تعتمد توقعات سير المرض على المدى الطويل على موقع الأورام وطريقة نموها.
العمر المتوقع للمصابين بالورام الليفي العصبي من النوع الثاني
تتفاوت تقديرات العمر المتوقع تفاوتًا كبيرًا. يعتمد ذلك على عدد الأورام وحجمها وموقعها. يعتمد أيضًا على مدى التبكير في تشخيص الحالة وعلاجها. يعيش الكثير من المصابين بالورام الليفي العصبي من النوع الثاني حتى أواسط مرحلة البلوغ أو أواخرها، خاصةً مع المراقبة المنتظمة وتلقي العلاجات الحديثة التي تحافظ على حاسة السمع والوظائف العصبية. لقد أسهمت التطورات في أساليب التصوير بالرنين المغناطيسي والجراحة المجهرية والأدوية الاستهدافية في تحسين النتائج ومساعدة المرضى في التمتع بحياة أطول وأفضل جودة.
لا يُصنف الورام الليفي العصبي من النوع الثاني على أنه سرطان. غير أن أورامه قد تُسبب مضاعفات خطيرة في حال ضغطها على مناطق حيوية داخل الدماغ أو الحبل النخاعي. قد تكون هذه المشكلات مهددة للحياة في بعض الحالات، خاصةً إذا تُركت من دون مراقبة أو علاج.
تكرار الأورام أو إعادة نموها
قد تنمو الأورام المتعلقة بالورام الليفي العصبي مرة أخرى بعد الجراحة، خاصة الأورام الشِفانية الدهليزية والأورام السحائية. قد يكون الاستئصال الكامل صعبًا إذا كانت الأورام قريبة من أعصاب أو مناطق مهمة في الدماغ. حتى بعد الجراحة الناجحة، قد تظهر أورام جديدة في مناطق أخرى بمرور الوقت لأن التغيّر الجيني الكامن يظل موجودًا في خلايا الجسم. فحوصات التصوير بالرنين المغناطيسي الدورية، واختبارات السمع، وفحوصات الأعصاب مهمة لاكتشاف أي نمو جديد أو متكرر ومعالجته في وقت مبكر.