نظرة عامة
شامة الوجه
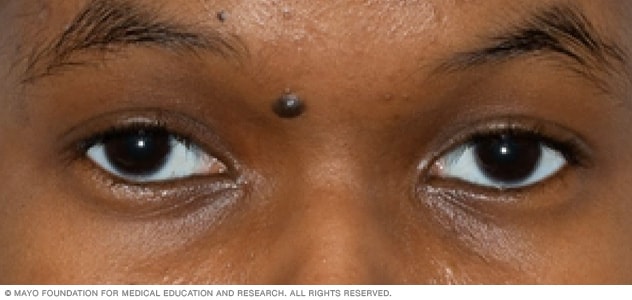
شامة الوجه
قد تكون الشامات بُنية أو سمراء أو سوداء أو زرقاء أو حمراء أو وردية. وغالبًا ما يكون قطرها أقل من ربع بوصة (نحو 6 ملم)؛ أي بحجم ممحاة قلم رصاص.
الشامات
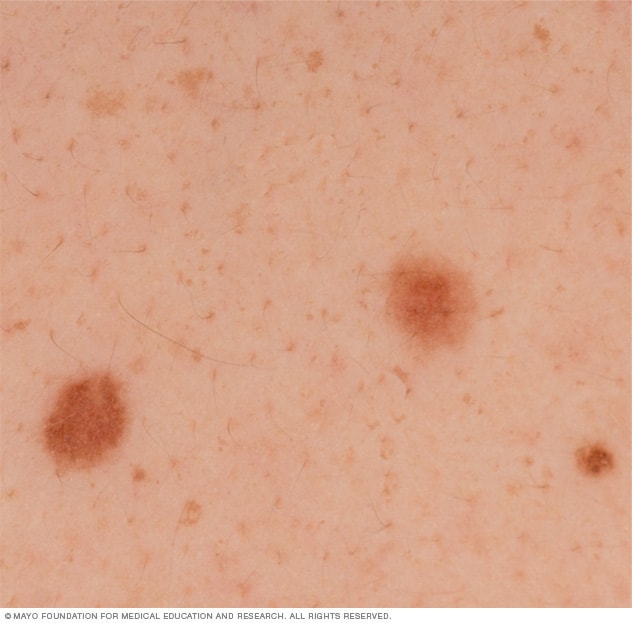
الشامات
الشامات عادةً ما تكون غير مؤذية. قد تحتوي على الشعر أو ترتفع أو تكون مُجعدة. تحدث مع طبيبك حول أي تغيير في لون الشامة أو حجمها أو إذا شعرت بالحكة، أو بالألم، أو بوجود نزيف أو حدوث التهاب.
الشامات -أو ما يُعرف بالوحمات- نوع شائع من الزوائد الجلدية. وغالبًا تظهر في شكل بقع صغيرة بنية داكنة، ناتجة عن تكوُّن تجمعات من الخلايا المكونة للصبغة، أو ما يُعرف بالخلايا الميلانينية. تحتوي أجسام معظم الأشخاص على ما يتراوح بين 10 شامات و 45 شامة تظهر خلال مرحلتي الطفولة والمراهقة. ويمكن أن يتغير شكل هذه الشامات أو تتلاشى مع مرور الوقت.
معظم الشامات غير ضار، ونادرًا ما تصبح سرطانية. ومن الأهمية بمكان الانتباه للتغيرات التي تطرأ على الشامات وغيرها من البقع الجلدية الصبغية للكشف عن سرطان الجلد، وبخاصة الأورام الميلانينية الخبيثة.
المنتجات والخدمات
الأعراض
الشكل الشائع للشامة هو شكل النقطة البُنية الصغيرة. ولكن للشامات ألوان وأشكال وأحجام مختلفة، نذكر منها ما يلي:
- اللون والملمس. قد تكون الشامات بُنية أو سمراء أو سوداء أو زرقاء أو حمراء أو وردية. وقد تكون ناعمة أو متجعدة أو مسطحة أو مرتفعة. ويمكن أن ينمو الشعر منها.
- الشكل. معظم الشامات بيضاوية أو مستديرة.
- الحجم. يبلغ قطر الشامات عادةً أقل من 1/4 بوصة (6 ملم تقريبًا)؛ أي حجم ممحاة قلم رصاص. ويمكن أن تكون الشامات الموجودة عند الولادة، المعروفة باسم الوحمات الخلقية، أكبر حجمًا وتغطي جزءًا من الوجه أو جذع الجسم أو أحد الأطراف.
ويمكن أن تنمو الشامات في أي موضع بالجسم، مثل فروة الرأس والإبطين، وكذلك تحت الأظافر وبين أصابع اليد والقدم. وأغلب الأشخاص لديهم ما بين 10 إلى 45 شامة. وتظهر كثير من هذه الشامات عند سن الأربعين. وقد يتغير شكل الشامات أو تختفي مع مرور الوقت. كما قد تصبح أغمق وأكبر حجمًا مع التغيرات الهرمونية التي تحدث في سنوات المراهقة وأثناء الحمل.
تُعرف تجمعات البقع البُنية التي تظهر حول العينين وعلى الخدين والأنف باسم الجُلاد الحطاطي الأسود، وهو نوع من التقران المثي غير السرطاني يظهر على شكل زوائد شمعية بُنية أو سوداء أو داكنة. وهذه الزوائد ليست تجمعات للخلايا المكونة للصبغة، المعروفة باسم الوحمات. ويكون الجُلاد الحطاطي الأسود شائعًا بين النساء السمراوات. لا تنطوي هذه الآفات على خطر التعرض للإصابة بالورم الميلانيني، لكن يمكن علاجها بوصفها مشكلة جمالية.
شامات غير اعتيادية يمكنها الإشارة إلى وجود ورم ميلاني
قد تكون الشامات من مؤشرات سرطان الجلد إذا كانت حوافها غير منتظمة أو كان شكلها غير متناسق أو إذا تغير لونها أو شكلها أو حجمها أو ارتفاعها. يمكن أن ترشدك الحروف "ش ح ل ق ت" إلى تذكّر ما يجب الانتباه إليه:
- ش: الشكل غير المتناسق. أحد شقيها لا يشبه الآخر.
- ح: الحافة. انتبه للشامات ذات الحواف غير المنتظمة أو المثلومة أو المتعرجة.
- ل: اللون المتغير. انتبه للزوائد التي يتغير لونها أو لها عدة ألوان أو ذات ألوان غير متجانسة.
- ق: القُطر. انتبه لأي زوائد جديدة في شامة ما، يتجاوز حجمها ربع بوصة (حوالي 6 ملم).
- ت: التطور. انتبه لأي تغير في الحجم أو الشكل أو اللون أو الارتفاع. وكذلك الحال مع أي أعراض مستجدة مثل الحكة أو النزف.
تتباين الشامات السرطانية، أو ما يُعرف بالشامات الخبيثة، تباينًا كبيرًا في مظهرها. فقد يظهر على بعضها جميع التغيرات المذكورة أعلاه. وقد يظهر على البعض الآخر سمة غير مألوفة واحدة أو اثنتين.
متى تزور الطبيب
حدد موعدًا مع الطبيب إذا بدت الشامة غير عادية أو كبرت في الحجم أو تغيرت بأي شكل آخر.
الأسباب
طبقات الجلد والميلانين
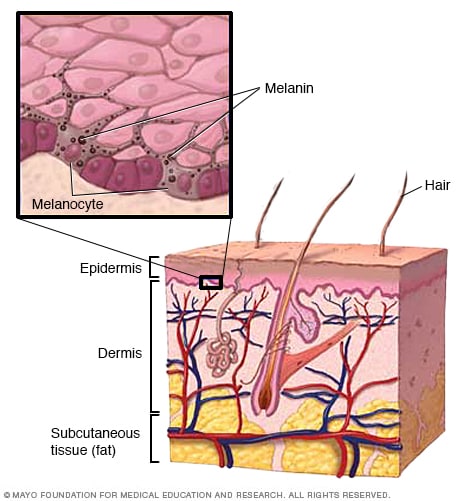
طبقات الجلد والميلانين
الميلانين هي الصبغة الطبيعية التي تضفي لونًا على بشرتك. وتُنتج في خلايا تسمى بالخلايا الميلانينية.
تظهر الشامات عندما تنمو خلايا في الجلد تُعرف باسم الخلايا الميلانينية على هيئة تجمعات. تنتشر الخلايا الميلانينية بشكل عام في مختلف مناطق الجلد. وتنتج الميلانين، وهو الصبغة الطبيعية التي تعطي الجلد لونه.
المضاعفات
الورم الميلانيني من المضاعفات الرئيسية المرتبطة بالشامات. بعض الأشخاص لديهم خطر أعلى من المتوسط للتعرض لتسرطن الشامات والإصابة بالورم الميلانيني. تشمل العوامل التي تزيد خطر الإصابة بالورم الميلانيني ما يلي:
- الولادة بشامات كبيرة. يسمى هذا النوع من الشامات بالوحمات الخلقية. وتُصنف فرعيًا بناءً على حجمها البالغ المقدر. الوحمات الخلقية الكبيرة والضخمة التي يزيد قطرها على 20 سنتيمترًا عرضة بشكل أكبر لخطر الإصابة بالورم الميلانيني.
- وجود شامات غير عادية. تُعرف الشامات الكبيرة ذات الحواف غير المنتظمة باسم الوحمات غير النمطية، وتعرف أيضًا باسم وحمات خلل التنسج. وغالبًا ما تكون متوارثة في العائلات.
- وجود شامات كثيرة. يشير وجود أكثر من 50 شامة إلى زيادة خطر الإصابة بالورم الميلانيني واحتمالات الإصابة بسرطان الثدي.
- وجود تاريخ شخصي أو عائلي للإصابة بالورم الميلانيني. في حال الإصابة بالورم الميلانيني من قبل، يزداد خطر الإصابة به مرة أخرى. كما تؤدي بعض أنواع الوحمات غير النمطية إلى الإصابة بأحد الأشكال الوراثية من الورم الميلانيني.
- استخدام مصابيح أو أسرّة تسمير البشرة. تنبعث الأشعة فوق البنفسجية من مصابيح وأسرّة تسمير البشرة وقد تزيد من خطر إصابتك بسرطان الجلد.
الوقاية
يمكن أن تساعد الخطوات التالية على الحد من نمو الشامات ومضاعفاتها الرئيسية المتمثلة في الورم الميلانيني.
مراقبة التغييرات التي تطرأ
اعرف مواضع الشامات ونمطها. افحص جلدك بانتظام بحثًا عن أي تغيرات قد تشير إلى الورم الميلانيني. افحص جلدك بنفسك شهريًا. باستخدام المرايا، افحص جسمك من الرأس إلى أخمص القدمين، منتبهًا لما يلي:
- فروة الرأس.
- راحتا اليد والأظافر.
- الإبطان.
- الصدر.
- الساقان.
- القدمان، بما في ذلك باطن القدمين وبين أصابع القدمين.
- افحص كذلك منطقة الأعضاء التناسلية وبين الآليتين.
تحدث إلى الطبيب حول عوامل الخطورة المتعلقة بالورم الميلانيني وما إذا كنت بحاجة إلى إجراء فحص جلدي متخصص بانتظام.
احمِ بشرتك
اتخذ التدابير اللازمة لوقاية بشرتك من الأشعة فوق البنفسجية، كتلك المنبعثة من الشمس أو أجهزة تسمير البشرة. فالأشعة فوق البنفسجية ترتبط بارتفاع احتمال الإصابة بالورم الميلانيني. وغالبًا تظهر شامات أكثر على بشرة الأطفال الذين لا تتوفر لهم الحماية الكافية من التعرض لأشعة الشمس.
- ابتعد عن ضوء الشمس خلال أوقات ذروة الحرارة. بالنسبة إلى الكثير من الناس في أمريكا الشمالية، تكون أشعة الشمس في ذروة حرارتها في الفترة بين الساعة 10 صباحًا و 2 بعد الظهر؛ لذلك حاول تأجيل مواعيد الأنشطة التي تؤديها في أماكن مفتوحة إلى أوقات أخرى من اليوم، حتى في الأيام الغائمة أو فصل الشتاء. وعندما تخرج، ابقَ في الظل أو استخدم مظلة لتحمي نفسك من الشمس.
- استخدم مستحضرًا واقيًا من الشمس على مدار السنة. ضع المستحضر الواقي من الشمس على البشرة وهي جافة قبل الخروج بنحو 15 دقيقة حتى في الأيام الغائمة. واستخدم في ذلك مستحضرًا واسع الطيف ذي عامل وقاية شمسي (SPF) بدرجة 30 على الأقل. ضَع كمية وفيرة من المستحضر، وكرر ذلك كل ساعتين، أو بوتيرة أكبر عند السباحة أو التعرق.
- ارتدِ ملابس واقية. قد يساعد ارتداء النظارات الشمسية والقبعات عريضة الحواف والأكمام الطويلة وغيرها من الملابس على حمايتك من الأشعة فوق البنفسجية الضارة. يمكنك أيضًا ارتداء الملابس المصنوعة من قماش معالج خصيصًا لحجب الأشعة فوق البنفسجية.
- تجنب استخدام مصابيح أو أسرّة تسمير البشرة. تنبعث الأشعة فوق البنفسجية من مصابيح وأسرّة تسمير البشرة، ما يزيد من احتمال الإصابة بسرطان الجلد.