نظرة عامة
توائم ملتصقة
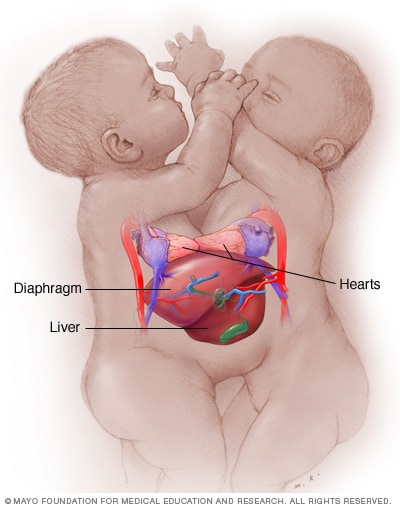
توائم ملتصقة
قد يتصل التوأم الملتصق من منطقة من عدة مناطق. يلتصق هذا التوأم الملتصق من منطقة الصدر (متحد الصدرين). لديهما قلبان منفصلان ولكنهما يتشاركان الأعضاء الأخرى.
التوأم الملتصق هما مولودان متصلان جسديًا ببعضهما.
وتحدث حالة التوأم الملتصق عندما ينفصل المضغة بصورة جزئية فقط في مرحلة مبكرة من التكوين لتشكِّل جسمين منفصلين. على الرغم من أن الجنينين يتكونان من هذه المضغة، فإنهما يظلان ملتصقين جسديًا، غالبًا في منطقة الصدر أو البطن أو الحوض. ويمكن أن يشترك التوأم الملتصق في عضو داخلي واحد من أعضاء الجسم أو أكثر.
وعلى الرغم من أن العديد من التوائم الملتصقين لا يعيشون عند ولادتهم، أو يموتون بعد الولادة بوقت قصير، فإن التطوُّر في العمليات الجراحية والتقنيات الطبية ساهم في تحسين معدلات البقاء على قيد الحياة. ويمكن أن تُفصَل التوائم الملتصقة التي تبقى على قيد الحياة بالجراحة. ويُشار إلى أن نجاح العمليات الجراحية يعتمد على موضع التصاق التوائم، وعدد أعضاء الجسم التي يشترك فيها التوائم ونوعها. كما يعتمد نجاح هذه العمليات على مهارة الفريق الجراحي.
المنتجات والخدمات
الأعراض
لا توجد أعراض محددة تشير إلى الحمل بتوأم ملتصق. ولكن كما هو الحال في حالات الحمل بتوائم أخرى، قد ينمو الرحم بسرعة أكبر منه عند الحمل بجنين واحد. كما قد تُصب الحامل بمزيد من التعب والغثيان والقيء في وقت مبكر من الحمل. ويمكن تشخيص الحمل بتوأم ملتصق في وقت مبكر من الحمل باستخدام التصوير بالموجات فوق الصوتية.
كيفية التصاق التوائم
يُصنَّف التوأم الملتصق عادةً حسب مكان الالتصاق. وأحيانًا ما يتشارك التوأم أعضاء الجسم أو أجزاء أخرى من جسديهما. لكل زوج من التوائم طبيعته المتفردة.
وقد يكون التوأم الملتصق ملتصقًا في أي من هذه المواضع:
- الصدر. يلتصق التوأم متحد الصدرين وجهًا لوجه عند منطقة الصدر. ويتشاركان في القلب غالبًا وقد يشتركان أيضًا في الكبد والجزء العلوي من الأمعاء. ويمثل هذا أكثر مواضع حالات التوائم الملتصقة شيوعًا.
- البطن. يلتصق التوأم متحد السرتين بالقرب من السُّرَّة. يتشارك الكثير من التوائم في الكبد وجزء من السبيل الهضمي (المَعدي المعوي) العلوي. ويتشارك بعض التوائم الأخرى في الجزء السفلي من الأمعاء الدقيقة (اللفائفي) والجزء الطويل من الأمعاء الدقيقة (القولون). ولا يتشاركان عادة في القلب.
- قاعدة العمود الفقري. يلتصق التوأم متحد العجزين كثيرًا من ظهريهما عند قاعدة العمود الفقري والأليتين. كما يتشارك بعض التوائم متحدة العجزين في الجزء السفلي من السبيل المعدي المعوي. ويتشارك القليل منها في الأعضاء التناسلية والبولية.
- بطول العمود الفقري. يلتصق التوأم متحد السيسائين من ظهرهما على طول العمود الفقري. وهذا النوع شديد الندرة.
- الحوض. يلتصق التوأم متحد الإسكين عند منطقة الحوض، إما وجهًا لوجه وإما عند الطرفين. ويتشارك الكثير من التوائم متحدة الإسكين في الجزء السفلي من السبيل المَعدي المعوي والكبد والأعضاء التناسلية والبولية. وقد يكون لكل واحد من التوأم ساقان، أو ربما يتشارك التوأم في ساقين أو ثلاث سيقان، وهذا أقل شيوعًا.
- جذع الجسم. يتصل التوأم الملتصق عند الجذع جنبًا إلى جنب عند الحوض وفي جزء من البطن والصدر أو البطن والصدر كاملَين، لكن يكون لكل منهما رأسه المنفصل. قد يكون للتوأم ذراعان أو ثلاثة أو أربعة أذرع، وساقان أو ثلاث سيقان.
- الرأس. يلتصق التوأم متحد القحفين من الرأس عند الجزء الخلفي أو العلوي أو من الجانب، ولكن ليس من الوجه. تتشارك التوائم متحدة القحفين في جزء من الجمجمة. لكن أدمغتهما عادة ما تكون منفصلة، على الرغم من أنهما قد يتشاركان في بعض أنسجة الدماغ.
- الرأس والصدر. التوأم متحد القِحفين يتصلان عند الرأس والجزء العلوي من الجسم. ويكون الوجهان على جانبين متقابلين لرأس واحد مشترك، ويتشاركان في الدماغ. ونادرًا ما تظل هذه التوائم على قيد الحياة.
في حالات نادرة، يلتصق التوأمان على نحو غير متماثل، فيوجد توأم أصغر من الآخر غير مكتمل مقارنة بتوأمه الآخر. وفي حالات شديدة الندرة، يمكن أن ينمو أحد التوأمين جزئيًّا داخل التوأم الآخر (جنين داخل الجنين).
الأسباب
تحدث التوائم المتطابقة (وحيدة الزيجوت) عند انقسام بويضة واحدة مخصبة ونموها لتتحول إلى جنينين. وبعد مدة تتراوح بين يومين و12 يومًا من الحمل، يبدأ تطور الطبقات الجنينية التي تنقسم لتكوِّن توائم وحيدة الزيجوت إلى أعضاء وهياكل واضحة المعالم.
ويُعتقد أنه عندما ينقسم الجنين في وقت متأخر عن ذلك - عادةً بعد مدة تتراوح بين 13 و15 يومًا من الحمل - يتوقف الانقسام قبل اكتمال العملية. وبذلك تكون التوائم الناتجة توائم ملتصقة.
كما توجد نظرية أخرى تشير إلى أن الجنينين المنفصلين قد يندمجان معًا بطريقة ما في مرحلة مبكرة من نموهما.
وأيًا كان تسلسل الأحدث الذي يحصُل، فلا يُعرف السبب من ورائه.
عوامل الخطر
لأن التوائم الملتصقة حالة نادرة للغاية، والسبب غير واضح، فمن غير المعروف ما قد يجعل بعض الأزواج أكثر عرضة لإنجاب توائم ملتصقة.
المضاعفات
إن الحمل بتوأمين ملتصقين أمرًا معقدًا ويزيد بشكل كبير من خطر حدوث مضاعفات حادة. ويُولَد الأطفال الملتصقون جراحيًا عن طريق الولادة القيصرية.
وكما هي الحال مع التوائم، فمن المحتمل أن يُولد الطفلان الملتصقان مبكرًا، وقد يُولد أحد الطفلين أو كلاهما ميتًا، أو يموت بعد الولادة بفترة قصيرة. ويمكن أن تحدث مشاكل صحية حادة للتوأمين فور ولادتهما، كصعوبة التنفس أو مشكلات في القلب. ثم في مرحلة عمرية لاحقة، يمكن أن تحدث لهما مشاكل صحية مثل الجنف أو الشلل الدماغي أو صعوبات التعلم.
تعتمد المضاعفات المحتملة على موضع التصاق التوأمين وعلى ما يتشاركانه من أعضاء أو أجزاء أخرى من الجسم وخبرات فريق الرعاية الصحية وتجاربه. عند انتظار توأمين ملتصقين، تنبغي للأسرة وفريق الرعاية الصحية مناقشة تفاصيل المضاعفات المحتملة وطرق الاستعداد لها.