诊断
用于检测和诊断脑动脉瘤的筛查和程序包括:
-
CT 扫描。 这种专门的 X 线检查通常是用于评估是否有脑出血或其他类型卒中的第一项检查。这项检查可生成脑的 2D 切片图像。
CT 血管成像可以生成脑供血动脉的详细图像。这项检查需要向静脉注射造影剂,便于观察血流。它还能检测到动脉瘤。
-
腰椎穿刺(称为脊椎穿刺)。 如果患有蛛网膜下腔出血,脑和脊柱周围的液体中很可能有红细胞。这种液体称为脑脊液。如果有动脉瘤破裂的症状,但 CT 扫描未显示出血迹象,则对脑脊液进行检查可以帮助做出诊断。
用针从背部抽取脑脊液的手术称为腰椎穿刺。
-
MRI。 这项成像检查利用磁场和无线电波创建脑部的详细图像。这些图像可以是 2D 或 3D 图像,可以显示是否有脑出血。
捕获动脉详细图像的一种 MRI 称为 MR 血管造影。这种类型的 MRI 可以检测动脉瘤的大小、形状和位置。
-
脑血管成像。 在该医疗程序期间,医务人员会使用一根细软管(称为导管)。医务人员会将导管插入动脉,通常是腹股沟或腕部动脉。导管穿过心脏到达脑动脉。注射到导管的特殊造影剂会流遍整个脑动脉。
然后可以获得一系列 X 线图像,显示动脉状况的细节并检测动脉瘤。当其他诊断检测不能提供足够的信息时,通常使用脑血管成像(也称为脑动脉造影)。

医生分享有关脑动脉瘤诊断的信息。
筛查脑动脉瘤
筛查寻找未破裂的脑动脉瘤通常只用于高风险状态者。如果您有以下情况,请与医疗护理专业人员讨论筛查事宜:
- 有脑动脉瘤或出血性卒中家族史。尤其是在有两名一级亲属(父母、兄弟姐妹或子女)曾患脑动脉瘤或出血性卒中的情况下。
- 有增加患脑动脉瘤风险的状况。这些疾病包括多囊肾病、主动脉缩窄或埃勒斯-当洛斯综合征等。
大多数动脉瘤都不会破裂。对于多数人来说,未破裂动脉瘤不会引起症状。但如果动脉瘤破裂,有几个因素可能影响结局(称为预后)。这些因素包括:
- 患者的年龄及健康状况。
- 是否有其他状况。
- 动脉瘤的大小及位置。
- 出血量。
- 接受医疗护理前过去多长时间。
约 25% 的动脉瘤破裂患者在 24 小时内死亡。另有 25% 的患者因并发症在 6 个月内死亡。
治疗
修复破裂的动脉瘤需要手术或血管内治疗。血管内治疗是指从动脉内部对动脉瘤进行治疗,同时可能会给予缓解症状的治疗。
如果您患有未破裂的动脉瘤,请与医疗护理专业人员讨论可能的治疗方案,权衡不处理动脉瘤的风险是否大于治疗动脉瘤的风险。
医疗护理团队在提出治疗建议前会考虑以下因素:
- 动脉瘤的大小、位置和整体形态。
- 您的年龄和整体健康状况。
- 动脉瘤破裂的家族史。
- 增加动脉瘤破裂风险的先天性状况。
外科手术
妙佑医疗国际的外科医生在进行脑动脉瘤血管内手术。
修复破裂脑动脉瘤有两种常见的治疗方案。对于一些患者来说,可以考虑使用这些程序来治疗未破裂动脉瘤。然而,对于某些动脉瘤未破裂的患者来说,潜在治疗风险可能大于潜在益处。
动脉瘤夹
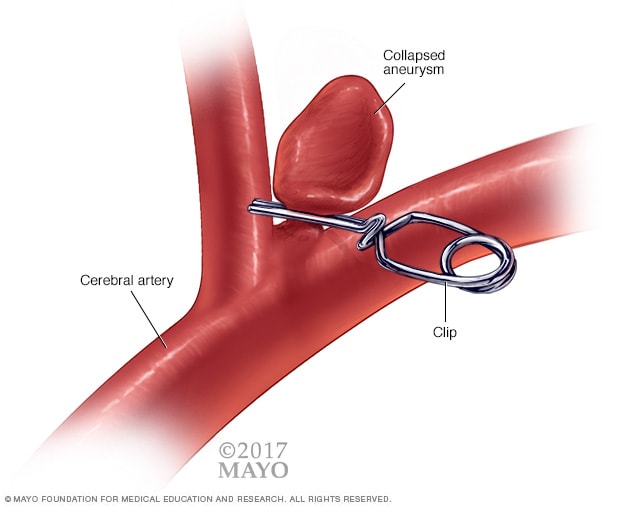
动脉瘤夹
治疗脑动脉瘤的外科手术过程包括打开颅骨、找到受累动脉,然后在动脉瘤颈部放置金属夹。
夹闭术
夹闭术是一种封闭动脉瘤的医疗程序。神经外科医生切除部分颅骨,以接触动脉瘤。然后找到给动脉瘤供血的血管。外科医生在动脉瘤颈部放置一个很小的金属夹,阻止血液流入。
夹闭术可能非常有效。夹闭后的动脉瘤通常不会复发。夹闭术的风险包括脑内出血或脑供血不足。但这些风险比较低。
夹闭术的恢复时间通常约为 4 至 6 周。如果夹闭术是用于治疗未破裂动脉瘤,患者大多数可在手术后一两天出院。因动脉瘤破裂而接受夹闭术的患者,通常需要更长的住院时间,以便让身体从动脉瘤破裂得到恢复。
血管内栓塞术
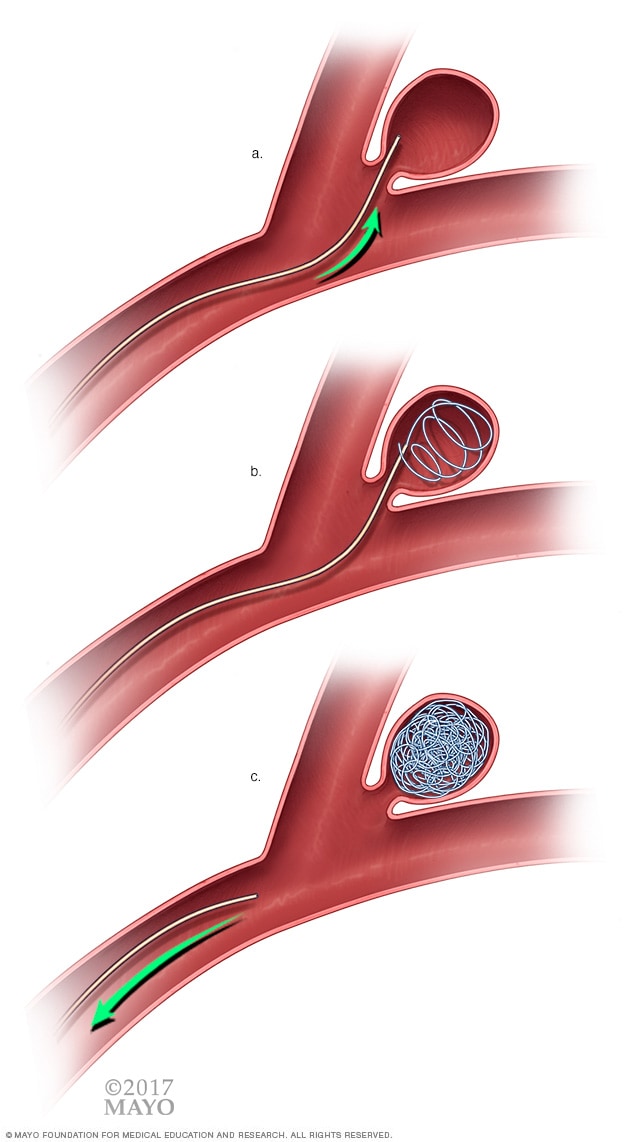
血管内栓塞术
在血管内栓塞手术中,外科医生会将一根柔软灵活的金属线通过导管塞入动脉瘤。金属线在动脉瘤内部盘绕,将动脉瘤与动脉壁隔开。
血管内治疗
这项医疗程序比夹闭术创伤更小,可能也更安全。血管内治疗需要将一根小塑料管(称为导管)经动脉引导至动脉瘤。把导管推入脑动脉。然后可能放置弹簧圈。
- 血管内弹簧圈。 手术期间,神经外科医生将导管插入动脉,通常是腹股沟或腕部的动脉。外科医生随后把导管从体内引导至动脉瘤。在动脉瘤内放置一个螺旋状的小弹簧圈。这可以预防血液流入动脉瘤。弹簧圈还会导致动脉瘤内的血液形成血凝块。
- 血管内支架。 支架是一个小管,可能与血管内弹簧圈联合用于治疗某些类型的脑动脉瘤。支架可以固定弹簧圈。
与夹闭术一样,血管内治疗也存在脑出血或脑供血不足的风险,还存在动脉瘤复发的风险。如果复发,需要再次手术。您可能需要接受复诊成像检查,以确保动脉瘤没有复发。
血流导向
使用血流导向装置是一种用于治疗脑动脉瘤的血管内治疗方案。这一程序需要在血管内置入支架,引导血液不流入动脉瘤。置入的支架被称为血流导向装置。
流向动脉瘤的血液减少,则破裂的风险会降低。身体也得以恢复。支架会促使身体生成新的细胞来封堵动脉瘤。
对于不能使用其他治疗方案治疗的较大动脉瘤和更难以使用手术或标准血管内治疗的部位,血流导向装置可能特别有用。
治疗动脉瘤破裂的其他医疗程序
治疗动脉瘤破裂和破裂并发症的其他医疗程序可能包括:
- 血管成形术。 这是一种用于扩张因血管痉挛引起的狭窄脑血管的医疗程序。该医疗程序还有助于预防卒中。
- 脑室或腰椎引流导管和分流术可减轻脑脊液积聚对脑造成的压力。可能在脑内充满积液的部位放置导管。也可能在脑和脊髓周围的区域置管。导管将多余的液体排入外袋或腹部,以便更持久地引流。
治疗脑动脉瘤破裂的药物
脑动脉瘤破裂后可使用药物缓解症状和管理并发症。这些药物可能包括:
脑动脉瘤破裂后,或许会进行康复治疗。对于蛛网膜下腔出血引起的脑损伤,患者可能需要通过物理疗法、言语疗法和职业疗法来重新学习技能。
治疗未破裂的脑动脉瘤
可以使用手术夹、血管内弹簧圈或血流导向装置等器具封闭未破裂的脑动脉瘤,这可能有助于防止未来发生破裂。然而,某些未破裂动脉瘤的破裂风险极低,程序的已知风险可能大于潜在益处。
神经内科医生与神经外科医生或介入神经放射科医生合作,可以帮助患者判断是否需要治疗。
临床试验
探索 Mayo Clinic 的研究 测试新的治疗、干预与检查方法,旨在预防、检测、治疗或控制这种疾病。
生活方式与家庭疗法
如果您有未破裂的脑动脉瘤,或许可以通过做出以下生活方式改变来降低其破裂的风险:
- 不要抽烟。 如果您抽烟,请咨询医疗护理专业人员。医疗护理专业人员可以为您提供有关戒烟的策略或治疗计划建议。
- 如果您患有高血压,请管理血压。
- 健康饮食和运动。 改变饮食和运动有助于降低血压。向医疗护理专业人员咨询适合您的改变。
- 请勿过度使用酒精。
- 请勿使用可卡因、甲基苯丙胺等消遣性药物。 如果您确实使用这些药物并希望戒掉,请咨询医疗护理专业人员。
妥善处理与支持
脑动脉瘤基金会提供了与许多州和其他国家/地区的互助组取得联系的相关信息。
准备您的预约
如果检查结果显示您患有脑动脉瘤,您需要与脑和神经系统状况专科医生沟通。这些专科医生包括神经内科医生、神经外科医生和神经放射科医生。
以下信息有助于您做好就诊准备。
您可以做什么
- 提前了解所有准备工作。 约诊时,请务必询问是否需要提前进行任何准备,例如限制饮食。
- 写下您目前具有的症状,包括看似与约诊原因无关的症状。
- 写下重要个人信息,包括重大压力或近期生活变化。
- 列出您正在服用的所有药物、维生素和补充剂及其剂量。
- 请家人或朋友陪同就诊。 可能难以记住就诊期间医疗护理专业人员提供的所有信息。陪同者可能会记住您所遗漏或忘记的信息。
- 写下要向医疗护理团队咨询的问题。
由于向医疗护理团队咨询的时间有限,因此准备好问题清单有助于充分利用就诊时间。请按照重要程度从高到低的顺序列出问题,以免时间不够。对于未破裂脑动脉瘤,要咨询的一些基本问题包括:
- 动脉瘤的大小、位置和整体外观是怎样的?
- 我的动脉瘤有多大概率可能破裂?
- 目前您推荐哪种治疗方式? 治疗有哪些风险?
- 如果目前不需要治疗,我需要多久进行一次动脉瘤随访扫描?
- 我可以采取哪些措施来降低动脉瘤破裂的风险?
如果还有其他问题,请随时提出。
医生可能做些什么
请准备好回答以下问题:
- 您是否抽烟?
- 您的饮酒量是多少?
- 您是否使用消遣性药物?
- 您是否正在接受高血压治疗?
- 您是否按照医疗护理专业人员的处方服用药物?
- 您的家人是否有脑动脉瘤或脑动脉瘤破裂病史?
- 您有哪些病史?