Diagnóstico
Drusas
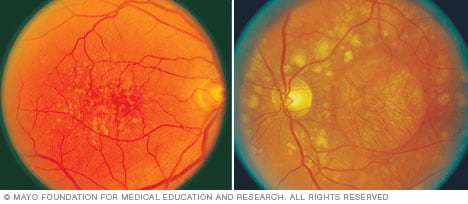
Drusas
La aparición de depósitos amarillos, llamados drusas, en fotografías a color de la retina indica el desarrollo temprano de la degeneración macular seca (izquierda). A medida que la afección progresa a la etapa avanzada (derecha), el ojo puede sufrir la pérdida de células sensibles a la luz que componen la mácula. Esto se conoce como atrofia.
Grilla de Amsler
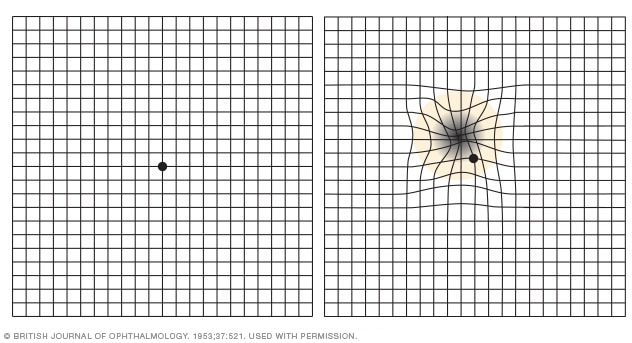
Grilla de Amsler
Al observar una grilla de Amsler en una degeneración macular avanzada, es posible que veas líneas de la cuadrícula distorsionadas o un espacio en blanco cerca del centro de la grilla (derecha).
Para diagnosticar la degeneración macular húmeda, el oculista suele revisar los antecedentes médicos y familiares, y realizar un examen ocular completo. Para confirmar un diagnóstico de degeneración macular, el oculista puede sugerirte que te sometas a otras pruebas, entre ellas:
- Examen de la parte posterior del ojo: El oftalmólogo coloca gotas en los ojos para dilatarlos y usa un instrumento especial para examinar la parte posterior del ojo. Busca un aspecto moteado que se genera por depósitos amarillos que se forman bajo la retina, llamados drusas. Las personas con degeneración macular, por lo general, tienen muchas drusas.
- Prueba para detectar cambios en el campo de la visión: Se puede usar una rejilla de Amsler para examinar si hay cambios en el centro del campo de la visión. En caso de degeneración macular, es posible que algunas de las líneas rectas de la rejilla se vean descoloridas, rotas o distorsionadas.
- Angiografía con fluoresceína: Durante esta prueba, el oftalmólogo inyecta un tinte en una vena del brazo. El tinte se desplaza hasta los vasos sanguíneos del ojo y los resalta. Una cámara especial toma varias fotos a medida que el tinte se desplaza a través de los vasos sanguíneos. En las imágenes se pueden observar filtraciones en los vasos sanguíneos o cambios en la retina.
- Angiografía con verde de indocianina: Al igual que en la angiografía con fluoresceína, en esta prueba se utiliza un tinte inyectado. Se puede usar para confirmar los resultados de una angiografía con fluoresceína o para identificar problemas en los vasos sanguíneos más profundos en la retina.
- Tomografía de coherencia óptica: Esta prueba por imágenes no invasiva muestra secciones transversales detalladas de la retina. Identifica zonas de adelgazamiento, engrosamiento o hinchazón Esta prueba también se utiliza para ayudar a vigilar cómo responde la retina a los tratamientos de degeneración macular.
- Angiografía por tomografía de coherencia óptica: Esta prueba por imágenes no invasiva muestra secciones transversales detalladas de la retina. Identifica zonas de adelgazamiento, engrosamiento o hinchazón que pueden ser consecuencia de la acumulación de líquido que se filtra de los vasos sanguíneos dentro de la retina y debajo de ella.
Tratamiento
Hay tratamientos disponibles que pueden ayudar a que la enfermedad avance más lentamente y a preservar la visión existente. Si se inicia el tratamiento lo suficientemente temprano, se puede recuperar un poco de la visión perdida.
Medicamentos
Algunos medicamentos que bloquean el factor de crecimiento del endotelio vascular pueden ayudar a detener la formación de nuevos vasos sanguíneos. Estos medicamentos bloquean los efectos de las señales de proliferación que el cuerpo envía para generar nuevos vasos sanguíneos. Se consideran el tratamiento inicial para todas las etapas de la degeneración macular húmeda.
Los medicamentos utilizados para tratar la degeneración macular húmeda incluyen los siguientes:
- Bevacizumab (Avastin)
- Ranibizumab (Lucentis)
- Aflibercept (Eylea)
- Brolucizumab (Beovu)
- Faricimab-svoa (Vabysmo)
El oculista inyecta estos medicamentos en el ojo afectado. Se pueden necesitar inyecciones cada cuatro a seis semanas para mantener el efecto beneficioso de los medicamentos. En algunos casos, se puede recuperar parcialmente la visión a medida que los vasos sanguíneos se encogen y el cuerpo absorbe líquido bajo la retina.
Posibles riesgos de las inyecciones:
- Hemorragia conjuntiva
- Aumento de la presión ocular
- Infección
- Desprendimiento de retina
- Inflamación de los ojos
Terapias
-
Terapia fotodinámica: Este procedimiento es un posible tratamiento para la proliferación irregular de los vasos sanguíneos en la degeneración macular húmeda. Sin embargo, es mucho menos común que el tratamiento con inyecciones que bloquean el factor de crecimiento del endotelio vascular.
Durante la terapia fotodinámica, el oculista inyecta un medicamento llamado verteporfina (Visudyne) en una vena del brazo. Luego, este medicamento se traslada a los vasos sanguíneos del ojo. El oculista ilumina los vasos sanguíneos afectados del ojo con una luz enfocada de un láser especial. Esto activa la verteporfina, lo que causa que los vasos sanguíneos se cierren. De este modo, se detiene la fuga.
La terapia fotodinámica puede mejorar la visión y reducir la tasa de pérdida de la visión. Es posible que se necesiten varios tratamientos con el trascurso del tiempo, ya que los vasos sanguíneos tratados pueden volver a abrirse.
Luego de la terapia fotodinámica, puede ser necesario evitar la exposición directa a la luz solar y a las luces brillantes hasta que el medicamento se haya eliminado del cuerpo. Esto puede tardar unos días.
-
Fotocoagulación: Durante la terapia de fotocoagulación, el oculista utiliza un rayo láser de alta energía para sellar los vasos sanguíneos problemáticos debajo de la mácula. Este procedimiento ayuda a detener el sangrado de los vasos con el objetivo de reducir al mínimo el daño adicional a la mácula. Incluso con este tratamiento, los vasos sanguíneos se pueden volver a formar, lo que requiere tratamiento adicional. El láser también puede causar cicatrices que crean un punto ciego.
Pocas personas que tienen degeneración macular húmeda reciben este tratamiento. Por lo general, no es una opción si tienes vasos sanguíneos problemáticos directamente debajo del centro de la mácula. Además, cuanto más dañada esté la mácula, menor será la probabilidad de éxito.
- Rehabilitación de la visión reducida: La degeneración macular relacionada con la edad no afecta la visión lateral y, por lo general, no causa ceguera total. Sin embargo, puede reducir o eliminar la visión central. Se necesita visión central para leer, conducir y reconocer los rostros de las personas. Puede resultar útil obtener atención médica de un especialista en rehabilitación para visión reducida, un terapeuta ocupacional, un oculista y otros médicos capacitados en la rehabilitación para visión reducida. Ellos pueden ayudar a encontrar maneras de adaptarse a los cambios en la visión.
Estilo de vida y remedios caseros
Incluso después de recibir un diagnóstico de degeneración macular húmeda, puedes tomar algunas medidas para retardar la pérdida de la visión.
- No fumes: Si fumas, pide al profesional de atención médica que te ayude a dejar el hábito.
-
Elige una dieta saludable: Las vitaminas antioxidantes que hay en las frutas y las verduras contribuyen a mantener la salud de los ojos. La col rizada, la espinaca, el brócoli, la calabaza y otras verduras tienen altos niveles de antioxidantes, como luteína y zeaxantina. Estos nutrientes pueden beneficiar a las personas con degeneración macular.
Consumir alimentos con altos niveles de zinc también puede favorecer a las personas con esta afección. Estos comprenden comidas con alto contenido de proteínas, como carne de res, cerdo y cordero. Los alimentos que no contienen carne incluyen leche, queso, yogur, cereales de grano entero y pan integral.
Otra buena elección son las grasas insaturadas saludables, como la del aceite de oliva. Según los estudios de investigación, una dieta alta en ácidos grasos omega-3, como los que hay en el salmón, el atún y las nueces, puede reducir el riesgo de degeneración macular avanzada. Pero no se demuestra el mismo beneficio si se toman suplementos con omega-3, como las cápsulas con aceite de pescado.
- Controla tus otras enfermedades: Si tienes una enfermedad cardiovascular o presión arterial alta, por ejemplo, toma los medicamentos y sigue las instrucciones del equipo de atención médica para controlar la afección.
- Mantén un peso saludable y haz ejercicio de forma regular: Si necesitas bajar de peso, reduce la cantidad de calorías que comes y aumenta la cantidad de actividad física que haces por día.
- Hazte exámenes de rutina para la vista: Pregúntale al oculista sobre el programa recomendado para hacerse exámenes de seguimiento. Entre una y otra revisión, puedes hacerte una autoevaluación de la vista con la rejilla de Amsler.
Suplementos vitamínicos
Para las personas que se encuentren en una etapa intermedia o avanzada de la enfermedad, tomar una dosis alta de vitaminas y minerales antioxidantes puede ayudar a reducir el riesgo de pérdida de la visión. La información obtenida a partir de la investigación en el Estudio 2 sobre Enfermedades Oculares Relacionadas con la Edad (AREDS2, por sus siglas en inglés), se observaron beneficios en una formulación que consta de lo siguiente:
- 500 miligramos (mg) de vitamina C
- 400 unidades internacionales de vitamina E
- 10 mg de luteína
- 2 mg de zeaxantina
- 80 mg de zinc como óxido de zinc
- 2 mg de cobre como óxido de cobre
Pregúntale al oculista si tomar suplementos es lo adecuado para ti.
Estrategias de afrontamiento y apoyo
La pérdida de visión por degeneración macular puede afectar la capacidad para hacer ciertas cosas como leer, reconocer rostros y conducir. Estos consejos pueden ayudar a lidiar con los cambios en la visión:
- Revisa tu prescripción de anteojos: Si usas lentes de contacto o anteojos, asegúrate de que la prescripción esté al día. Si los anteojos nuevos no ayudan, pide que te remitan a un especialista en problemas de visión reducida.
-
Usa lentes de aumento: Hay dispositivos con lentes de aumento que pueden ayudarte con la lectura y con otras tareas que requieran ver de cerca, como la costura. Estos dispositivos incluyen lentes de aumento que se sostienen con la mano o que te colocas como anteojos.
También puedes utilizar un sistema de circuito cerrado de televisión que consta de una cámara de video para ampliar el material de lectura y proyectarlo en una pantalla.
- Cambia la pantalla de la computadora y agrégale sistemas de audio: Ajusta el tamaño de fuente en los ajustes de la computadora. Además, aumenta el contraste del monitor. También puedes agregarle sistemas sintetizadores de voz u otras tecnologías a tu computadora.
- Usa sistemas de asistencia electrónica de lectura e interfaces de voz: Prueba con libros, tabletas y computadoras de letras grandes, así como audiolibros. Algunas aplicaciones para tabletas y teléfonos inteligentes están diseñadas para ayudar a las personas con visión reducida. Y muchos de estos dispositivos ahora incluyen funciones de reconocimiento de voz.
- Escoge dispositivos especiales hechos para personas con visión reducida: Algunos relojes, radios, teléfonos y otros dispositivos tienen números de gran tamaño. Te puede resultar más fácil ver televisión en una pantalla más grande con alta definición, o quizás prefieras sentarte más cerca de la pantalla.
- Usa luces más luminosas en tu casa: Una mejor iluminación ayuda con la lectura y otras actividades diarias, y reduce el riesgo de caídas.
- Considera tus opciones de transporte: Si conduces, consulta a tu médico si es seguro seguir haciéndolo. Ten mucho cuidado en ciertas situaciones, como cuando conduces por la noche, cuando hay mucho tránsito o en caso de mal tiempo. Usa el transporte público o pide a un amigo o familiar que te ayude, en especial cuando debas conducir de noche. O bien, usa los servicios locales de camionetas o de traslado, las redes de conducción de voluntarios o los viajes en automóvil compartido.
- Busca apoyo: Tener degeneración macular puede ser difícil, y es posible que debas hacer cambios en tu vida. Mientras te adaptas, seguramente pasarás por varios estados emocionales. Considera hablar con un consejero o unirte a un grupo de apoyo. Pasa tiempo con familiares y amigos que te brinden apoyo.
Preparación para la consulta
Para verificar si hay degeneración macular, es probable que tengan que hacerte un examen ocular con la pupila dilatada. Programa una cita médica con un médico especialista en el cuidado de los ojos, como un optometrista o un oftalmólogo. El oculista puede hacer un examen ocular completo.
Qué puedes hacer
Antes de la cita médica:
- Cuando programes la cita, pregunta si debes hacer algo para prepararte.
- Anota todos los síntomas que tengas, incluidos los que parezcan no tener relación con el problema de visión.
- Crea una lista con todos los medicamentos, las vitaminas y los suplementos que tomes, incluidas las dosis.
- Pídele a un familiar o amigo que te acompañe. La dilatación de las pupilas para el examen ocular afectará tu visión durante un tiempo; por lo tanto, es posible que necesites a alguien para que conduzca o te acompañe después de la cita.
- Anota las preguntas que quieras hacerle al oculista.
En el caso de la degeneración macular, algunas preguntas para hacer incluyen las siguientes:
- ¿Tengo degeneración macular seca o húmeda?
- ¿Está muy avanzada la degeneración macular?
- ¿Es seguro que conduzca?
- ¿Sufriré una mayor pérdida de la visión?
- ¿Se puede tratar mi afección?
- ¿Ayudará tomar vitaminas o suplementos minerales a prevenir una mayor pérdida de la visión?
- ¿Cuál es la mejor manera de vigilar mi visión para detectar cualquier cambio?
- ¿Por qué cambios en mis síntomas debo llamarlo?
- ¿Qué podría ayudarme para la visión reducida?
- ¿Qué cambios puedo hacer en mi estilo de vida para proteger mi visión?
Qué esperar del médico
Es probable que el oculista te haga algunas preguntas, como las siguientes:
- ¿Cuándo notaste el problema de visión por primera vez?
- ¿La afección se presenta en uno o en ambos ojos?
- ¿Tienes dificultad para ver objetos cercanos, lejanos o ambos?
- ¿Fumas o solías fumar? Si es así, ¿en qué cantidad?
- ¿Qué tipo de alimentos consumes?
- ¿Tienes otras enfermedades, como colesterol alto, presión arterial alta o diabetes?
- ¿Tienes antecedentes familiares de degeneración macular?
Dec. 11, 2024