Diagnóstico
Para diagnosticar el trastorno, el médico revisará los signos y síntomas que presentas, y tu historia clínica. Es posible que el médico también haga un examen físico.
El médico puede preguntar a tu pareja cuándo y cómo roncas para poder evaluar la gravedad del problema. Si tu hijo ronca, te preguntarán sobre la gravedad de sus ronquidos.
Diagnóstico por imágenes
Es posible que el médico solicite una prueba de diagnóstico por imágenes, como una radiografía, una exploración por tomografía computarizada o una resonancia magnética. En estas pruebas, se analiza la estructura de las vías respiratorias, como el tabique nasal desviado.
Estudio del sueño
Según la gravedad de tus ronquidos y otros síntomas, el médico puede querer realizar un estudio del sueño. Los estudios del sueño a veces pueden realizarse en el hogar.
Sin embargo, en función de tus otros problemas médicos y los demás síntomas que presentes cuando duermes, quizá tengas que pasar la noche en un centro del sueño para someterte a un análisis exhaustivo de tu respiración durante el sueño que se realiza a través de un estudio denominado «polisomnografía».
En una polisomnografía, estás conectado a muchos sensores y te observan durante la noche. Durante el estudio del sueño se registra la siguiente información:
- Ondas cerebrales
- Nivel de oxígeno en sangre
- Frecuencia cardíaca
- Frecuencia de respiración
- Etapas del sueño
- Movimiento de los ojos y las piernas
Más información
Tratamiento
Presión positiva continua en la vía aérea (CPAP)
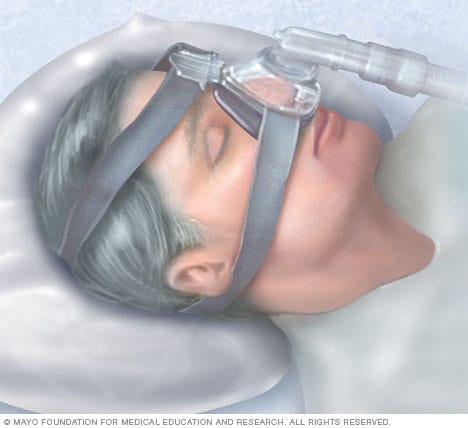
Presión positiva continua en la vía aérea (CPAP)
Para eliminar los ronquidos y prevenir la apnea del sueño, el profesional de atención médica puede recomendar un dispositivo llamado máquina de presión positiva continua sobre las vías respiratorias. Una máquina de presión positiva continua sobre las vías respiratorias envía la cantidad justa de presión de aire a una máscara para mantener las vías respiratorias superiores abiertas y, así, prevenir los ronquidos y la apnea del sueño.
Para tratar los ronquidos, es posible que el médico recomiende en primer lugar algunos cambios en el estilo de vida, tales como los siguientes:
- Bajar de peso
- Evitar el consumo de alcohol cuando se acerca la hora de dormir
- Tratar la congestión nasal
- Evitar la falta de sueño
- Evitar dormir boca arriba
En los casos en los que los ronquidos vienen acompañados de apnea obstructiva del sueño (AOS), el médico puede hacer las siguientes recomendaciones:
-
Artefactos bucales. Los artefactos bucales son piezas bucales a medida que ayudan a adelantar la posición de la mandíbula, la lengua y el paladar blando para mantener abiertas las vías aéreas.
Si optas por usar un artefacto bucal, trabajarás con un especialista dental para optimizar el calce y la posición del artefacto. También trabajarás con el especialista del sueño para asegurarte de que el artefacto bucal funciona como es debido. Es posible que debas hacer consultas dentales al menos cada seis meses durante el primer año, y luego anualmente para verificar el estado del calce y evaluar la salud bucal.
Los efectos secundarios posibles de estos artefactos son la salivación excesiva, la sequedad bucal, el dolor de la mandíbula y las molestias faciales.
-
Presión positiva continua de la vía aérea (CPAP). Este enfoque implica emplear de una máscara sobre la nariz o la boca al dormir. La máscara envía aire presurizado desde una bomba pequeña que se encuentra al lado de la cama hacia tus vías aéreas con el fin de mantenerlas abiertas durante el sueño.
La CPAP elimina los ronquidos y se usa con mayor frecuencia para tratar los ronquidos asociados con la AOS.
Aunque la CPAP es el método más confiable y efectivo para el tratamiento de la AOS, algunas personas la consideran incómoda o tienen dificultades para adaptarse al ruido o la sensación que provoca el aparato.
-
Cirugía de las vías aéreas superiores. Existen algunos procedimientos que, mediante una variedad de técnicas, tienen el propósito de abrir las vías aéreas superiores y evitar que se estrechen de forma significativa al dormir.
Por ejemplo, durante el procedimiento llamado uvulopalatofaringoplastia (UPFP), se aplica anestesia general y el cirujano tensa y recorta el exceso de tejido de la garganta, como si fuera un estiramiento facial para la garganta. En otro procedimiento llamado avance maxilomandibular (MMA), se mueve la mandíbula superior e inferior hacia adelante, lo que ayuda a abrir la vía aérea. Durante la ablación de tejido por radiofrecuencia se utiliza una señal de radiofrecuencia de baja intensidad para encoger el tejido en el paladar blando, la lengua o la nariz.
En una nueva técnica quirúrgica llamada estimulación del nervio hipogloso, se aplica un estímulo en el nervio que controla el movimiento de la lengua hacia adelante, de manera que esta no obstruya la vía aérea al inhalar.
La efectividad de estas cirugías es variable y es difícil predecir la respuesta del paciente.
Estilo de vida y remedios caseros
Para prevenir o silenciar los ronquidos, prueba estos consejos:
- Baja de peso, si tienes sobrepeso. Las personas con sobrepeso pueden tener tejidos adicionales en la garganta que contribuyen a los ronquidos. Bajar de peso puede ayudar a reducir los ronquidos.
- Duerme de lado. Cuando te acuestas boca arriba, la lengua cae hacia atrás en la garganta, lo que estrecha las vías respiratorias y obstruye parcialmente el flujo de aire. Intenta dormir de lado. Si encuentras que siempre terminas boca arriba en medio de la noche, intenta coser una pelota de tenis en la parte de atrás de la blusa de tu pijama.
- Levanta la cabecera de tu cama. Levantar la cabecera de la cama unas 4 pulgadas (10 centímetros) puede ayudar.
- Tiras nasales o un dilatador nasal externo Las tiras adhesivas aplicadas al puente de la nariz ayudan a muchas personas a aumentar el área de pasaje nasal y mejorar su respiración. Un dilatador nasal es una tira adhesiva rígida que se aplica externamente a través de las fosas nasales que puede ayudar a disminuir la resistencia al flujo de aire para que puedas respirar mejor. Sin embargo, las tiras nasales y los dilatadores nasales externos no son efectivos para las personas con apnea obstructiva del sueño.
-
Tratar la congestión u obstrucción nasal Tener alergias o un tabique desviado puede limitar el flujo de aire por la nariz. Esto te obliga a respirar por la boca, lo que aumenta la probabilidad de ronquido.
Pregúntale a tu médico acerca de un aerosol de esteroides recetado si tienes congestión crónica. Para corregir un defecto estructural en las vías respiratorias, como un tabique desviado, es posible que necesites cirugía.
- Limitar o evita el alcohol y los sedantes Evita beber bebidas alcohólicas al menos dos horas antes de acostarte e informa a tu médico sobre tus ronquidos antes de tomar sedantes. Los sedantes y el alcohol deprimen el sistema nervioso central, lo que provoca una relajación excesiva de los músculos, incluidos los tejidos de la garganta.
- Deja de fumar Dejar de fumar puede reducir los ronquidos, además de tener muchos otros beneficios para la salud.
- Duerme lo suficiente. Los adultos deben aspirar a dormir al menos siete horas por noche. Las horas de sueño recomendadas para los niños varían según la edad. Los niños en edad preescolar deben dormir de 10 a 13 horas al día. Los niños en edad escolar necesitan de nueve a 12 horas al día y los adolescentes, de ocho a 10 horas al día.
Medicina alternativa
Debido a que los ronquidos son un problema tan común, existen numerosos productos disponibles, como aerosoles nasales o terapias homeopáticas. Sin embargo, la mayoría de los productos no ha demostrado su eficacia en ensayos clínicos.
Estrategias de afrontamiento y apoyo
Si tu pareja es quien ronca, a veces puedes sentirte frustrado y fatigado. Sugiérele algunos de los remedios caseros mencionados y, si estos no ayudan a silenciar los ruidos nocturnos de tu pareja, pídele que consulte a un médico.
Mientras tanto, los tapones en los oídos o el ruido de fondo, como una máquina de ruido blanco o un ventilador cerca de la cama, pueden ayudar a tapar el ruido de los ronquidos para que duermas más.
Preparación para la consulta
Es probable que primero veas a tu médico de cabecera o a un profesional de la salud general. Sin embargo, es posible que después te remitan a un médico que se especialice en el tratamiento de los trastornos del sueño.
Debido a que las citas pueden ser breves y suele haber mucho de qué hablar, es una buena idea llegar bien preparado. La siguiente información te ayudará a prepararte para la cita y saber qué esperar del médico.
Qué puedes hacer
-
Anota cualquier síntoma que tengas, incluso los que parezcan no tener relación con el motivo por el cual programaste la consulta. Pídele a tu pareja que describa lo que escucha o advierte durante la noche mientras duermes.
O, mejor aún, pídele que te acompañe a la consulta para que pueda hablar con el médico sobre tus síntomas.
- Haz una lista de todos los medicamentos, las vitaminas y los suplementos que estés tomando.
- Anota las preguntas que desees hacerle al médico.
El tiempo con el médico es limitado; por eso, preparar una lista de preguntas puede ayudarte a aprovecharlo al máximo. En el caso de los ronquidos, algunas preguntas básicas para hacerle al médico son las siguientes:
- ¿Qué me produce los ronquidos al dormir?
- ¿Los ronquidos son un signo de que tengo algo más grave, como la apnea obstructiva del sueño?
- ¿Qué tipo de pruebas necesito hacerme?
- ¿Qué sucede durante una prueba del sueño?
- ¿Qué tratamientos hay para el ronquido y cuál recomiendas?
- ¿Qué tipos de efectos secundarios suele ocasionar el tratamiento?
- ¿Hay alternativas al enfoque principal que sugieres?
- ¿Hay alguna medida que pueda tomar por mi cuenta que me ayude a reducir los ronquidos?
- Tengo otros problemas de salud. ¿Cuál es la mejor manera de controlarlos en forma conjunta?
- ¿Hay algún folleto u otro material impreso que pueda llevarme? ¿Qué sitios web me recomiendas?
Además de las preguntas que hayas preparado, no dudes en hacerle más preguntas al médico durante la consulta.
Qué esperar del médico
Es probable que el médico te haga una serie de preguntas. Estar preparado para responderlas puede ahorrarte tiempo para consultar sobre cualquier tema al que quieras dedicarle más tiempo. El médico puede preguntarte lo siguiente:
- ¿Cuándo comenzaste a roncar?
- ¿Roncas todas las noches o cada tanto?
- ¿Te levantas con frecuencia durante la noche?
- ¿Hay algo que hagas que parezca mejorar los ronquidos?
- ¿Existe algo que, al parecer, empeore tus ronquidos?
- ¿Tus ronquidos dependen de las posturas específicas al dormir?
- ¿Cuán fuerte es tu ronquido? ¿Le molesta a la persona que duerme contigo? ¿Se puede oír desde fuera del dormitorio?
- ¿Alguna vez tu pareja te dijo que haces pausas o tienes irregularidades en la respiración cuando duermes?
- ¿Resoplas, te ahogas o se te entrecorta la respiración cuando duermes y eso hace que te despiertes?
- ¿Qué síntomas tienes durante el día, como somnolencia?
Qué puedes hacer mientras tanto
Mientras esperas ir a la consulta con el médico, hay algunos consejos que puedes seguir:
- No bebas alcohol ni tomes sedantes antes de acostarte.
- Prueba las tiras nasales de venta libre.
- Duerme de costado, en lugar de boca arriba.
- Si tienes problemas de congestión nasal, toma un descongestionante de venta libre durante uno o dos días.
Feb. 24, 2018