Descripción general
Atresia pulmonar
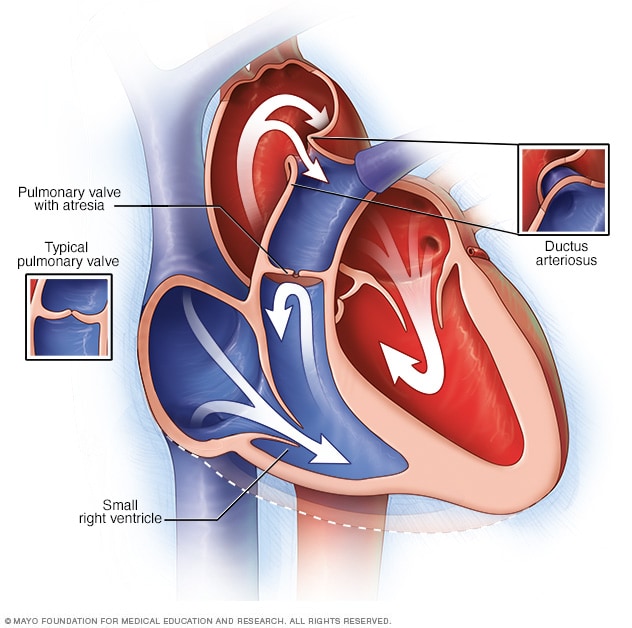
Atresia pulmonar
En la atresia pulmonar, la válvula que permite que la sangre fluya del corazón a los pulmones no se forma como debe. En cambio, tal vez un poco de sangre entre en los pulmones a través de una conexión temporal conocida como conducto arterioso. El conducto arterioso se encuentra entre la aorta, que es la arteria principal del corazón del bebé, y la arteria pulmonar. El ventrículo derecho, que es la cavidad inferior derecha del corazón, puede ser pequeña en algunos bebés que tienen atresia pulmonar.
La atresia pulmonar es un problema cardíaco que se presenta en el nacimiento. Esto significa que se trata de un defecto cardíaco congénito. En esta afección, la válvula que ayuda a transportar la sangre del corazón a los pulmones no se forma correctamente. La válvula se llama válvula pulmonar.
En lugar de una válvula que se abre y se cierra, se forma una lámina sólida de tejido. De ese modo, la sangre no puede circular por la vía habitual para obtener oxígeno de los pulmones. En su lugar, parte de la sangre va a los pulmones a través de otras vías naturales que se encuentran en el interior del corazón y de sus arterias.
Un bebé en el vientre necesita estas otras vías. Sin embargo, se suelen cerrar poco después del nacimiento.
La atresia pulmonar es una afección mortal que requiere un tratamiento de emergencia. El tratamiento incluye una cirugía para solucionar el problema cardíaco y medicamentos para ayudar a que el corazón funcione mejor.
Productos y servicios
Tipos
Síntomas
Los síntomas de la atresia pulmonar se pueden observar poco después del nacimiento. Pueden incluir lo siguiente:
- Piel, labios y uñas azulados o grisáceos debido a los bajos niveles de oxígeno. Según el color de piel, estos cambios pueden ser más difíciles o más fáciles de notar.
- Respiración acelerada o falta de aire.
- La persona se cansa fácilmente.
- La persona no se alimenta bien.
Cuándo consultar al médico
La mayoría de las veces, la atresia pulmonar se detecta poco después del nacimiento. Si tu bebé presenta síntomas de atresia pulmonar después de que recibas el alta hospitalaria, busca asistencia médica de inmediato.
Causas
Cavidades y válvulas del corazón
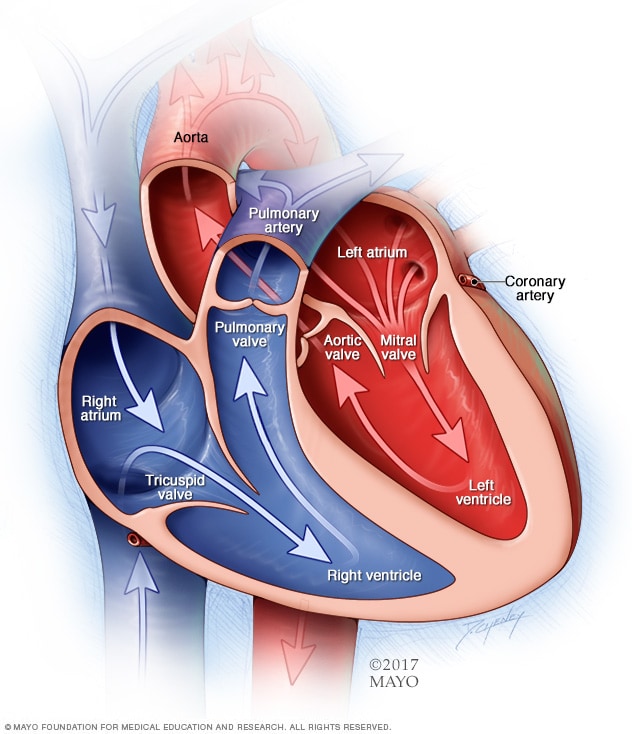
Cavidades y válvulas del corazón
Un corazón normal tiene dos cavidades superiores y dos cavidades inferiores. Las cavidades superiores, las aurículas derecha e izquierda, reciben la sangre entrante. Las cavidades inferiores, los ventrículos derecho e izquierdo más musculares, bombean la sangre desde el corazón hacia fuera. Las válvulas cardíacas, que mantienen el flujo sanguíneo en la dirección adecuada, son puertas en las aberturas de las cavidades.
La causa de la atresia pulmonar no está clara. Durante las primeras seis semanas de embarazo, el corazón del bebé comienza a formarse y latir. En este período crucial, también empiezan a desarrollarse los principales vasos sanguíneos que se dirigen desde y hacia el corazón. En esta etapa del desarrollo del bebé, puede comenzar a desarrollarse un defecto cardíaco congénito, como la atresia pulmonar.
Para comprender cómo ocurre la atresia pulmonar, puede resultar útil saber cómo funciona el corazón.
Cómo funciona el corazón
El corazón tiene cuatro cavidades. Cuenta con dos aurículas, que son las cavidades superiores, y dos ventrículos, que son las cavidades inferiores.
El lado derecho del corazón hace fluir la sangre hacia los pulmones. En los pulmones, la sangre recoge el oxígeno y lo envía de regreso al lado izquierdo del corazón. Después, el lado izquierdo del corazón bombea la sangre a través de la aorta, que es la arteria principal del cuerpo. La sangre circula al resto del cuerpo.
En el caso de la atresia pulmonar, la válvula pulmonar no se forma con normalidad, por lo que no se puede abrir. La sangre no puede fluir del ventrículo derecho a los pulmones.
Antes del nacimiento, la presencia de una válvula pulmonar sin apertura no afecta la oxigenación del bebé. Esto se debe a que el bebé obtiene el oxígeno de la placenta, que es el tejido que lo conecta con el útero. La sangre oxigenada de la placenta se dirige hacia la cavidad superior derecha del corazón del bebé.
La sangre que entra en el lado derecho del corazón del bebé luego pasa a través de un agujero que se encuentra entre las cavidades superiores de su corazón. A este agujero se lo conoce como agujero oval. Permite que la sangre oxigenada se dirija al resto del cuerpo del bebé a través de la aorta.
Después del nacimiento, los pulmones son necesarios para obtener oxígeno. En el caso de la atresia pulmonar, al no funcionar correctamente la válvula pulmonar, la sangre debe hallar otro camino para llegar a los pulmones del bebé.
La sangre del lado derecho del corazón puede atravesar el agujero oval y dirigirse al lado izquierdo. Desde allí, se puede bombear hacia la aorta. Los bebés recién nacidos tienen un conducto arterial, que es una apertura temporal entre la aorta y la arteria pulmonar. Esta apertura permite que una cierta cantidad de sangre se dirija hacia los pulmones. Allí, la sangre recoge el oxígeno para enviarlo al resto del cuerpo del bebé.
Por lo general, el conducto arterial se cierra al poco tiempo del nacimiento. Pero con medicamentos, se lo puede mantener abierto.
A veces, se presenta un segundo agujero en el tejido entre las principales cavidades de bombeo del corazón del bebé. Este agujero se conoce como defecto del tabique ventricular.
El defecto del tabique ventricular permite que la sangre circule desde la cavidad inferior derecha del corazón hasta la cavidad inferior izquierda. Las personas que tienen atresia pulmonar y defecto del tabique ventricular, por lo general, presentan otros cambios en los pulmones y en las arterias que suministran sangre a los pulmones.
Si no se presenta el defecto del tabique ventricular, la cavidad inferior derecha del corazón recibe poca cantidad de flujo sanguíneo antes del nacimiento. Por lo general, la cavidad no se forma por completo. Esta es una afección conocida como atresia pulmonar con tabique ventricular intacto.
Factores de riesgo
La atresia pulmonar ocurre cuando el corazón del bebé se forma durante el embarazo. Algunas enfermedades o el consumo de drogas ilícitas durante el embarazo pueden aumentar el riesgo de que el bebé sufra atresia pulmonar u otro defecto cardíaco congénito. Los factores de riesgo incluyen los siguientes:
- Obesidad
- Consumo de alcohol o tabaco
- Diabetes
- Uso de algunos tipos de medicamentos durante el embarazo, como determinados medicamentos para el acné y la presión arterial
Algunos tipos de defectos cardíacos congénitos ocurren en las familias. Esto significa que son hereditarios. Si tú o alguien de tu familia nació con un problema cardíaco, incluso atresia pulmonar, pregúntale al equipo de atención médica si es apropiado que te hagan exámenes de detección genéticos. Los exámenes de detección pueden ayudar a determinar si puedes tener hijos con defectos cardíacos congénitos en el futuro.
Complicaciones
Sin tratamiento, la atresia pulmonar lleva a la muerte en la mayoría de los casos. Después de la cirugía para la atresia pulmonar, se deben hacer controles médicos periódicos de por vida a los bebés para controlar que no haya complicaciones.
Algunas complicaciones de la atresia pulmonar son las siguientes:
- Infección bacteriana del revestimiento interno del corazón y las válvulas, que se conoce como endocarditis infecciosa
- Arritmias, que son ritmos cardíacos irregulares
- Debilitamiento de la función cardíaca
Prevención
Puede que no sea posible prevenir la atresia pulmonar. Sin embargo, es importante recibir una buena atención médica prenatal. Algunas medidas que puedes tomar antes del embarazo o durante él podrían ayudar a disminuir el riesgo de que tu bebé nazca con defectos cardíacos congénitos. Entre estos, se incluyen los siguientes:
- Controla otras enfermedades. Si tienes diabetes, mantén tu nivel de glucosa en la sangre bajo control. En el caso de tener otras afecciones que requieran medicamentos, pregúntale al profesional de atención médica sobre el uso de estos medicamentos durante el embarazo.
- No fumes ni estés cerca de alguien que lo haga. Si fumas, deja de hacerlo. Fumar durante el embarazo aumenta el riesgo de defectos cardíacos congénitos en el bebé.
- Aspira a tener un peso saludable. La obesidad aumenta el riesgo de tener un bebé con un defecto cardíaco congénito.
- Recibe las vacunas recomendadas. Contraer rubéola durante el embarazo puede causar problemas en el desarrollo del corazón del bebé. Un análisis de sangre antes del embarazo puede determinar si eres inmune a la rubéola. Existe una vacuna para quienes no son inmunes.
Aug. 20, 2024