Diagnóstico
Preguntas frecuentes sobre el cáncer de páncreas
Obtén respuestas a las preguntas más frecuentes sobre el cáncer de páncreas por parte de la Dra. Chee-Chee Stucky, cirujana oncológica de Mayo Clinic.
Hola. Soy la Dra. Chee-Chee Stucky, cirujana oncológica de Mayo Clinic, y estoy aquí para responder algunas de las preguntas importantes que podrías tener sobre el cáncer de páncreas.
¿Se puede prevenir el cáncer de páncreas?
Técnicamente, no. Existen algunos riesgos asociados al cáncer de páncreas, como fumar o tener obesidad. Ambos son factores de riesgo que se pueden modificar. Por ende, cuanto más saludable estés, menor será el riesgo de que puedas tener cáncer de páncreas. No obstante, si tienes un páncreas, siempre existe el riesgo de tener cáncer de páncreas.
¿Todos los quistes pancreáticos se vuelven cancerosos?
La respuesta breve es no. La gran mayoría de los quistes pancreáticos no se vuelven cancerosos. Hay algunos que sí, pero te recomiendo que le preguntes al médico sobre esto.
¿De qué manera se relacionan el cáncer de mama y el cáncer de páncreas?
La relación entre el cáncer de mama y el cáncer de páncreas es una mutación genética llamada BRCA. Cualquier persona a la que se le haya diagnosticado recientemente cáncer de páncreas, pero que tenga antecedentes familiares de cáncer de mama, debería sin duda acudir al médico para que le hagan pruebas genéticas con el fin de determinar si existe alguna mutación. De ser así, el resto de la familia debe someterse a exámenes de detección y pruebas genéticas con la esperanza de posiblemente identificar el cáncer en una etapa temprana.
¿Qué es el procedimiento de Whipple?
El procedimiento de Whipple es uno de los más comunes para el tratamiento contra el cáncer de páncreas, específicamente cuando este se encuentra en la cabeza o en el proceso unciforme del páncreas. Dada la ubicación de ese tumor, también debemos extraer todo lo que esté conectado al páncreas, concretamente el duodeno y el conducto biliar, además de los ganglios linfáticos que lo rodean. Una vez que se extrae, hay que volver a estructurar todo, lo que incluye las vías biliares, el conducto pancreático y el tracto gastrointestinal.
¿Se puede vivir sin páncreas?
Definitivamente se puede vivir sin páncreas. Tendrás diabetes, pero gracias a nuestras nuevas tecnologías las bombas de insulina se han mejorado bastante. Por lo tanto, los pacientes pueden disfrutar de una buena calidad de vida.
¿Cómo puedo colaborar de la mejor manera con el equipo médico?
El mejor modo de colaborar con el equipo médico es estar saludable, informarte, hacer muchas preguntas y pedirle a alguien que te acompañe a las citas médicas para contar con otro par de ojos y oídos. Si tienes preguntas o inquietudes, no dudes en consultar a tu equipo médico. Estar informado marca la diferencia. Gracias por tu tiempo, te deseamos lo mejor.
Ecografía pancreática
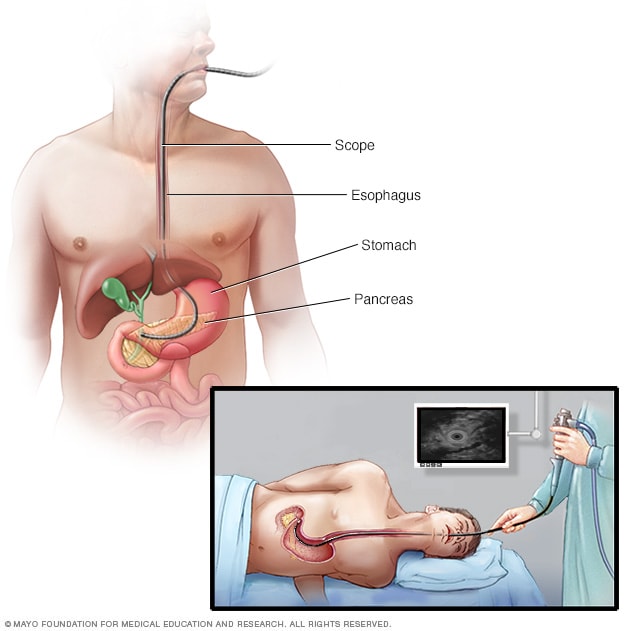
Ecografía pancreática
En una ecografía endoscópica de páncreas, el médico inserta un tubo delgado y flexible (endoscopio) por la garganta hasta el estómago. Un dispositivo de ultrasonidos situado en el extremo del tubo emite ondas sonoras que generan imágenes del tracto digestivo y los órganos y tejidos circundantes.
Algunas de las pruebas usadas para diagnosticar el cáncer de páncreas son las siguientes:
- Estudios por imágenes. Estos estudios obtienen imágenes que muestran el interior del cuerpo. Los estudios por imágenes usados para diagnosticar el cáncer de páncreas son, por ejemplo, ecografías, tomografías computarizadas, resonancias magnéticas y, a veces, tomografías por emisión de positrones.
- Una sonda con ecografía. La ecografía endoscópica es una prueba para obtener imágenes del tracto digestivo y de los órganos y los tejidos cercanos. En la ecografía endoscópica se utiliza un endoscopio, que es una sonda delgada con una cámara. El endoscopio baja por la garganta hacia el estómago. El endoscopio cuenta con un dispositivo para ecografías que usa ondas sonoras para obtener imágenes de los tejidos cercanos. Puede usarse para obtener imágenes del páncreas.
Extracción de una muestra de tejido para analizarla. Una biopsia es un procedimiento para extirpar una muestra pequeña de tejido a fin de analizarla en un laboratorio. Lo más frecuente es que un profesional de atención médica obtenga la muestra al hacer la ecografía endoscópica. Durante la ecografía endoscópica, se pasan instrumentos especiales a través del endoscopio para obtener parte del tejido del páncreas. Con menos frecuencia, se obtiene una muestra de tejido del páncreas al insertar una aguja a través de la piel y dentro del páncreas. Esto se conoce como aspiración con aguja fina.
La muestra se envía a un laboratorio para que se analice y se determine si hay cáncer. Otras pruebas especializadas pueden mostrar qué cambios en el ADN están presentes en las células cancerosas. Los resultados ayudan al equipo de atención médica a crear el plan de tratamiento.
- Análisis de sangre. Los análisis de sangre podrían mostrar la presencia de marcadores tumorales, que son proteínas que las células del cáncer de páncreas generan. Una prueba de marcadores tumorales utilizada en el cáncer de páncreas se llama CA19-9. A menudo, los médicos repiten esta prueba durante y después del tratamiento para comprender cómo responde el cáncer. Algunos tipos de cáncer de páncreas no generan CA19-9 de más, por lo que esta prueba no es útil para todos.
- Pruebas genéticas. Si recibes un diagnóstico de cáncer de páncreas, habla con el equipo de atención médica sobre las pruebas genéticas. Las pruebas genéticas usan una muestra de sangre o de saliva para buscar cambios hereditarios en el ADN que aumentan el riesgo para cáncer. Los resultados de las pruebas genéticas pueden ayudar a guiar el tratamiento. Los resultados también pueden mostrar si los miembros de la familia podrían tener un riesgo mayor para cáncer de páncreas.
Estadificación
Después confirmar un diagnóstico de cáncer de páncreas, el equipo de atención médica trata de determinar el alcance del cáncer. Esto se conoce como la etapa del cáncer. El equipo de atención médica se basa en la etapa del cáncer para conocer el pronóstico y crear un plan de tratamiento.
Las etapas del cáncer de páncreas se expresan con números del 0 al 4. Las etapas más bajas indican que el cáncer está solo en el páncreas. A medida que el cáncer crece, la etapa aumenta. En la etapa 4, el cáncer ya se ha diseminado a otras partes del cuerpo.
Más información
Tratamiento
El tratamiento del cáncer de páncreas depende del estadio del cáncer y de su localización. Tu equipo de atención médica también tiene en cuenta tu estado general de salud y tus preferencias. Para la mayoría de las personas, el primer objetivo del tratamiento contra el cáncer de páncreas es eliminarlo, siempre que sea posible. Si esto no es posible, hay que centrarse en mejorar la calidad de vida y evitar que el cáncer crezca o cause más daño.
El tratamiento contra el cáncer de páncreas puede incluir cirugía, radiación, quimioterapia o una combinación de estas. Si el cáncer está avanzado, es poco probable que estos tratamientos sirvan de ayuda. Por tanto, el tratamiento se centrará en aliviar los síntomas para mantenerte lo más cómodo posible durante el mayor tiempo posible.
Cirugía
Procedimiento de Whipple
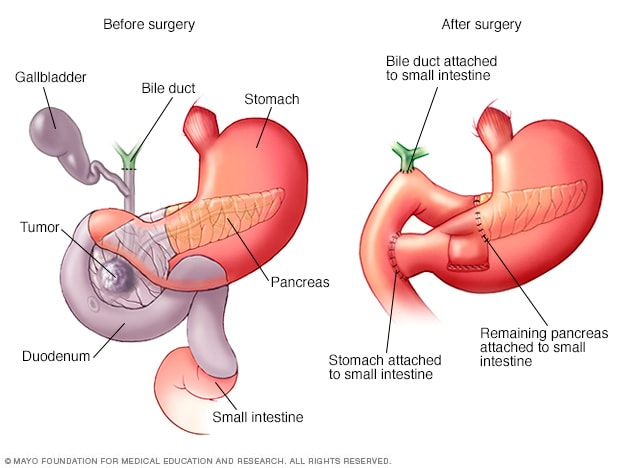
Procedimiento de Whipple
El procedimiento de Whipple, también llamado pancreaticoduodenectomía, es una operación para extirpar la cabeza del páncreas. La operación también consiste en extirpar la primera parte del intestino delgado, llamada duodeno, la vesícula biliar y el conducto biliar. Los órganos restantes se vuelven a unir para permitir que los alimentos se muevan a través del sistema digestivo después de la cirugía.
Las cirugías de cáncer de páncreas avanzado ofrecen esperanza.
Haz clic aquí para obtener más información en una infografía
La cirugía puede curar el cáncer de páncreas, pero no es una opción para todo el mundo. Se puede recurrir a ella para tratar el cáncer que no se ha diseminado más allá del páncreas a otros órganos. La cirugía podría no ser posible si el cáncer es grande o se extiende o se a los vasos sanguíneos cercanos. En estas situaciones, el tratamiento puede comenzar con otras opciones, como la quimioterapia. A veces, la cirugía se puede realizar después de estos otros tratamientos.
Las operaciones para tratar el cáncer de páncreas incluyen:
-
Cirugía para el cáncer en la cabeza del páncreas. El procedimiento de Whipple, también llamado pancreaticoduodenectomía, es una operación para extirpar la cabeza del páncreas. También implica extirpar la primera parte del intestino delgado y el conducto biliar. En ocasiones, el cirujano extirpa una parte del estómago y los ganglios linfáticos cercanos. El resto de los órganos se vuelve a conectar para permitir que los alimentos pasen a través del sistema digestivo.
- Cirugía para el cáncer en el cuerpo y la cola del páncreas. La cirugía para extirpar el cuerpo y la cola del páncreas se conoce como pancreatectomía distal. En este procedimiento, es posible que el cirujano también tenga que extirpar el bazo.
- Cirugía para extirpar todo el páncreas. Esto se conoce como pancreatectomía total. Después de la cirugía, tendrás que tomar medicamentos por el resto de tu vida para reemplazar las hormonas y enzimas que produce el páncreas.
- Cirugía para el cáncer que afecta los vasos sanguíneos cercanos. Cuando un cáncer de páncreas crece hasta afectar a los vasos sanguíneos cercanos, puede ser necesaria una intervención más compleja. El procedimiento puede requerir la extracción y reconstrucción de partes de los vasos sanguíneos. Pocos centros médicos de Estados Unidos cuentan con cirujanos formados para realizar estas operaciones vasculares con seguridad.
Cada una de estas operaciones conlleva el riesgo de sangrado e infección. Después de la cirugía, algunas personas tienen náuseas y vómitos si el estómago tiene problemas para vaciarse, lo que se conoce como vaciado gástrico retrasado. Después de cualquiera de estos procedimientos, la recuperación será larga. Pasarás varios días en el hospital y luego te recuperarás durante varias semanas en casa.
Las investigaciones muestran que la cirugía de cáncer de páncreas tiende a causar menos complicaciones cuando la realizan cirujanos altamente experimentados en centros que realizan muchas de estas operaciones. Pregunta cuánta experiencia que tienen el cirujano y el hospital en la cirugía para el cáncer de páncreas. Si tienes alguna duda, busca una segunda opinión.
Quimioterapia
La quimioterapia usa medicamentos fuertes para destruir las células cancerosas. El tratamiento puede incluir un medicamento de quimioterapia o una combinación de ambos. La mayoría de los medicamentos de quimioterapia se administran por vía intravenosa, pero algunos mediante pastillas.
La quimioterapia podría ser el primer tratamiento que se administre cuando la cirugía no puede ser lo primero. La quimioterapia también puede administrarse al mismo tiempo que la radioterapia. En ocasiones, esta combinación de tratamientos puede reducir el tamaño del cáncer y hacer que sea posible recurrir a la cirugía. Este enfoque al tratamiento se ofrece en centros médicos especializados que tienen experiencia en el tratamiento de personas con cáncer de páncreas.
La quimioterapia se usa generalmente después de una cirugía para destruir las células cancerosas que puedan quedar.
Cuando el cáncer está avanzado y se disemina a otras partes del cuerpo, la quimioterapia podría ayudar a controlarlo. La quimioterapia puede ayudar a aliviar síntomas como el dolor.
Radioterapia
La radioterapia utiliza haces de energía de alta potencia para destruir las células cancerosas. La energía puede provenir de rayos X, protones u otras fuentes. Durante la radioterapia, te recuestas sobre una camilla mientras una máquina se mueve a tu alrededor. La máquina dirige la radiación a puntos específicos de tu cuerpo.
La radiación puede utilizarse antes o después de la cirugía. A menudo se hace después de la quimioterapia. La radiación también puede combinarse con la quimioterapia.
Cuando la cirugía no es una opción, la radioterapia y la quimioterapia podrían ser el primer tratamiento. Esta combinación de tratamientos puede reducir el tamaño del cáncer y hacer que sea posible la cirugía.
Cuando el cáncer se disemina a otras partes del cuerpo, la radioterapia puede ayudar a aliviar los síntomas, como el dolor.
Inmunoterapia
La inmunoterapia es un tratamiento con medicamentos que ayuda al sistema inmunitario a destruir las células cancerosas. El sistema inmunitario combate las enfermedades atacando los gérmenes y otras células que no deberían estar en el cuerpo. Las células cancerosas sobreviven porque se ocultan del sistema inmunitario. La inmunoterapia ayuda a las células del sistema inmunitario a encontrar y destruir las células cancerosas. La inmunoterapia puede ser una opción si tu cáncer de páncreas presenta cambios específicos en el ADN que hagan probable que el cáncer responda a estos tratamientos.
Ensayos clínicos
Los ensayos clínicos son estudios de nuevos tratamientos. Estos estudios presentan una oportunidad para probar los tratamientos más recientes. Podría desconocerse el riesgo de efectos secundarios. Pregúntale al profesional de atención médica si puedes participar en un ensayo clínico.
Atención paliativa
La atención paliativa es un tipo especial de atención médica que ayuda a las personas que tienen una enfermedad grave a sentirse mejor. Si tienes cáncer, la atención paliativa puede ayudar a aliviar el dolor y otros síntomas. Un equipo de profesionales de atención médica se encarga de la atención paliativa. El equipo puede estar conformado por médicos, personal de enfermería y otros profesionales específicamente capacitados. Su objetivo consiste en mejorar tu calidad de vida y la de tu familia.
Los especialistas en cuidados paliativos trabajan contigo, con tu familia y con el equipo de atención médica para ayudar a que te sientas mejor. Todos ellos brindan otra forma de apoyo mientras recibes tratamiento contra el cáncer. Puedes recibir atención paliativa al mismo tiempo que recibes los tratamientos intensos contra el cáncer, como cirugía, quimioterapia o radioterapia.
Cuando la atención paliativa se utiliza junto con todos los otros tratamientos correspondientes, las personas que tienen cáncer pueden sentirse mejor y vivir más.
Más información
Estudios clínicos
Explora los estudios de Mayo Clinic que ensayan nuevos tratamientos, intervenciones y pruebas para prevenir, detectar, tratar o controlar esta afección.
Medicina alternativa
Algunas terapias alternativas y de medicina integrativa pueden ayudar a aliviar los síntomas ocasionados por el cáncer o sus tratamientos.
Tratamientos para ayudarte a afrontar la angustia
Las personas con cáncer a menudo se sienten afligidas. La aflicción puede manifestarse como preocupación, miedo, enfado y tristeza. Si te sientes así, es posible que te resulte difícil conciliar el sueño. Es posible que pienses en tu cáncer todo el tiempo.
Cuéntale lo que sientes a un miembro de tu equipo de atención médica. Los especialistas pueden ayudarte a aclarar tus sentimientos. Ellos pueden ayudarte a encontrar formas de sobrellevarlos. En algunos casos, los medicamentos pueden servir de ayuda.
La medicina integral y las terapias alternativas también pueden ayudarte a sobrellevar tus sentimientos. Los ejemplos incluyen:
- Terapia artística.
- Ejercicio
- Meditación
- Musicoterapia
- Ejercicios de relajación.
- Espiritualidad.
Si deseas probar alguna de estas opciones de tratamiento, habla con un miembro de tu equipo de atención médica.
Estrategias de afrontamiento y apoyo
Enterarte de que tienes una enfermedad que pone en riesgo la vida puede ser estresante. Las siguientes sugerencias podrían resultar útiles:
-
Infórmate sobre tu cáncer. Obtén información suficiente acerca de tu cáncer para poder tomar decisiones sobre tu atención médica. Pregunta a un miembro del equipo de atención médica los detalles de tu cáncer y las opciones de tratamiento. Pregunta sobre fuentes confiables para buscar más información.
Si estás haciendo tu propia investigación, el Instituto Nacional del Cáncer y la Red de Acción contra el Cáncer de Páncreas (Pancreatic Cancer Action Network) son buenos lugares para comenzar.
- Crea un sistema de apoyo. Pide a tus amigos y familiares que formen una red de apoyo para ti. Es posible que no sepan qué hacer tras tu diagnóstico. Ayudarte con tareas sencillas podría ser reconfortante para ellos y liberarte a ti de esas tareas. Piensa en cosas para las que quieres ayuda, como hacer la comida o acudir a las citas.
- Busca a alguien con quien hablar. Aunque los amigos y la familia suelen ser tu mejor apoyo, a veces les puede resultar difícil enfrentarse a tu diagnóstico. Puede ayudarte a hablar con un consejero, un trabajador social médico o un consejero pastoral o religioso. Pide a un miembro del equipo de atención médica que te remita a un especialista.
- Comunícate con otras personas que superaron el cáncer. Hablar con otros sobrevivientes de cáncer puede resultarte reconfortante. Comunícate con la oficina de la Sociedad Americana contra el Cáncer de tu localidad para encontrar grupos de apoyo para personas con cáncer en tu zona. La Red de Acción contra el Cáncer de Páncreas (Pancreatic Cancer Action Network) ofrece grupos de apoyo en línea y en persona.
- Considera la posibilidad de recibir cuidado para pacientes terminales. El cuidado para pacientes terminales da consuelo y apoyo a las personas que se acercan al final de la vida y a sus seres queridos. Permite a familiares y amigos cuidar y apoyar a su ser querido en casa o en residencias de cuidado para pacientes terminales, con la ayuda de personal de enfermería, trabajadores sociales y voluntarios capacitados. El cuidado para pacientes terminales también proporciona apoyo emocional, psicológico, social y espiritual para las personas enfermas y sus seres queridos.
Preparación para la consulta
Empieza por programar una cita con un médico u otro profesional de atención médica si tienes síntomas que te preocupan. Después, quizás te remitan a un especialista:
- Un médico que diagnostica y trata afecciones digestivas, llamado gastroenterólogo.
- Un médico que trata el cáncer, llamado oncólogo.
- Un médico que usa radiación para tratar el cáncer, llamado oncólogo radioterápico.
- Un cirujano que se especializa en operaciones del páncreas, llamado cirujano oncólogo.
Qué puedes hacer
Cuando llames para concertar la cita médica, pregunta sobre cualquier cosa que tengas que hacer para la cita, como restringir tu dieta. Pide a un familiar o amigo que te acompañe para que te ayude a recordar toda la información.
Prepara una lista de lo siguiente:
- Todos tus síntomas y cuándo empezaron.
- Información personal clave, incluidos los cambios o factores de estrés recientes y los antecedentes familiares de cáncer de páncreas.
- Todos tus medicamentos, vitaminas y suplementos, junto con las dosis.
Preguntas para hacerle a tu doctor
- ¿Tengo cáncer de páncreas?
- ¿En qué etapa está el cáncer que tengo?
- ¿Necesitaré más pruebas?
- ¿El cáncer que tengo tiene cura?
- ¿Cuáles son mis opciones de tratamiento?
- ¿Hay algún tratamiento que me ayude a vivir más tiempo?
- ¿Cuáles son los posibles riesgos de cada tratamiento?
- ¿Hay algún tratamiento que crea que es el más adecuado para mí?
- ¿Qué consejo le daría a un amigo o familiar suyo en mi situación?
- ¿Qué experiencia tiene en el diagnóstico y tratamiento del cáncer de páncreas? ¿Cuántas intervenciones quirúrgicas por este tipo de cáncer hace este centro médico al año?
- ¿Qué se puede hacer para aliviar mis síntomas?
- ¿Qué ensayos clínicos hay disponibles para el cáncer de páncreas? ¿Soy elegible para participar en alguno?
- ¿Soy elegible para un perfil molecular de mi cáncer?
- ¿Tiene folletos u otro material impreso que me pueda llevar? ¿Qué sitios web me recomienda?
Qué esperar del médico
Prepárate para responder a algunas preguntas sobre tus síntomas y tu salud, como las siguientes:
- ¿Tienes síntomas de forma constante, o estos aparecen y desaparecen?
- ¿Interfieren tus síntomas en las actividades diarias?
- ¿Hay algo que empeore o mejore los síntomas?